微信随访对脑卒中患者出院后幸福指数和生活质量的影响
刘静嗣 邵莹 黄姝
430030华中科技大学同济医学院附属同济医院神经内科,湖北 武汉
脑卒中是指非外伤性脑实质内血管破裂或因血管阻塞引起脑组织损伤的一组疾病,是神经内科多发病,具有起病急、病情凶险的特点,且病死率及致残率较高[1]。脑卒中最佳康复时期为急性期后6 个月,若这期间能得到专业指导,掌握正确系统的康复训练,80%以上患者可恢复自主运动功能。因费用及住院时间的缩短等问题,患者康复更多在家庭中完成,因此,出院后随访至关重要。但电话随访对患者来说,易忘记且不方便理解记忆。微信平台具有成本低、互动强和方便理解记忆等优点[2],可将康复护理的内容以图文和视频形式展现出来。本研究采用微信随访对出院后脑卒中患者进行指导,取得满意效果,现报告如下。
资料与方法
2018年1月-2019年1月收治即将出院情绪稳定的脑卒中患者94 例,将愿意加入微信平台并有微信操作能力的患者作为观察组,将不愿意参加或无微信操作能力患者作为对照组。对照组45 例,男26例,女19例;医保39例,无医保6例;有配偶41 例,无配偶4 例;文化程度:小学及以下13 例,初中及高中16例,大专及以上16例。观察组49例,男28 例,女21 例;医保42 例,无医保7例;有配偶44 例,无配偶5 例;文化程度:小学及以下12 例,初中及高中17例,大专及以上20 例。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。
纳入标准:①符合第四届全国脑血管病会议修订的缺血性脑卒中诊断标准[3],均经颅脑CT及MRI等证实;②均渡过急性期,生命体征平稳,GCS 评分≥12分;③存在中、重度功能障碍,日常生活需要帮助;④无明显认知障碍;⑤有微信操作能力,可独立或在家属帮助下完成问卷;⑥年龄18~75 岁,自愿签署知情同意书。
排除标准:①伴有严重心脑肺疾病或精神病史;②出院后参与其他临床试验。
方法:⑴对照组采取电话随访:患者出院后第1 个月每周1 次,1 个月后每2 周1 次直至随访6 个月。其内容包括疾病相关知识介绍、不同时期的康复护理指导、心理护理,照顾者健康教育以及护理过程中的问题答疑。⑵观察组采用微信随访:微信平台团队由2 名脑血管病科医生,2 名神经内科医生,3 名康复治疗师,2名康复专科护士组成。具体如下:①疾病相关知识指导:采用图文并茂的方式给予定期讲解,每周1 次。②心理护理:采用转移注意力、自我积极暗示、自我调控等心理技术方法给予护理,纠正负性情绪,用积极乐观的态度治疗。③康复训练:根据患者恢复情况给予软瘫期康复训练、痉挛期康复训练、恢复期康复训练,采取图片、文字以及视频给予定期讲解,每周1 次。患者和照顾者有疑问可在线咨询,每日提供集中答疑,并根据患者掌握康复知识情况进行考核。
观察指标:①慢性病管理自我效能:采用慢性病管理自我效能量表(SSC)评定患者自我效能,包括症状管理自我效能和疾病共同管理自我效能等2 个维度6 个条目。采用10 级评分,满分为60分,得分越高自我效能越好。②日常生活能力:采用改良巴氏指数量表(BI)评定患者日常生活能力,采用5 级进行评定,满分为100 分,得分越高日常生活能力越好。③主观幸福感:采用纪念大学幸福度量表(MUNSH)评估主观幸福感,包括正性因子和负性因子,12 个条目;各条目评分0~2 分,分值越高患者主观幸福感越强。④生活质量:应用脑卒中专用生活质量量表(SS-QOL)评估用药患者生活质量,得分越高生活质量越优。
统计学处理:数据采用SPSS 19.0 软件分析;计数资料以[n(%)]表示,采用χ2检验;计量资料以(±s)表示,采用t检验;P<0.05为差异有统计学意义。
结 果
微信阅读及咨询情况:观察组患者能较好地对微信平台进行参与和关注。见表1。
两组患者自我效能情况和日常生活能力评分比较:两组患者干预前SSC和BI评分比较,差异无统计学意义(P>0.05);两组干预后SSC 和BI 明显高于干预前,且观察组高于对照组,差异有统计学意义(P<0.05)。见表2。
两组患者主观幸福感和生活质量评分比较:两组干预前MUNSH 和SS-QOL评分比较,差异无统计学意义(P>0.05);两组干预后MUNSH 评和SS-QOL 评分比较明显高于干预前,且观察组均高于对照组,差异有统计学意义(P<0.05)。见表3。
讨 论
脑卒中患者因运动障碍和心理状态造成日常生活能力和生活质量降低,严重影响了患者的主观幸福感和自我管理能力。尤其是患者因出院后未采取积极措施进行护理干预,导致患者主观幸福感及生活质量下降[4]。主观幸福感是评价脑卒中患者机体心理状态的一个重要指标,而微信平台可为脑卒中患者提供院外康复指导,有助于患者日常生活能力和自我效能水平提高,提高患者的主观幸福感及生活质量。综上所述,微信随访可改善脑卒中出院患者自我管理能力、日常生活能力,提高出院后幸福指数和生活质量,值得推广。
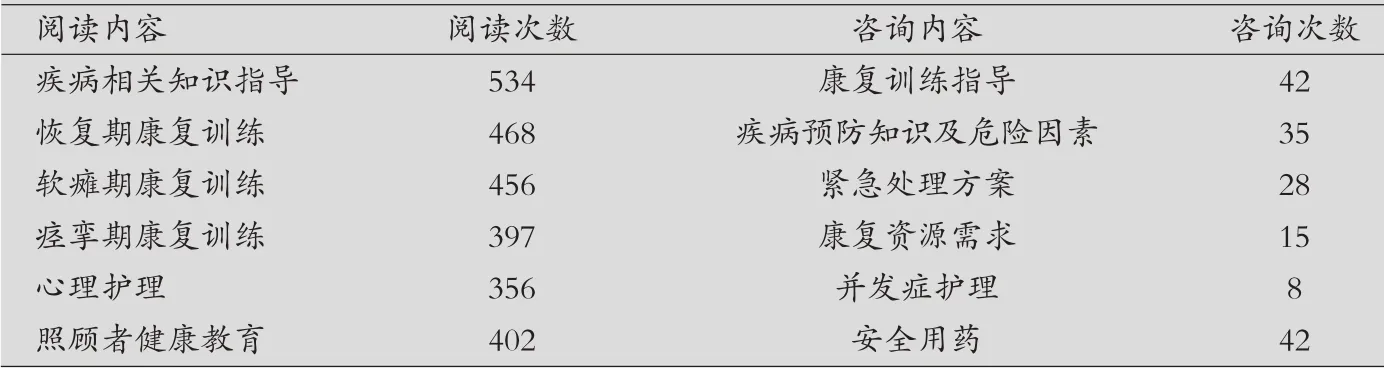
表1 患者及照顾者微信阅读及咨询情况
表2 两组患者SSC和BI评分比较(±s,分)

表2 两组患者SSC和BI评分比较(±s,分)
注:与干预前比较,aP<0.05;与对照组比较,bP<0.05。
组别 n SSC BI干预前 干预后 干预前 干预后对照组 45 41.06±5.16 53.12±4.43a 30.12±6.31 37.63±6.05a观察组 49 40.82±5.92 62.05±5.25ab 29.98±6.75 42.06±7.47ab
表3 两组患者MUNSH和SS-QOL评分比较(±s,分)

表3 两组患者MUNSH和SS-QOL评分比较(±s,分)
注:与干预前比较,aP<0.05;与对照组比较,bP<0.05。
组别 n MUNSH SS-QOL干预前 干预后 干预前 干预后对照组 45 28.05±3.72 33.67±3.30a 90.26±6.45 109.04±9.21a观察组 49 27.91±4.13 37.40±3.02ab 89.69±7.28 182.62±10.17ab

