2016—2018年耐碳青霉烯菌检出情况回顾分析
罗 裕 童欣欣 郑艳芳 刘剑龙 吴 斌
广州市第一人民医院 (广州 510180)
碳青霉烯类抗生素对于治疗重症细菌性感染、多重耐药株感染、医院获得性肠杆菌属细菌感染具有重要作用。随着碳青霉烯类抗生素在临床的广泛使用,碳青霉烯类抗生素耐药现象开始快速发展并呈现全球蔓延趋势。2009年的调查显示耐碳青霉烯肠杆菌(carbapenem-resistant Enterobacteriaceae, CRE)检出率在美国超过8%,在亚洲国家接近10%[1]。2013年的一项多中心调查发现,我国CRE检出率达到6.5%,其中东部地区高达10.4%[2]。碳青霉烯类抗生素耐药问题的快速进展给临床抗感染治疗带来了新的挑战和难题。鉴于新型抗生素的研发趋于停滞,当务之急是及时掌握碳青霉烯类药物耐药新动态并通过合理使用抗生素延缓耐药进展。为了解碳青霉烯抗生素细菌耐药的动态变化情况,本研究回顾性分析了2016—2018年期间广州市第一人民医院耐碳青霉烯类菌的检出率,标本来源分布及耐药情况。
1 资料与方法
1.1 资料来源
2016年1月—2018年12月于广州市第一人民医院住院及门诊的患者送检的血液、尿液、痰等临床标本培养分离的耐碳青霉烯菌株1 093株,剔除同一患者同一部位重复分离的菌株。
1.2 质控菌株
大肠埃希菌ATCC25922、大肠埃希ATCC35218、铜绿假单胞菌ATCC27853为药敏试验质控菌株,由国家CDC提供。
1.3 培养、鉴定和药敏方法
临床标本按《全国临床检验操作规程》进行分离培养,并使用VITEK- 2Compact全自动微生物鉴定及药敏仪进行抗菌药物敏感试验,其中肠杆菌采用GN13药敏测试卡,非发酵菌采用GN335药敏测试卡。结果判断标准按照美国临床和实验室标准协会最新标准执行。
1.4 数据处理
所有数据采用Whonet 5.6和SPSS22.0软件分析处理。
2 结 果
2.1 耐碳青霉烯菌检出情况
2016—2018年共分离肠杆菌和非发酵革兰氏阴性杆菌14 805株,其中耐碳青霉烯菌1 093株,总检出率为7.4%。2016、2017、2018年耐碳青霉烯菌检出株数分别为299、378、416,呈逐年上升趋势;相应的检出率分别为8.3%,7.6和7.4%,呈现下降趋势。
在1 093株耐碳青霉烯菌中,各种属细菌分布见表1。其中肠杆菌科细菌检出214株(19.6%),检出株数最多的菌种是肺炎克雷伯菌,共检出140株(5.1%);非发酵革兰氏阴性杆菌879株(80.4%);检出株数较多的菌种是铜绿假单胞菌(442株,阳性率14.0%)以及鲍曼不动杆菌(374株,阳性率34.2%)。其中,几种常见病原性细菌,包括大肠杆菌、肺炎克雷伯菌、铜绿假单胞菌和鲍曼不动杆菌检出株数均呈现明显的增长趋势。
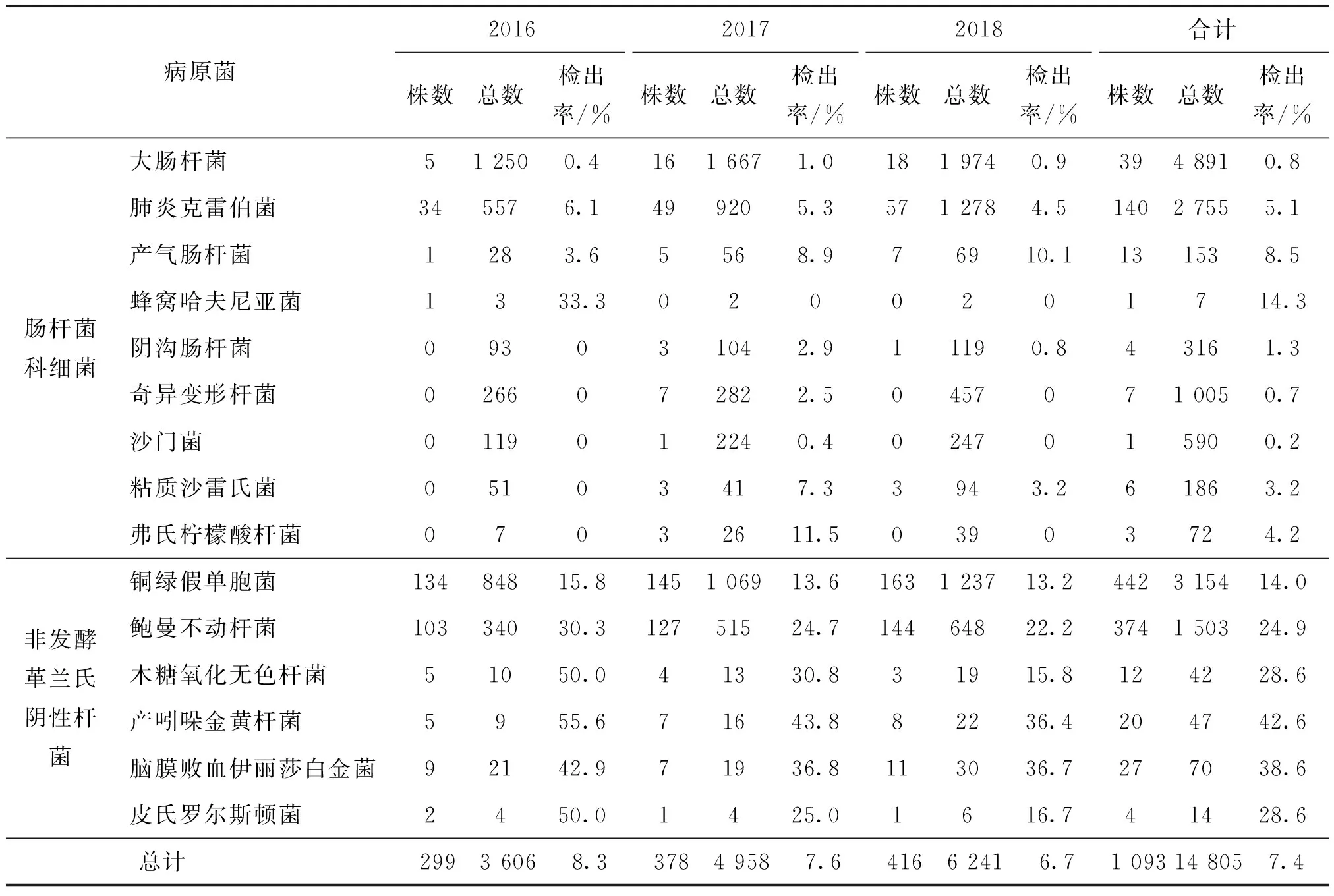
表12016年—2018年不同类型细菌中耐碳青霉烯菌检出率
2.2 耐碳青霉烯菌来源标本分布
耐碳青霉烯菌主要来自痰(637株,58.3%)、尿液(196株,17.9%)和静脉血(62株,5.7%)。其中,痰标本耐碳青霉烯菌的分离率最高(6.3%),其次是腹腔液(6.0%)和胆汁(4.5%),见表2。
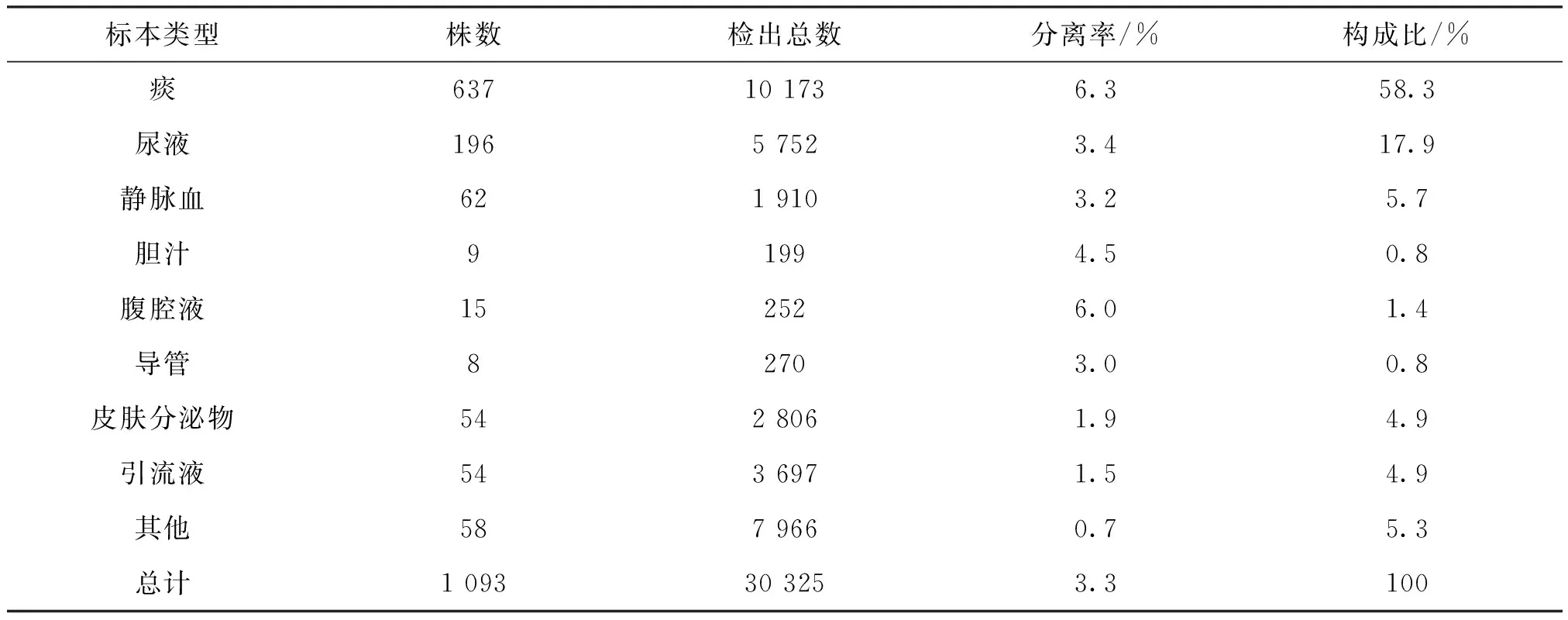
表22016年—2018年耐碳青霉烯菌的标本分离率和来源构成比
2.3 耐碳青霉烯菌的药物敏感性情况
从整体上看,耐碳青霉烯菌肠杆菌仅对阿米卡星、庆大霉素和多西环素敏感率较高,分别为63.6%、33.3%和25.9%;耐碳青霉烯非发酵革兰氏阴性杆菌仅对左氧氟沙星、阿米卡星、利福平敏感率较高,分别为38.0%、35.8%、25.4%。铜绿假单胞菌和鲍曼不动杆菌对氨苄西林、阿莫西林/克拉维酸、哌拉西林/他唑巴坦、头孢呋辛、头孢唑啉和头孢曲松等均天然耐药,对其它抗生素也表现出高度耐药性,见表3。
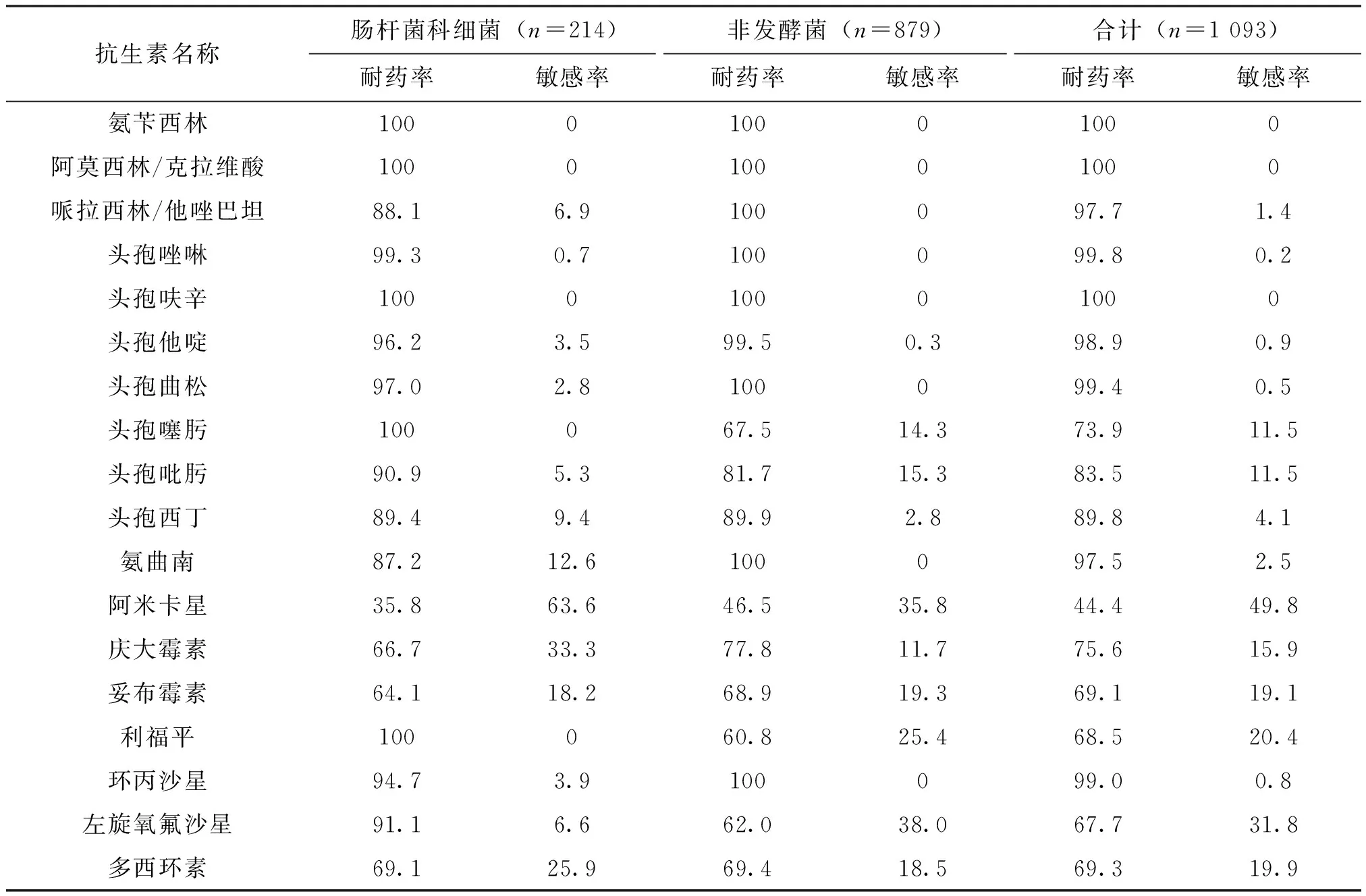
表3耐碳青霉烯菌对抗菌药物的敏感率 %
3 讨 论
本研究结果表明,所调研医院2016—2018年共检出耐碳青霉烯菌1 093株,检出数呈逐年上升趋势,这与叶丽艳等[3]的报道相一致。虽然耐碳青霉烯菌检出率呈逐年下降趋势,这是因为医疗行为逐渐规范所导致的微生物送检标本数显著增多导致的。
在1 093株耐碳青霉烯菌中,以非发酵革兰氏阴性杆菌为主(80.4%),和郑光敏等[4]报道的90.4%大体一致。非发酵革兰氏阴性杆菌的检出率普遍大于肠杆菌科细菌。检出率居前7位的菌株依次为产吲哚金黄杆菌(42.6%)、脑膜败血伊丽莎白金菌(38.6%)、木糖氧化无色杆菌(28.6%)、皮氏罗尔斯顿菌(28.6%)、鲍曼不动杆菌(24.9%)、蜂窝哈夫尼亚菌(14.3%)和铜绿假单胞菌(14.0%),其中6位为非发酵革兰氏阴性杆菌。可能是因为非发酵革兰氏阴性杆菌具有产酶、改变药物靶位、生成外排泵、减少膜通透性等多种复杂耐药机制[5- 6],从而造成耐碳青霉烯非发酵革兰氏阴性杆菌更容易广泛传播。所有检出的耐碳青霉烯菌中,铜绿假单胞菌、鲍曼不动杆菌、肺炎克雷伯菌占比较高且检出数目显示出递增趋势。可见,耐碳青霉烯菌的检出数量上升,主要与铜绿假单胞菌、鲍曼不动杆菌和肺炎克雷伯菌的流行传播有关。
从耐碳青霉烯菌来源标本分布来看,耐碳青霉烯菌主要来自痰(58.3%)和尿液(17.9%),提示耐碳青霉烯菌以呼吸系统感染最常见,其次是泌尿系统感染,这与叶惠芬等[7]报道广州地区主要以呼吸系统和泌尿系统感染的情况相符。
药物敏感性测试结果显示,耐碳青霉烯菌显示出了广谱的抗生素耐药性。耐碳青霉烯菌肠杆菌仅对阿米卡星、庆大霉素和多西环素敏感率较高,而耐碳青霉烯非发酵革兰氏阴性杆菌仅对左氧氟沙星、阿米卡星、利福平敏感率较高。这个抗生素敏感性结果与之前报道略有出入,例如叶丽艳等[3]报道耐碳青霉烯菌肠杆菌对阿米卡星、复方磺胺甲噁唑和庆大霉素的敏感率较高,对其它抗菌药物表现出高度耐药,其中耐碳青霉烯菌肺炎克雷伯菌耐药情况最严重;周秀岚等[8]报道耐碳青酶烯类鲍曼不动杆菌对左氧氟沙星和复方磺胺甲噁唑的耐药率较为敏感,对其它抗菌药物表现出高度耐药;金晶等[9]报道耐碳青霉烯类菌中耐碳青酶烯鲍曼不动杆菌耐药形式最严峻,耐碳青酶烯铜绿假单胞菌对部分药物天然耐药,对其它抗菌药物敏感率较好。总体来看,碳青霉烯菌均呈现出广谱的抗生素耐药性,且耐碳青霉烯肺炎克雷伯菌和耐碳青霉烯鲍曼不动杆菌的耐药情况比较严重。
从所调研医院数据来看,近期耐碳青霉烯菌的检出数量呈现上升趋势。铜绿假单胞菌、鲍曼不动杆菌以及肺炎克雷伯菌是耐碳青霉烯菌的主要来源,而呼吸道和泌尿道感染是耐碳青霉烯菌引发的主要感染类型。耐碳青霉烯菌显示出了广谱的抗生素耐药性,仅对少数几种抗生素表现出较高敏感性。鉴于上述情况,建议加强管理促进抗生素合理使用,加强耐碳青霉烯菌分布和耐药性监测,防止耐碳青霉烯菌的进一步传播。

