肾脏CTA对经皮肾微创取石术出血量的影响*
徐琦晗, 罗嘉玟, 邓屹, 曾德儒, 苏华建, 李标达, 蒙秋华△
1广州医科大学第一临床医学院(广东广州 511436); 2广州医科大学附属第一医院放射科(广东广州 510120)
肾结石是泌尿外科中最常见的疾病,其发生与遗传、代谢、感染、环境以及饮食等方面有密切联系,疾病发生率呈逐年上升趋势,患病人数不断增多。随着医疗水平的提高,微创技术的发展,微创经皮肾镜取石术(minimally invasive percutaneous nephrolithotomy, MPCNL)已成为治疗各类肾结石的重要方法。然而,即便微创手术,仍不可避免地损伤通道旁肾动脉而增加术中出血量,甚至导致假性动脉瘤、肾动静瘘的形成而继发引起术后大出血,导致患者需要行介入血管栓塞手术甚至肾脏摘除等二次手术[1-4]。CT三维重建(CTA)检查使得无创性器官血管造影成为可能,有关肾动脉CTA的报道也不断出现。国内外肾CTA技术的临床应用多集中在对肾动脉狭窄或肾肿瘤、肾移植术前的血管评价[5-7],对肾结石微创手术相关的肾动脉CTA评价的报道较少。笔者通过研究我院微创中心117例MPCNL手术患者,43例术前通过肾脏CTA评估结石与血管空间关系并设计穿刺部位、角度、深度等,74例术前只有泌尿系平片(KUB)、泌尿系B超相关影像学检查进行比较,对比患者术后的血红蛋白浓度变化,评估肾脏CTA对MPCNL术中减少出血的价值。
1 资料与方法
1.1 一般资料 通过研究2015年1月至2017年12月间广州医科大学附属第一医院海印分院微创中心MPCNL术117例,观察组43例术前有CTA检查(通过三维重构,手术医生能清楚结石三维形态、周围血管分布等情况,术前对手术即将面临难度进行评估以及设计穿刺点、穿刺深度、角度等),其中男22例,女21例,年龄(50.79±13.27)岁,体重(60.34±11.15)kg;对照组74例术前仅有KUB、B超或经静脉肾盂造影(IVP)等相关影像检查,其中男39例,女35例,年龄(51.42±12.52)岁,体重(63.15±13.25)kg。两组一般资料差异无统计学意义(P>0.05),有可比性。所有患者术前实验室检查如:红细胞、血红蛋白、血清肌酐、尿素氮及肝功能等指标正常。排除标准:患者对含碘类造影有过敏的病史。
1.2 CTA扫描方法 常规平扫,扫描范围为上腹部(膈上1~2 cm至两侧肾脏下极以下)。CTA扫描:取仰卧位,两上臂上举,在平静呼吸状态下作动态扫描,具体方法如下:采用Siemens Sensation 128排螺旋CT,电压120~140 kV,电流150~200 mA,所有患者在正式扫描前小剂量静脉注入对比剂12 mL做循环时间测试,注射速率5~6.0 mL/s,来测定患者肾平面腹主动脉循环时间,并以此作为动脉CTA注射对比剂后的延迟时间,因个体差异为18~24 s不等。用高压自动注射器经肘前静脉匀速推注300 mg/mL非离子型碘对比剂优维显或典比乐(6 mL/s,1.3 mL/kg,总量约95 mL),注射开始后根据上述测试延迟18~24 s后立即行上腹部扫描,层厚为0.6 mm,螺距0.6∶1,扫描时间55.6 s,重建层厚1.0 mm,间隔1.5 mm重建。2 min后再行常规实质期扫描。造影完后由临床医师对患者进行充分的水化。
1.3 CTA后处理及图像分析 将获得的动脉期轴位图像数据以1~2.5 mm间隔重建后传送至工作站进行影像后处理,分别行二维MRP及三维MIP、VR重建进行多种方法观察,并任意旋转多个角度,与轴位图像做综合比较诊断,图像分析及诊断均由2位有经验的影像诊断医师负责。详细描述肾结石大小、在肾上、中、下盏的具体位置,肾动脉的分布,尤其与肾结石靠近的动脉、包括迷走动脉、动静脉畸形情况,综合观察肾结石、肾动脉、肾组织和入路皮肤的立体空间关系并加以测量,用箭头表示计划的入路(图1)。
1.4 出血量估计 由于MPCNL术后导尿管、造瘘管等引流液掺杂着渗出液、尿液、冲洗液等,无法准确统计出血量,故本组实验记录观察组和对照组肾结石患者术前及术后72 h内血红蛋白浓度下降量,取最低值,以血红蛋白量的变化量估算手术出血量。
1.5 统计学方法 采用SPSS 16.0统计软件,若数据符合正态分布及方差齐性,则通过配对、独立样本t检验、多个独立样本方差,所有值使用均数±标准差形式表示;如不符合正态分布及方差齐性,则通过秩和配对、秩和检验。以P<0.05为差异有统计学意义。
2 结果
2.1 同组内患者术前、术后血红蛋白量变化 相同组内比较,患者术后血红蛋白量较术前明显减低,且差异有统计学意义(P<0.05)。观察组患者术后血红蛋白浓度下降程度较对照组的明显小,差异有统计学意义(Z=-2.149,P=0.03)。见表1。
2.2 不同穿刺点组内组间术后血红蛋白量的变化 无论是观察组或对照组,穿刺点位于上、中、下盏组间血红蛋白浓度变化量比较,均差异无统计学意义(F=0.400,P=0.673;F=2.008,P=0.142)。两组之间不同穿刺点对应比较,上盏及中盏观察组术后血红蛋白浓度下降量均低于对照组,但两者差异无统计学意义(t=-1.76,P=0.094;Z=-1.238,P=0.216),穿刺点位于下盏的患者,观察组术后血红蛋白量稍高于对照组,但差异无统计学意义(P>0.05)。见表2。

A:冠状位MIP;B:矢状面MIP;C:冠状位MPR;D:VR血管图,显示右肾结石与血管分支、手术入路的空间关系, B为术前设计手术入路(黑箭头)
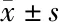
表1 相同组内患者术前、术后血红蛋白量比较
2.3 不同结石最大横截面面积患者术后血红蛋白变化比较 当结石最大横截面面积<10 cm2时,观察组手术前后血红蛋白变化量与对照组比较差异有统计学意义(t=-2.879,P<0.01);当结石最大面积≥10 cm2时,观察组手术前后血红蛋白变化量与对照组比较差异无统计学意义(Z=-0.033,P=0.974)。
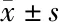
表2 不同穿刺点的术后血红蛋白量变化
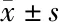
表3 不同结石最大横截面面积患者术后血红蛋白量变化的比较
*以M(P25,P75)表示
3 讨论
肾结石是危害人类健康的常见病,患者往往无明显症状或仅表现为轻微腰酸腰痛,当出现一系列的尿路梗阻症状,如肾绞痛、泌尿系感染、肾积水等,或出现肉眼血尿,根据临床症状、体格检查及影像学、实验室检查诊断不难。自2001年Lahme等[8]采用MPCNL成功取石后,MPCNL几乎适用于原所有开放取石的肾结石患者,采用微创通道取石不仅减少了肾实质的损伤, 而且血管损伤的风险降低,使取石手术的质量达到一个新的水平[9-12]。以往MPCNL的穿刺路径仅根据结石的大小、形态、部位和肾脏集合系统的解剖情况来确定,缺乏对肾脏血管的关注。这种局限性导致在术中肾动脉分支、尤其是段级分支损伤时有发生,尤其在鹿角状结石、小儿结石、孤立肾结石等血管丰富的患者身上更常见,甚至部分患者术前就存在血管畸形,均无法提前评估手术风险及设计手术方案。Gremmo等[13]报道了18例MPCNL出现术后大出血的情况,患者均需要行肾动脉栓塞术;曾国华等[14]报道PCNL 358例中出现大出血16例,发生率为4.4%,在术后证实叶间动脉损伤1例,假件动脉瘤4例,肾动静脉瘘1例以及其他改变,大部分与穿刺扩张通道时损伤小动脉有关。Srivastav等[15]报道,MPCNL手术并发大出血发生率为1.4%,学者们开始关注肾内细微解剖结构,包括肾动脉的分布状况。然而,常规影像学检查,例如超声检查简单快捷,但图像缺乏立体感,不易显示较细的血管分支,也缺乏病变与血管空间关系的显示;KUB以及IVP局限于平面图像,同时受肠内容物的影响比较大,无法提供血管方面信息,这些技术均难以胜任[16]。如何最大程度地减少肾损伤、减少手术出血和减少术后并发症一直是泌尿外科医师研究的重要课题。
3.1 通过血红蛋白浓度变化评估出血量 已有学者报道[17-18],血红蛋白浓度变化与出血量大小呈正相关关系,能较准确估算出血量。根据Budnyg公式 失血量=血容量×(术前Hb-术后Hb)/术前Hb+输血量,即Hb下降1 g出血量大约为40 mL。本研究考虑到PCNL手术的出血量除了术中出血,术后引流管、导尿管的出血量不可忽视,直接收集统计出血总量存在一定困难,故笔者通过研究术前、术后血红蛋白变化,从而评估手术出血量的大小。
3.2 肾脏CTA术前评估结石与血管空间关系并设计手术入路的作用 表1结果中,MPCNL毕竟也属于有创性手术,即便术前行肾脏CTA的观察组,术后血红蛋白浓度也有一定程度的下降,但较对照组血红蛋白浓度下降幅度明显减小,两组间血红蛋白下降量且差异有统计学意义(P<0.05),这说明术前行肾脏CTA在MPCNL手术导致出血量比无CTA检查的手术减少。笔者认为CTA技术具有非侵入性、简便、迅速、有效等特点,可将原始轴位图像和MPR、MIP、VR等重建的三维图像结合起来显示器官、病变及血管的解剖结构及其相互关系,尤其能够在术前给术者提供病变的详细信息,包括毗邻血管,有效地选择穿刺部位、路径、角度以及手术过程中指导术者避开重要血管以及发现血管变异或病变,Beregi等[19]报道肾CTA能清晰显示肾动脉主干和2~4级分支,Ozkan等[20]发现肾动脉发生变异占6.8%,以此,减少手术出血以及血管性并发症。
不同穿刺点的比较,无论是观察组还是对照组,组内穿刺点位于上、中、下盏组间血红蛋白浓度变化量比较,均差异无统计学意义(F=0.811,P=0.452;F=2.008,P=0.142)。两组之间不同穿刺点对应比较,上盏及中盏观察组术后血红蛋白浓度下降量均低于对照组,但差异无统计学意义(P>0.05),虽说本组研究两组间差异无统计学意义(P>0.05),但我们可以看出观察组患者指导MPCNL术穿刺定位,术后血红蛋白浓度下降幅度有所减低。此外,穿刺点位于下盏的患者,观察组术后血红蛋白量稍高于对照组,但差异无统计学意义(P>0.05)。李逊[21]认为,在MPCNL手术中以中后盏穿刺点入路为佳,可以更大范围解决肾上下盏结石,本研究穿刺入路两组均以中盏入路为主,以下盏穿刺入路的病例均不足10例,同时本研究观察组内穿刺点为下盏的病例存在鹿角结石此类复杂结石,该例患者术后血红蛋白浓度下降为最多,造成一定的系统误差;另一方面,研究过程发现,部分患者术后血红蛋白变化不明显甚至不降反升,这现象与李琴[22]研究相仿,血液浓缩现象、机体的应激反应、药物因素(如地塞米松、垂体后叶素)等均可影响血红蛋白浓度以及心输出量,对结果有一定干扰,我们需要扩大样本基数,尽可能减少系统误差。
3.3 结石的大小对CTA空间结构显示的影响 此外,本研究中发现,当结石最大横截面面积<10 cm2时,观察组术后的血红蛋白浓度变化量较对照组明显减小;而当结石最大横截面面积≥10 cm2,两组间的术后血红蛋白浓度虽然都有下降,但差异却无统计学意义(P>0.05)。笔者认为,在结石最大横截面面积<10 cm2时更加能突出显示CTA三维血管重建的优势,结石较小的情况下,穿刺过程中可操作性更大,穿刺部位、路径、角度的选择更为自由,可以充分体现肾脏CTA的血管空间信息优势;而当结石最大横截面面积≥10 cm2,结石与毗邻血管关系密切,手术在所难免损伤,也有可能由于长时间梗阻导致肾盂肾盏积液,容易并发感染,血管反复炎症浸润,结构的损坏导致更易出血。此外,由于慢性梗阻积液导致肾脏实质萎缩,导致穿刺难度增高,更加容易损伤血管或肾实质脆性增加,手术难度增高,导致出血量难以控制。
肾脏CTA三维重建对于结石的大小、体积、位置、肾脏积水等情况可以提供空间信息,更为重要的是血管重建能清楚地显示血管走行、分布或发现血管变异,协助术前设计合理的穿刺部位、角度、路径,尽可能避开血管,提高穿刺成功率,降低手术出血,尤其在结石最大横截面面积<10 cm2时,术前CTA有效地减少MPCNL手术的出血。笔者认为应当提高人们对肾脏CTA的认识,使之更为广泛普及应用于泌尿外科结石术前检查中,提高手术成功率,减少手术出血。

