自拟通痹汤联合针刺拮抗肌运动点治疗脑梗死后肌张力增高的临床观察
寇冬权 蔡 军 陈足源 薛晓琴 李 欣
(1.重庆市公共卫生医疗救治中心平顶山院区,重庆 400000;2.重钢总医院,重庆400800;3.重庆市江北区中医院,重庆 400020)
脑梗死又称为缺血性脑卒中,主要是由于颅脑内血供骤然中断,部分脑组织发生缺血缺氧性病变坏死,导致其支配的神经发生功能缺失的情况,同时脑梗死发生率随着我国人口结构老龄化的加剧而呈逐渐上升的趋势,每年可高达700/10万人次[1]。肌张力增高作为脑梗死后最为常见的阳性体征,其发生率可达75%左右[2],并一直以疼痛重、恢复难、影响大等特点伴随在脑梗死患者的整个恢复过程之中,常由于严重且持久的肌张力增高而导致患者终身残疾[3]。目前对于脑梗死后肌张力增高的患者,多以早期的康复训练与药物治疗为主,虽然可在一定程度上降低肌张力,但对最终肢体功能改善,尚无明显作用[4]。随着中医药研究的深入,中医药疗法在治疗脑梗死后肌张力增高患者方面取得了很好的临床疗效[5]。基于以上多种原因,笔者开展了自拟通痹汤联合针刺拮抗肌运动点治疗脑梗死后肌张力增高的研究,观察患者肢体肌张力及运动功能的变化。现将结果报告如下。
1 资料与方法
1.1 病例选择 1)诊断标准:西医诊断标准参考《中国急性缺血性脑卒中诊疗指南(2014版)》[7]对于脑梗死的诊断标准及《康复医学(第5版)》[8]对于肌张力增高的诊断标准;中医诊断标准符合《中医内科学(新4版)》[9]对于风痰瘀阻型中风病的诊断标准。2)纳入标准:符合上述诊断及辨证标准;经过头颅CT或MRI等检查,确诊存在新发梗死灶;Brunnstrom分期[6]为Ⅱ~Ⅲ期;病程在3个月以内,且生命体征稳定;近2周内未服用镇静或肌肉松弛剂类药物;患者及家属均自愿加入本项临床试验。3)排除标准:虽诊断为肌张力增高,但是由脑肿瘤或外伤等原因所导致其继发发作者;存在风湿性关节炎、痛风性关节炎、骨关节变形等引起肢体运动功能障碍疾病者;合并有精神状态异常者;合并有严重脏器功能衰竭者;过敏性体质或多种药物过敏者;未按医嘱完成全部疗程治疗或所需资料不全而影响疗效或安全性判定者。
1.2 临床资料 选择2016年6月至2018年4月就诊于重庆市公共卫生医疗救治中心的脑梗死后肌张力增高的住院患者117例,按随机数字表法分为联合组、针刺组、西医组各39例。其中联合组中男性23例,女性16例;年龄37~74岁,平均(64.28±13.53)岁;病程3~12 d,平均(6.25±1.97)d;Brunnstrom分期,Ⅱ期中上肢26例,手部31例,下肢24例,Ⅲ期中上肢13例,手部8例,下肢15例;梗死部位:处于基底节区域内有22例,处于枕叶区域内有8例,处于额叶区域内有6例,处于颞叶区域内有3例。针刺组中男性22例,女性17例;年龄41~69岁,平均(62.76±14.28)岁;病程3~15 d,平均(6.56±2.26)d;Brunnstrom分期,Ⅱ期中上肢25例,手部32例,下肢25例,Ⅲ期中上肢14例,手部7例,下肢14例;梗死部位:处于基底节区域内有21例,处于枕叶区域内有9例,处于额叶区域内有5例,处于颞叶区域内有4例。西医组中男性24例,女性15例;年龄43~72岁,平均(65.17±15.71)岁;病程为2~12 d,平均为(5.81±1.75)d;Brunnstrom分期,Ⅱ期中上肢27例,手部30例,下肢23例,Ⅲ期中上肢12例,手部9例,下肢16例;梗死部位:处于基底节区域内有23例,处于枕叶区域内有8例,处于额叶区域内有5例,处于颞叶区域内有3例。各组患者临床资料比较差异无统计学意义(P>0.05)。
1.3 治疗方法 1)西医组:均参照《中国急性缺血性脑卒中诊疗指南(2014版)》[7]与《康复医学(第5版)》[8]给予患者单纯的西医综合疗法进行治疗。(1)内科治疗:其中包括调控血压、血糖、血脂等情况,合理运用抗凝及抗血小板凝聚类药物,积极处理并发症。(2)康复训练:床上训练(其中包括:良肢位摆放、关节活动度维持、翻身、自我辅助练习、卧位与坐位转换等),坐位训练(其中包括:平衡训练、肩胛带活动、上肢支撑体重、Bobath握手、反射性抑制痉挛模式、坐位与站立转换等),站立训练(其中包括:平衡训练、下肢支撑体重、站位相与迈步相转换、步态训练等),以上康复训练由易到难循序渐进地进行,依据患者所处不同阶段选择训练内容,45 min/次,每日1次。(3)药物治疗:给予患者口服巴氯芬片[卫达化学制药股份有限公司生产,批准文号HC20140013],初始剂量为5 mg/次,每日3次,每3日增服5 mg,直至达到肌张力降低状态,但最高剂量不可超过80 mg/d。2)针刺组:在西医组治疗的基础上,给予患者针刺拮抗肌运动点进行治疗。穴位选择:上肢肌张力增加的患者以肩髃、曲池、外关、合谷为局部取穴,下肢肌张力增加的患者以委中、阴陵泉、三阴交、承山为局部取穴,足下垂的患者以丘墟与解溪为局部取穴,进行常规针刺得气后,留针30 min,且每隔10 min进行1次行针,以患者局部有酸胀感为宜,每日1次。3)联合组:在针刺组治疗的基础上,给予患者自拟通痹汤,组成:天麻15 g,防风15 g,胆南星5 g,全蝎5 g,白僵蚕5 g,川芎10 g,桃仁10 g,当归15 g,黄芪15 g,炙甘草5 g。每日煎煮1剂,水煎浓缩200 mL,每次100 mL,口服或经鼻饲管进行推注,每日2次。各组患者均以10 d为1个疗程,共治疗3个疗程,在治疗前及每个疗程结束后进行疗效评价。
1.4 观察指标及疗效评定 1)临床痉挛指数(CSI)[8]:其中腱反射为4分、肌张力为8分、阵挛为4分,总计16分。而0分提示肢体无痉挛情况发生,其分值越高提示患者肢体痉挛程度越严重。2)肢体运动功能(FMA)[8]:其中运动功能为100分(上肢占36分,手及手腕30分,下肢34分)、平衡能力为14分、感觉能力24分、关节活动能力44分、关节疼痛44分,总计226分。而226分提示肢体运动功能正常,其分值越低提示患者肢体运动功能障碍程度越严重。3)日常生活能力(BI)[8]:其中包括进食、洗澡、修饰、穿衣、控制大便、控制小便、如厕、床椅移动、平地行走、上下楼梯这10项内容,每项内容评分0~15分不等,总计100分。而100分提示患者日常生活可以自理,其分值越低提示患者日常生活的依赖程度越严重。4)肌电信号(sEMG)波幅检测:采用同心针电极检查患者患侧上肢肱二头肌、手部屈肌、下肢腓肠肌,以检测患者处于放松状态时其肌电活动情况,以上步骤重复进行3次,并记录每次测量的最大波幅值,取3次平均值为最后测量结果。5)中医证候疗效判断标准[10]:显效为症状与体征积分减少≥70%;有效为症状与体征积分减少≥30%,<70%;无效为症状与体征积分减少不足30%。
1.5 统计学处理 应用SPSS22.0统计软件。计量资料以(±s)表示。采用重复测量方差分析、t检验或χ2检验比较。P<0.05为差异有统计学意义。
2 结 果
2.1 各组各疗程各项评分情况的比较 见表1。在CSI、FMA、BI评分的比较上,与本组治疗前比较,在完成第2与第3疗程治疗后,3组患者均有不同程度的改善(P<0.05)。在治疗前及第1疗程完成时,3组患者差异无统计学意义(P>0.05)。在第2疗程及第3疗程完成时,与西医组比较,针刺组、联合组有明显改善(P<0.05或P<0.01),且联合组的改善程度均要优于针刺组(P<0.05)。
表1 各组各时间段CSI、FMA、BI评分比较(分,±s)
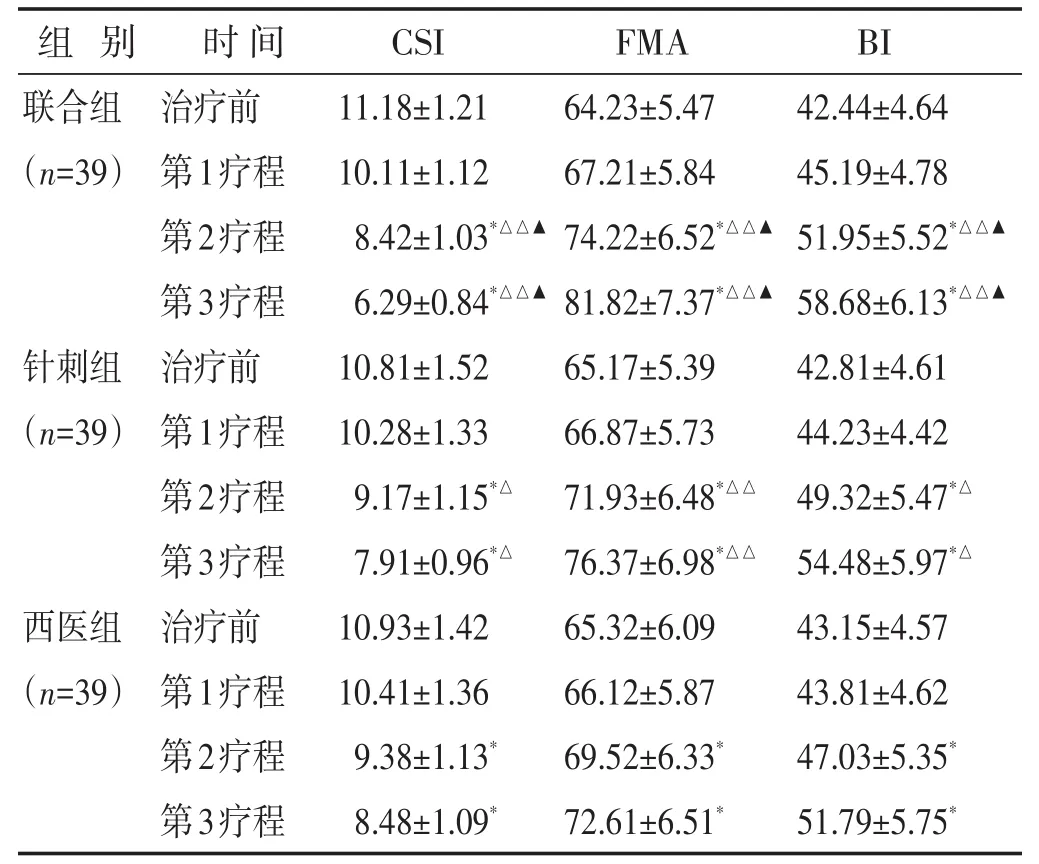
表1 各组各时间段CSI、FMA、BI评分比较(分,±s)
与本组治疗前比较,∗P<0.05,∗∗P<0.01;与西医组同时期比较,△P<0.05,△△P<0.01;与针刺组同时期比较,▲P<0.05,▲▲P<0.01。下同
组别 时间CSI FMA BI联合组(n=39)针刺组(n=39)西医组(n=39)治疗前第1疗程第2疗程第3疗程治疗前第1疗程第2疗程第3疗程治疗前第1疗程第2疗程第3疗程11.18±1.2110.11±1.128.42±1.03*△△▲6.29±0.84*△△▲10.81±1.5210.28±1.339.17±1.15*△7.91±0.96*△10.93±1.4210.41±1.369.38±1.13*8.48±1.09*64.23±5.4767.21±5.8474.22±6.52*△△▲81.82±7.37*△△▲65.17±5.3966.87±5.7371.93±6.48*△△76.37±6.98*△△65.32±6.0966.12±5.8769.52±6.33*72.61±6.51*42.44±4.6445.19±4.7851.95±5.52*△△▲58.68±6.13*△△▲42.81±4.6144.23±4.4249.32±5.47*△54.48±5.97*△43.15±4.5743.81±4.6247.03±5.35*51.79±5.75*
2.2 各组治疗前后sEMG检测结果的比较 见表2。经过全部疗程的治疗后,与治疗前比较,3组患者手部屈肌、肱二头肌、腓肠肌的sEMG检测结果均有不同程度的降低(P<0.05或P<0.01);针刺组的降低幅度与西医组比较,差异无统计学意义(P>0.05),联合组各部位肌肉的sEMG检测结果的降低程度均要优于针刺组与西医组(P<0.05)。
2.3 各组治疗后临床疗效情况的比较 见表3。在总有效率方面,与西医组比较,联合组与针刺组均有一定的提高(P<0.05),联合组与针刺组比较,无明显差异(P>0.05);而在显效例数方面,与西医组比较,联合组、针刺组明显提高(P<0.05或P<0.01),且联合组的提高程度亦要优于针刺组(P<0.05)。
表2 各组治疗前后sEMG检测结果比较(μV,±s)
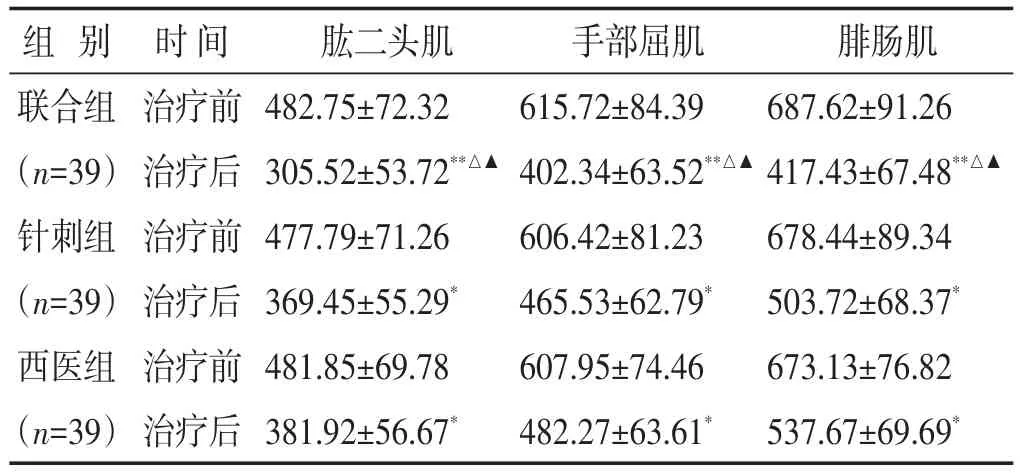
表2 各组治疗前后sEMG检测结果比较(μV,±s)
组别联合组(n=39)针刺组(n=39)西医组(n=39)时间治疗前治疗后治疗前治疗后治疗前治疗后肱二头肌482.75±72.32305.52±53.72**△▲477.79±71.26369.45±55.29*481.85±69.78381.92±56.67*手部屈肌615.72±84.39402.34±63.52**△▲606.42±81.23465.53±62.79*607.95±74.46482.27±63.61*腓肠肌687.62±91.26417.43±67.48**△▲678.44±89.34503.72±68.37*673.13±76.82537.67±69.69*
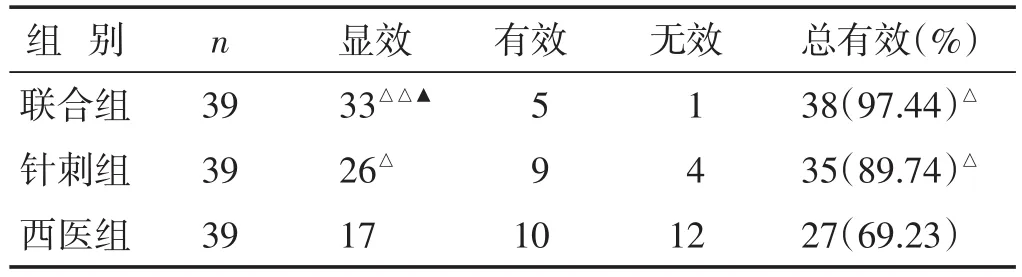
表3 各组治疗后临床疗效情况比较(n)
3 讨论
肌张力作为一种肌细胞间相互牵引而产生的力量,是维持身体各种姿势及正常运动的基础,其产生及维持依赖于中枢神经及周围神经系统的支持[11]。而脑梗死患者由于大脑运动中枢发生病变,从而影响中枢神经系统对于周围神经系统的有效调控,导致躯体处于肌张力异常的状态,长时间的肌张力异常会使肢体的正常功能发生障碍,从而影响患者的整体恢复周期[12]。现代医学研究发现,神经系统具有一定的重组能力,在神经细胞未完全受损的前提下,具有发芽与再生的能力,同时其损伤后所残留的部分神经还能够通过功能重组来起到一定的代偿作用,而早期针对脑梗死患者的康复治疗方案,虽然可以使患者以较快的速度度过BrunnstromⅠ期(弛缓性瘫痪期),但BrunnstromⅡ~Ⅲ期(痉挛性瘫痪期)属于平台期,往往会导致患者的恢复周期相对较长,从而使并发症(肩-手综合征、废用综合征、误用综合征等)的发生概率随之上升,因此怎样能够快速度过肌张力增高的时期,就成为脑梗死患者康复治疗的关键[13]。
中医学常将脑梗死归类于“中风病”范畴进行辨证,而对于脑梗死后肌张力增高的患者则归类于“中风病”之“恢复期”的范畴进行论治,历代医家对其认识均较为丰富,可在《黄帝内经》《千金方》《景岳全书》等医籍内找到与之对应的描述,同时可因患者所处的不同时期及表现而分成多种不同的证型,其中尤以风痰瘀阻证较为多见,其病机主要是由于患者经急性期治疗后素体内外邪残留,风痰阻络,气血运行不畅而发病[9]。而笔者认为,由于临床患者均为脑梗死后而发病,导致患者均会存在一定程度的素体虚弱之基础,因此不会表现为单纯的虚证或实证,一般是以虚实兼夹之证最为多见,其中实证是指风、痰、瘀等实邪内停于局部,而虚证是指祛邪而伤正,病邪虽祛而正气未复,两种因素相互搏结而发为本病,所以其治法也需兼顾虚实两方面因素,两者并重并举。
在针刺穴位的选择上,上肢肌张力增加的患者以肩髃、曲池、外关、合谷为局部取穴,下肢肌张力增加的患者以委中、阴陵泉、三阴交、承山为局部取穴,足下垂的患者以丘墟与解溪为局部取穴,诸穴配合以达疏经通络、舒筋解痉、通利关节、调和气血之效[14]。同时经现代医学研究发现,以针灸刺激具有拮抗痉挛肌群作用的腧穴时,能够达到兴奋拮抗肌群运动神经元通路的作用,从而达到抑制运动神经元通路、痉挛肌活性、异常运动模式的目的,最终达到缓解ACI患者肌张力增高的情况[15]。同时本项研究发现,采用针刺拮抗肌运动点的联合组与针刺组患者,在CSI评分、FMA评分、BI评分、中医证候疗效等方面,均要优于单纯地应用西医综合疗法进行治疗的西医组患者。
在自拟通痹汤的药物组成上,以天麻为君药,其味甘而性平,具有息风止痉、祛风通络之效,不论寒热皆能应用,且现代药物研究发现,其有效成分还具有降低血管阻力、减慢心率、镇痛、抗炎等作用。再辅以防风与胆南星,以增强君药治疗内风之能;全蝎与白僵蚕,以增强君药治疗外风之能;川芎与桃仁,以达理气活血、行瘀通络之效;黄芪与当归,以达益气养血之效;最后再辅以炙甘草,以达缓解诸药之毒性,调和诸药之功效的目的;本方诸药配合使用,共奏搜风化痰、息风止痉、活血化瘀、益气养血之功[16]。同时本项观察亦发现,由于联合组患者所采用的治疗方式更为注重标本兼治的治疗原则,故不论是在CSI评分、FMA评分、BI评分方面,还是在sEMG检测水平方面,抑或是在显效病例情况方面,其改善效果均要优于针刺组患者。
综上所述,采用自拟通痹汤联合针刺拮抗肌运动点的联合组,在治疗脑梗死后肌张力增高时疗效更为显著,但也存在着诸如辨证不清,中药化学成分复杂,针刺手法各异等问题,仍需在今后的研究中继续扩大样本量,进行深入研究。

