肝癌TACE术前天冬氨酸氨基转移酶与淋巴细胞比值对患者预后的影响
郑猛 高斌 彭晓正


【摘要】 目的:探讨肝动脉化疗栓塞(TACE)术前天冬氨酸氨基转移酶与淋巴细胞比值(ALRI)对肝癌患者预后的影响。方法:收集78例肝癌患者TACE术前临床相关资料,计算患者术前ALRI,绘制ROC曲线确定临界值,采用Kaplan-Meier和Cox回归模型对肝癌患者行单因素及多因素生存分析,确定无进展生存期(PFS)和总生存期(0S)的独立预测因素。结果:ALRI=22.82时对于预测生存状态具有最大的敏感度和特异度。Kaplan-Meier生存分析表明ALRI>22.82的肝癌患者平均OS、PFS时间均显著短于术前ALRI≤22.82,差异均有统计学意义(P<0.05)。Cox回归模型分析显示ALRI是影响患者PFS和OS的独立预测因素(P<0.05)。结论:术前ALRI可以作为预测TACE术后肝癌患者预后的独立因素,患者TACE术前ALRI较低往往提示该患者的预后较好。
【关键词】 肝癌; 肝动脉化疗栓塞; 天冬氨酸氨基转移酶; 淋巴细胞; 预后
Effect of Aspartic Aminotransferase to Lymphocyte Ratio on Prognosis of Liver Cancer Patients before TACE/ZHENG Meng,GAO Bin,PENG Xiaozheng.//Medical Innovation of China,2019,16(20):00-010
【Abstract】 Objective:To assess the prognostic value of aspartate aminotransferase to lymphocyte ratio index(ALRI)on the patients with hepatocellular carcinoma after receiving transarterial chemoembolization(TACE).Method:The clinical information of 78 patients with hepatocellular carcinoma before the treatment of TACE was collected.Calculated their pre-operation ALRI value then plotted the ROC curl to confirm the critical value.Univariate and multivariate survival analyses were performed in patients with hepatocellular carcinoma using Kaplan-Meier and Cox regression model to determine independent factors influencing progression-free survival(PFS)and overall survival(OS).Result:When ALRI at 22.82,the predicted survival state featured highest sensitivity and specificity.Kaplan-Meier survival analysis showed that the mean OS,PFS time of liver cancer patients in ALRI>22.82 was significantly shorter than that in ALRI≤ 22.82 before operation,with statistically significant differences(P<0.05).Cox regression model analysis showed that ALRI was an independent predictor of patients PFS and OS(P<0.05).
Conclusion:Preoperative ALRI can be used as an independent factor to predict the prognosis of liver cancer patients after TACE,and the low preoperative ALRI in patients with TACE usually indicates a better prognosis.
【Key words】 Hepatocellular carcinoma; Transcatheter chemoembolization; Aspartate aminotransferase; Lymphocyte; Prognosis
First-authors address:The Third Affiliated Hospital of Anhui Medical University,Hefei 230000,China
doi:10.3969/j.issn.1674-4985.2019.20.002
原发性肝癌2017年新发病例约62.6万,是居全球发病率第五位的恶性肿瘤。近年来发病率逐年增加,是引起全世界癌症患者死亡的第三大主要原因[1]。2017年,我国已确诊的肝癌患者人数占全球肝癌患者总数的50%以上[2]。即使临床诊断技术和外科手术技术已有明显的进步,但肝癌具有高转移率、高复发率以及高死亡率,其预后仍远不能令人满意[3]。目前对于无外科手术指征的肝癌患者,优先选择肝动脉化疗栓塞(transcatheter arterial chemoembolization,TACE)作为主要治疗方法[4]。而目前缺乏敏感的临床参数对肝癌TACE治疗后的预后做出评估。因此,有必要寻找有效的术前生物标志物评估肝癌患者的预后同时指导高效的治疗。本研究收集78例经TACE治疗的肝癌患者临床相关资料,通过回顾性分析探讨TACE术前天冬氨酸氨基转移酶(AST)与淋巴细胞比率(ALRI)与肝癌患者预后的关系,探討术前ALRI在预测肝癌患者预后中的价值,现报道如下。
1 资料与方法
1.1 一般资料 本研究通过调取电子病历档案及住院记录,采用回顾性研究方法收集2011年
1月-2013年6月在介入科接受TACE治疗的中晚期肝癌患者的临床资料。纳入标准:至少接受过
1次TACE术;年龄18周岁以上;Child-Pugh分级标准为A级或B级;无门静脉主干癌栓;患者无其他淋巴系统疾病;术前未采取影响肝功能及淋巴细胞指标的干预措施;术前ECOG评分为0~2分;临床和随访资料完整。排除标准:TACE作为肝切除术的桥接治疗手段者;TACE术后联合其他抗肿瘤方法治疗者;心功能、肺功能及肾功能不全者;合并除肝癌外其他肿瘤者;巴塞罗那肝癌临床分期(Barcelona clinic liver cancer,BCLC)为D期者[5]。该研究经安徽医科大学第三附属医院医学伦理委员会批准。根据研究的纳入及排除标准收集符合标准的患者临床资料(包括年龄、性别、家族史、既往史、配偶及子女情况等)、影像学检查结果、实验室检查结果及病理结果。共收集到78例患者资料。其中男67例、女11例,年龄44~71岁,平均(60.12±7.60)岁,乙肝表面抗原(HBsAg)阳性64例(82.1%);肝硬化53例(67.9%);28例(35.9%)AFP≥400 ng/mL;肿瘤直径1.6~18.0 cm,平均(6.9±3.4)cm,其中直径>5 cm的51例(65.4%),且以单个肿瘤为主有58例(74.4%),59例(75.6%)在5年随访期间死亡。BCLC分期:B期患者41例(52.6%),C期患者37例(47.4%)。
1.2 治疗方法 患者仰卧扫描床,局部消毒后,以2%利多卡因(生产厂家:上海复星朝晖药业有限公司,批准文号:国药准字H31021071,规格:
20 mL︰0.4 g)5 mL局部麻醉,采用Seldinger穿刺技术,经股动脉穿刺置管,采用5F-Rh导管,行肝固有动脉和肠系膜上动脉造影,明确肿瘤的大小、数目、分布及供血动脉后,采用3F微导管超选择插管至各支肿瘤供血动脉内,根据患者肿瘤不同情况,选择不同用药剂量,经导管注入奥沙利铂(生产厂家:江苏恒瑞医药股份有限公司,批准文号:国药准字H20000337,规格:50 mg)100~150 mg,亚叶酸钙(生产厂家:江苏恒瑞医药股份有限公司,批准文号:国药准字H32022391,规格:0.1 g)200~400 mg,5-氟尿嘧啶(生产厂家:上海旭东海普药业有限公司,批准文号:国药准字H31020593,规格:10 mL︰0.25 g)500~750 mg,再将盐酸表柔比星(生产厂家:山东新时代药业有限公司,批准文号:国药准字H20123260,规格:10 mg)
10~30 mg与超液化碘油(生产厂家:烟台鲁银药业有限公司,批准文号:国药准字H37022398,规格:10 mL)5~20 mL混合悬液在X线透视下经导管缓慢注入栓塞血管,对于血运丰富者,加用适量明胶海绵颗粒栓塞。TACE术后给予止吐、抑酸、保肝等对症治疗。
1.3 诊断及分期标准 所有患者均由病理学确诊且影像学检查符合肝细胞肝癌,并按照BCLC对疾病进行分期。肿瘤进展采用WHO修正版实体瘤疗效评价标准(mRECIST)的标准进行评估[6],其中疾病进展定义为目标病灶动脉期增强显影的直径总和增加20%或出现新病灶。
1.4 随访 随访时间从患者初诊时至2018年6月为止,通过住院信息及电话随访获得患者的生存状况、无进展生存期(PFS,指从首次TACE后到肿瘤发生进展或者死亡的时间)及总生存期(OS,指从首次TACE后到最后一次随访或者患者死亡的时间),以月为单位。
1.5 统计学处理 采用SPSS 21.0对数据进行统计学分析,计量资料用(x±s)表示,比较采用t检验;计数资料以率(%)表示,比较采用字2检验,采用Kaplan-Meier法获得生存曲线,采用log-rank检验对曲线进行单因素分析。通过Cox回归模型对预后行多因素分析。以P<0.05为差异有统计学意义。
2 结果
2.1 ALRI最佳临界值 为了确定术前ALRI的最佳临界值,对ALRI进行ROC曲线分析,结果表明ALRI=22.82时对于预测生存状态具有最大的敏感度和特异度。结果显示ALRI曲线下面积(AUC)为0.631,95%CI(0.490,0.772),敏感度为79.7%,特异度为42.1%,见图1。
2.2 ALRI与临床病理之间的关系 从ROC曲线分析获得结果后,笔者研究了TACE术前ALRI与肝癌患者的临床病理学变量之间的关系。术前ALRI与肿瘤大小、乙肝表面抗原、肝硬化的有无、巴塞罗那(BCLC)分期以及门静脉癌栓均具有相关性(P<0.05)。然而,TACE术前ALRI与其他临床病理参数如年龄、性别、家族史、AFP、肿瘤数量和远处转移之间均无相关性(P>0.05)。
见表1。
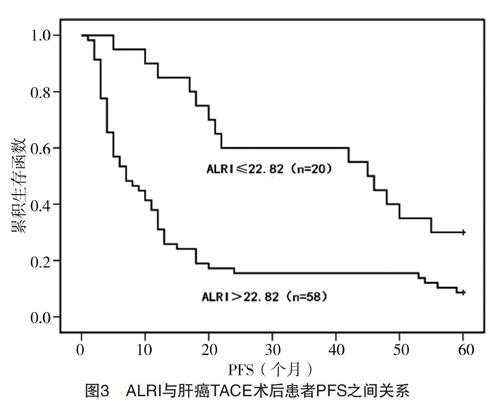
2.3 生存状态与术前ALRI的相关性分析 为了确定术前ALRI对肝癌患者术后预后的价值,采用Kaplan-Meier法进行生存分析。术前ALRI>22.82的肝癌患者的平均OS时间为(18.16±2.75)个月,显著短于术前ALRI≤22.82的(41.65±4.28)个月,差异有统计学意义(P=0.001),见图2。术前ALRI>22.82的平均PFS时间为(15.52±2.48)个月,显著短于术前ALRI≤22.82的(38.55±4.42)个月,差异有统计学意义(P=0.001),见图3。
2.4 影响肝癌患者预后的单因素分析 术前ALRI、肿瘤数量、AFP、BCLC分期、肿瘤大小、远处转移、门静脉癌栓与肝癌患者TACE术后PFS均具有相关性(P<0.05)。而术前ALRI、肿瘤数量、AFP、BCLC分期、肿瘤大小、远处转移、门静脉癌栓与肝癌患者TACE術后OS均具有相关性(P<0.05)。见表2。
2.5 影响肝癌患者预后的多因素分析 采用多因素Cox回归模型评估影响肝癌TACE术后患者生存的最佳预测因素。结果表明,术前ALRI、门静脉癌栓是肝癌患者TACE术后PFS显著的独立影响因素,而术前ALRI、门静脉癌栓、肿瘤大小是肝癌患者TACE术后OS显著的独立影响因素,见表3。
3 讨论
肝癌患者经TACE治疗后,为了寻找预测肝癌预后的有效指标,医务工作者做了大量研究,但大多仍围绕常规临床病理(如肿瘤大小、TNM分期和远处转移状态)研究,因此,寻找有效的科学指标对肝癌患者预后非常重要。
在临床实践中,医生通常使用反映肝功能损害的AST作为常规生化检查来诊断包括肝癌在内的各种疾病[7-8]。越来越多的证据表明高血清AST水平与HCC死亡率之间的关系,肝癌患者血清中高水平AST可能提示其生存率差[9]。目前认为,肿瘤微环境中的炎性细胞对肿瘤的发展有显著的影響[10]。恶性肿瘤细胞引起细胞内炎症反应,促进肿瘤的形成、增殖、转移和复发[11]。有研究表明,淋巴细胞的增殖与浸润反映了患者体内的炎症状态以及患者的免疫系统在抗肿瘤免疫应答中发挥的决定性能力[12],进一步影响肝癌患者预后。
AST是肝损伤的可靠且敏感的生化标志物,主要存在于肝脏、骨骼肌、肾脏及心脏中,肝脏疾病可能与线粒体损伤有关,当肝细胞线粒体损伤时,AST释放入血[13],较高的AST水平反映大量肝细胞被破坏,这与大量乙型肝炎病毒流入有关,同时关系着肝癌患者的总体存活率降低[9]。此外,有研究发现术前天冬氨酸转移酶与血小板比值指数(APRI)、天冬氨酸氨基转移酶与中性粒细胞比值(ANRI)与肝癌患者术后预后有关[14]。因此本研究目的在于术前ALRI也是预测肝癌预后的一个重要指标。
全身炎症与恶性肿瘤之间存在密切关系,由于肝癌几乎完全是由慢性肝炎发展而来[15],因此全身的炎症免疫反应也影响着肝癌预后。淋巴细胞在宿主的抗肿瘤免疫反应中起着重要作用[16]。全身性炎性细胞因子如TNF-α、IFN-γ和TLR3等刺激一系列肿瘤内趋化因子的表达[17]。这些趋化因子与CD4+T辅助1型淋巴细胞(Th1)细胞和CD8+细胞毒性T淋巴细胞(CTL)增加密切相关,当这一系列免疫反应被激活,CD4+Th1细胞将消除恶性肿瘤细胞并有效预防肿瘤发生[18]。启动的CTL将通过分泌细胞毒素直接杀死癌细胞或抑制血管生成[19]。自然杀伤T(NKT)细胞占肝脏中所有淋巴细胞的30%左右,其在抗肿瘤免疫中发挥重要作用,NKT细胞可以通过刺激IL-12发挥作用[20]。IL-12在抑制肿瘤转移方面有着积极的作用,其能上调NK细胞的活化受体,从而激活NK细胞[21]。
本研究首先通过ROC曲线确定了22.82是术前ALRI最佳临界值,敏感度为79.7%,特异度为42.1%,术前ALRI≤22.82的肝癌患者具有较长的PFS与OS,ALRI是PFS和OS的独立预后因素。值得注意的是,术前ALRI与肿瘤大小、乙肝表面抗原、肝硬化的有无、巴塞罗那(BCLC)分期以及门静脉癌栓存在与否具有相关性,这就表明若患者ANRI增高则该患者很大可能存在肝硬化或门静脉癌栓,所以ALRI不仅可以反映肝功能损伤程度及体内炎症免疫反应还可以很好地反映肿瘤患者临床与病理情况。采用单因素分析,发现包括肿瘤数量、AFP、BCLC分期、肿瘤大小、远处转移、门静脉癌栓及术前ALRI在内的预后因素与肝癌DFS或0S有关,进一步通过多因素分析,确定了术前ALRI及门静脉癌栓是肝癌患者PFS的独立预后指标,而术前ALRI、门静脉癌栓及肿瘤大小是肝癌患者OS的独立预后指标。这与文献[22]报道一致,肿瘤大小可作为小肝癌切除的独立预后因子,肿瘤大小≤
5 cm的肝癌患者的预后明显优于肿瘤大小>5 cm的肝癌患者。
肝癌的一些生物标志物如AFP、CEA和GPC3可能在一定程度上提示肝癌细胞的存在,然而,这些标志物对癌细胞的生长、分化、侵袭和转移无明显预测意义。AST虽然可以反映患者肝功能情况,但是患者肝功能变化性大,准确度低,且不能综合反映肝癌患者全身情况,与这些肿瘤生物标志物相比,术前ALRI能一定程度反映肝癌细胞的进展与活动,同时能反映患者机体对肿瘤细胞的抵抗程度,从而更加准确预测患者预后。
总之,术前ALRI可以作为预测TACE术后肝癌患者预后的独立预测因素,临床工作中不仅要关注肝癌患者病理情况以及临床分期,同时也需要重视患者生化及免疫指标,从而更好地评估患者预后情况。
参考文献
[1] Siegel R L,Miller K D,Fedewa S A,et al.Colorectal cancer statistics,2017[J].Ca A Cancer Journal for Clinicians,2017,67(3):104-117.
[2] Wei D,Zeng Y,Xing X,et al.Proteome Differences between Hepatitis B Virus Genotype-B and Genotype-C-Induced Hepatocellular Carcinoma Revealed by iTRAQ-Based Quantitative Proteomics[J].Journal of Proteome Research,2016,15(2):487-498.
[3] Jemal A,Bray F,Center M M,et al.Global cancer statistics[J].Ca A Cancer Journal for Clinicians,2011,61(2):69-90.
[4] Liu W,Zhou J G,Xing B C.Hepatic Resection Improved the Long-Term Survival of Patients with BCLC Stage B Hepatocellular Carcinoma:a Letter to Response[J].Journal of Gastrointestinal Surgery,2015,19(12):2290-2291.
[5]中国抗癌协会肝癌专业委员会.原发性肝癌规范化诊治的专家共识[J].中华肝脏病杂志,2009,17(6):295-304.
[6]丁婕,戴旭,孟宪运,等.实体瘤疗效评价标准的研究进展[J].中国肿瘤临床与康复,2015,22(9):1150-1152.
[7] Zhang G M,Xia Y J,Guo X X,et al.Reference intervals for total bilirubin,ALT,AST and creatinine in healthy Chinese elderly[J].Medical Science Monitor International Medical Journal of Experimental & Clinical Research,2014,20(10):1778-1782.
[8] van Beek J H,de Moor M H,de Geus E J,et al.The genetic architecture of liver enzyme levels:GGT,ALT and AST[J].Behavior Genetics,2013,43(4):329-339.
[9] Witjes C D,Ijzermans J N,Aa V D E,et al.Quantitative HBV DNA and AST are strong,predictors for survival after HCC detection in,chronic HBV patients[J].Netherlands Journal of Medicine,2011,69(11):508-513.
[10] Diakos C I,Charles K A,Mcmillan D C,et al.Cancer-related inflammation and treatment effectiveness[J].Lancet Oncology,2014,15(11):e493-e503.
[11] Ko E,Jung G.Positive association of long telomeres with the invasive capacity of hepatocellular carcinoma cells[J].Biochemical & Biophysical Research Communications,2014,447(2):358-363.
[12] Guo C L,Yang H C,Yang X H,et al.Associations between infiltrating lymphocyte subsets and hepatocellular carcinoma[J].Asian Pacific Journal of Cancer Prevention Apjcp,2012,13(11):5909-5913.
[13] Okuda M,Li K,Beard M R,et al.Mitochondrial injury,oxidative stress,and antioxidant gene expression are induced by hepatitis C virus core protein[J].Gastroenterology,2002,122(2):366-375.
[14] Jin J,Zhu P,Yan L,et al.Elevated preoperative aspartate aminotransferase to lymphocyte ratio index as an independent prognostic factor for patients with hepatocellular carcinoma after hepatic resection[J].Oncotarget,2015,6(22):19217-19227.
[15] Hsieh S C,Tsai J P,Yang S F,et al.Metformin inhibits the invasion of human hepatocellular carcinoma cells and enhances the chemosensitivity to sorafenib through a downregulation of the ERK/JNK-mediated NF-κB-dependent pathway that reduces uPA and MMP-9 expression[J].Amino Acids,2014,46(12):2809-2822.
[16] Bogolyubova A V,Belousov P V.Inflammatory Immune Infiltration in Human Tumors:Role in Pathogenesis and Prognostic and Diagnostic Value[J].Biochemistry Biokhimiia,2016,81(11):1261-1273.
[17] Tu T,Budzinska M A,Maczurek A E,et al.Novel Aspects of the Liver Microenvironment in Hepatocellular Carcinoma Pathogenesis and Development[J].International Journal of Molecular Sciences,2014,15(6):9422-9458.
[18] Schneider C,Teufel A,Yevsa T,et al.Adaptive immunity suppresses formation and progression of diethylnitrosamine-induced liver cancer[J].Gut,2012,61(12):1733-1743.
[19] Qin Z,Schwartzkopff J,Pradera F,et al.A critical requirement of interferon gamma-mediated angiostasis for tumor rejection by CD8+ T cells[J].Cancer Research,2003,63(14):4095-4100.
[20] Ji W,Chen J,Mi Y,et al.Role of natural killer cells in liver transplantation treatment of liver cancer[J].Experimental & Therapeutic Medicine,2017,14(3):2380-2384.
[21]周智鋒,江金华,李洁羽,等.IL-12诱导肝癌微环境中NK细胞活化发挥抗肿瘤作用[J].中国肿瘤生物治疗杂志,2013,20(1):93-98.
[22] Chen Y L,Ko C J,Chien S Y,et al.Tumor size as a prognostic factor in resected small hepatocellular carcinoma:a controversy revisited[J].Journal of Gastroenterology & Hepatology,2011,26(5):851-857.

