急性缺血性脑卒中rt-PA静脉溶栓治疗患者短期预后的相关影响因素分析
曹光军 河南省鹤壁市人民医院脑卒中中心 458000
急性缺血性脑卒中是临床发病率较高的一种卒中类型,本病的死亡率、致残率均较高,是严重威胁人类健康的脑血管疾病[1]。使用重组织型纤溶酶原激活剂(rt-PA)进行静脉溶栓是临床治疗急性缺血性脑卒中的主要手段,多项临床研究均证实在急性缺血性脑卒中发病后4.5h内进行rt-PA静脉溶栓治疗,可有效缓解临床症状,改善患者预后。但也有研究发现并不是所有的进行缺血性脑卒中患者经rt-PA静脉溶栓治疗都能获得良好的临床预后,临床仅有1/2的患者经rt-PA静脉溶栓可实现血管再通,1/2左右患者的功能预后可达到良好水平[2]。为明确影响急性缺血性脑卒中rt-PA静脉溶栓治疗短期预后的相关因素,以提高静脉溶栓治疗的有效性与安全性,本文选取了102例接受rt-PA静脉溶栓治疗的急性缺血性脑卒中患者进行分析、研究,现报道如下。
1 资料与方法
1.1 一般资料 选取本院在2016年1月—2018年1月收治的102例接受rt-PA静脉溶栓治疗的急性缺血性脑卒中患者作为观察对象。纳入标准:符合急性缺血性脑卒中诊断标准[3];发病时间<4.5h;美国国立卫生研究院卒中量表(NIHSS)评分≥4分;经颅脑CT检查确诊,并明确无颅内出血。排除标准:有严重外伤、脑梗死、心肌梗死、癫痫发作、颅内出血病史,以及伴有其他可增加出血风险疾病者;近2周内接受过外科手术者;近2周应用过抗凝血药物者;发病时间不确定者;血小板<100×109/L;SBP>185mmHg(1mmHg=0.133kPa)或DBP>110mmHg者;血糖<2.7mmol/L或>22.2mmol/L者。
1.2 方法 入组患者入院后均行rt-PA静脉溶栓治疗。溶栓药物选用注射用阿替普酶(德国 Boehringer Ingelheim Pharma GmbH & Co. KG),剂量0.9mg/kg(总剂量≤90mg),先静脉推注总剂量的10%,1min内推注完,剩余药物在60min静滴完成。溶栓期间及溶栓后24h内均不得应用抗血小板、抗凝及其他溶栓药物。治疗3个月后,运用改良Rankin量表(mRS)对两组患者的神经功能恢复情况,量表评分越高说明神经功能恢复越差,mRS评分≥2分判定为预后不良,mRS评分0~1分判定为预后良好。
1.3 观察指标 比较两组患者的临床资料,包括性别、年龄、发病至溶栓时间、入院时NIHSS评分、脑卒中类型、病史,以及入院时测得的血糖、血小板、凝血酶原时间、APTT、纤维蛋白原水平等内容。
2 结果
2.1 两组临床资料比较 102例患者治疗3个月后,预后良好38例,预后不良64例。预后良好组与预后不良组在性别构成比、凝血酶原时间、APTT、血小板水平、入院纤维蛋白原以及高血压、糖尿病、房颤、卒中/短暂性脑缺血、冠心病病史方面比较,差异无统计学意义(P>0.05)。预后良好组的平均年龄明显比预后不良组更小,发病至溶栓时间明显比预后不良组更短,入院24h纤维蛋白原水平明显比预后不良组更高,入院NIHSS评分、入院24h NIHSS评分明显比预后不良组更低(P<0.05)。两组的脑卒中分型比较差异有统计学意义,预后不良组的大动脉粥样硬化、心源性卒中占比显著高于预后良好组(P<0.05)。心源性疾病低于预后良好组(P<0.05),其他分型组间比较接近(P>0.05)。见表1。
2.2 多因素回归分析 对影响溶栓治疗预后的相关因素进行Logistic回归分析,结果显示发病至溶栓时间、年龄、血糖、入院24h纤维蛋白原水平、入院NIHSS评分、入院24h NIHSS评分均是溶栓治疗预后的独立影响因素(P<0.05)。卒中分型与溶栓治疗预后无显著相关性(P>0.05)。见表2。
3 讨论
表1 两组临床资料比较
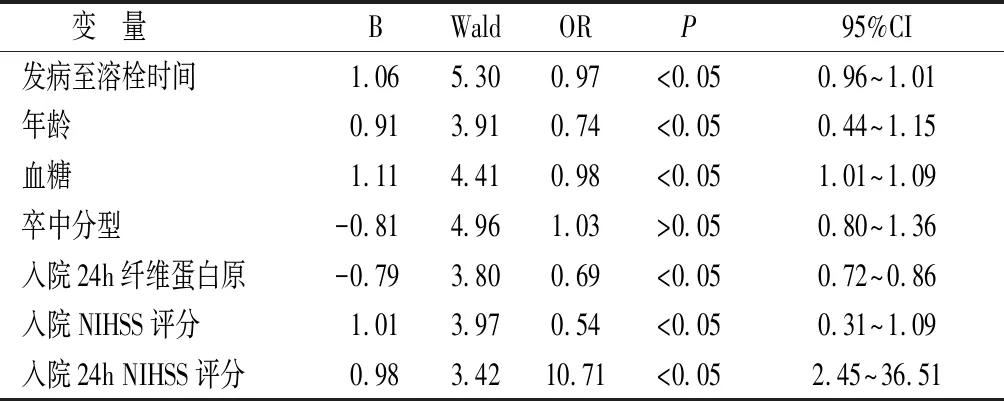
表2 溶栓预后的多因素回归分析结果
急性缺血性脑卒中引起的核心脑组织损伤具有不可逆特性,梗死核心病灶周围有缺血性半暗带,这一区域若不能尽早恢复再灌注将有很大机会转变为新的梗死核心,从而使梗死灶面积扩大。因此,及时挽救缺血半暗带,尽早消除血栓,使血管复通,及时恢复脑组织血供是临床治疗急性缺血性脑卒中的关键[4]。静脉溶栓治疗急性缺血性脑卒中的有效性、安全性已得到了国内外的一致认可,在多个国家的脑卒中治疗指南中也推荐在脑卒中发病4.5h内实施溶栓治疗,近期还有研究认为rt-PA静脉溶栓治疗也同样适用于高龄患者[5-6]。
研究认为[7],急性缺血性脑卒中患者接受溶栓治疗越早,效果越好,发病时间超过4.5h的急性缺血性脑卒中患者,再接受溶栓治疗,溶栓后发生脑实质出血及死亡的风险将会大幅提高。国外有回顾性分析显示[8],发病至治疗时间缩短,静脉溶栓治疗患者的院内病死率、颅内出血率将会显著减少,患者治疗后的生活自理能力也会显著改善。通过本次研究发现:预后良好组的发病至溶栓时间明显比预后不良组更短,多因素回归分析也显示发病至溶栓时间是静脉溶栓治疗预后的危险因素,即发病至溶栓时间越长,急性缺血性脑卒中患者的预后越差。这提示急性缺血性脑卒中发生后,患者能够尽早送至医院,在医生快速评估患者病情后迅速采取静脉溶栓治疗,越早实施溶栓治疗,越早开通血管,越能挽救更多濒死的脑组织,对患者病情的恢复越有利[9]。
目前已有研究证实高血糖是脑卒中发生的一个独立危险因素,同时也与溶栓预后显著相关。国内有学者研究发现,血糖是影响溶栓预后的独立因素[10]。本次研究结果显示,预后良好组的血糖水平显著低于预后不良组,多因素分析显示血糖是溶栓治疗预后的独立影响因素,即患者血糖水平越高,溶栓预后越差。这与前述文献报道结论相符,这可能与高血糖会影响纤维蛋白溶解活性,弱化机体对溶栓的反应性,所以溶栓效果更差,更容易发生再灌注损伤而影响预后。纤维蛋白原是一种急性时相反应蛋白,其由肝脏细胞合成,其与凝血酶结合后会使凝血因子转变成纤维蛋白单体,纤维蛋白单体相互交联即可形成纤维蛋白。研究显示,纤维蛋白原水平与颅内出血转化有着密切联系,本次研究结果也显示纤维蛋白原水平与溶栓预后显著相关,预后良好组入院24h纤维蛋白原水平明显比预后不良组更高。说明溶栓后24h纤维蛋白原水平越低患者溶栓预后越差,这可能是因为患者对rt-PA异常敏感,使得rt-PA失去选择性激活特异性,而使循环系统中未交联的纤维蛋白原被大量降解,从而使得纤维蛋白原水平降低。纤维蛋白原数量的减少不仅会影响纤维蛋白的正常生成,打破凝血机制平衡,同时其降解产物都为较强的抗凝因子,其会破坏凝血—抗凝系统平衡,从而增加颅内出血风险,影响患者预后。患者入院时的NIHSS评分用于反映患者的神经功能损伤程度,评分越高表明患者的神经损伤越严重。
综上所述,急性缺血性脑卒中rt-PA静脉溶栓治疗的短期预后有明显的时间依赖性,发病至溶栓时间、血糖、入院24h纤维蛋白原水平、入院NIHSS评分、入院24h NIHSS评分均是溶栓治疗预后的独立影响因素。

