49例儿童支原体肺炎治疗的疗效分析
李 玲,徐占平,葛林睿,郭 荣
(内蒙古自治区巴彦淖尔市医院药剂科 015000)
肺炎支原体(mycoplasma pneumonia,MP)是介于病毒和细菌之间的一种微生物,没有细胞壁,含有DNA和RNA[1-2]。其具体作用机制是支原体感染通过抑制受感染细胞发生代谢,并溶解细胞造成溶解酶的释放,导致细胞发生异常反应。大部分MP感染都呈现单个病例或家族发病形式,但是可以出现小型流行[3]。MP肺炎是由MP引起的急性呼吸道感染伴肺炎[2-4]。秋冬季节发病较多,支原体可经口、鼻的分泌物在空气中传播,引起散发呼吸道感染或小流行[1-4]。2017年冬季本院儿科住院患儿比上一个季度增加了4倍,MP为主要感染的病原菌,作者对本院49例MP肺炎患儿的临床诊断及治疗方法在现有的医疗条件下进行了真实世界的研究,旨在对该病更好地诊断和治疗,以提高儿童对抗菌药物的合理使用率[5]。
1 资料与方法
1.1一般资料 选择2017年4月1日至2018年4月1日在本院进行诊治的MP肺炎患儿49例,年龄0~12岁,其中男25例,女24例,0~<4岁19例,4~<7岁19例,7~12岁11例。(1)纳入标准:①全部患儿出院诊断均为MP感染;②患儿均有较明显的呼吸道感染症状;③本组入选患儿均无基础疾病,如先天性心脏病、呼吸道畸形;④入组患儿在治疗的不同阶段进行MP抗体的检测均为阳性,且均接受了阿奇霉素的治疗。(2)排除标准:①对阿奇霉素过敏的患儿;②排除伴有其他致病菌感染的症状及不能确诊为MP感染者。
1.2方法
1.2.1按是否进入临床路径流程进行分组及治疗方法 (1)临床路径组:49例患儿中有20例患儿实施了入临床路径的治疗方法,即入院当日先执行MP抗体的检测,次日清晨采血行血常规、超敏C反应蛋白(hs-CRP)、生化检查(包括心肌酶、肝肾功能),心电图、脑电图、胸部X线检查、胸部CT、泌尿系彩超等特殊检查;之后进行相关辅助及对症治疗(给予退热、止咳、化痰等)[6]。待MP抗体检测结果为阳性后开始给予10 mg/kg的阿奇霉素进行对症治疗及其他辅助治疗[7-9]。(2)非临床路径组:49例患儿中有29例患儿没有按照临床路径的流程进行诊断便开始经验性治疗,即入院当日未先行MP抗体的检测,医生根据患儿体征及临床症状及血常规、hs-CRP、生化检查(包括心肌酶、肝肾功能)等部分辅助检查化验进行病原体的经验性判断,并给予相关抗菌药物的治疗[10];治疗一段时间后治疗效果差才进行MP抗体检测[11];待MP抗体检测报告为阳性结果后,再给予10 mg/kg的阿奇霉素进行对症治疗及其他辅助治疗[12]。
1.2.2按是否联合使用糖皮质激素类药物分组及治疗方法 (1)糖皮质激素组:49例患儿中有21例MP患儿在病程的不同阶段除使用抗菌药物为主要治疗药物外,还联合使用了糖皮质激素作为辅助治疗;包括患儿入院后给予地塞米松注射液、吸入用布地奈德混悬液和(或)硫酸特布他林雾化液等糖皮质激素进行雾化治疗[13]。(2)非糖皮质激素组:49例患儿中有28例患儿在病程的不同阶段只使用了抗菌药物为主要治疗药物,未联合使用糖皮质激素进行辅助治疗。

表1 是否临床路径患儿临床相关指标比较
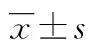
2 结 果
2.1非临床路径组与临床路径组患儿临床疗效相关指标比较 49例MP肺炎患儿中35例患儿入院时有发热的症状,45例患儿有咳嗽病状,40例患者hs-CRP、白细胞升高。35例发热患儿中13例患儿入临床路径组,22例患儿入非临床路径组;临床路径组患儿退热时间快于非临床路径组,但差异无统计学意义(P>0.05)。两组患儿咳嗽消失时间及hs-CRP、白细胞计数(WBC)在治疗初期比较,差异均无统计学意义(P>0.05),见表1。
2.2非临床路径组与临床路径组患儿治疗相关费用比较 与非临床路径组比较,临床路径组患儿住院费用相对较低,但两组比较差异无统计学意义(P>0.05)。临床路径组与非临床路径组患儿的药品费用、药占比、DDDs相近,组间比较差异无统计学意义(P>0.05),见表2。

表2 是否临床路径患儿治疗费用比较
2.3是否联用糖皮质激素患儿临床疗效比较 35例发热患儿中非糖皮质激素组患儿的退热时间和咳嗽消退时间短于糖皮质激素组的患儿,但两组比较差异无统计学意义(P>0.05)。在治疗初期非糖皮质激素组患儿hs-CRP高于糖皮质激素组,而WBC则低于糖皮质激素组,但两组比较差异无统计学意义(P>0.05),见表3。

表3 是否联用糖皮质激素患儿临床相关指标比较
2.4是否联用糖皮质激素患儿治疗相关费用比较 非糖皮质激素组患儿的住院费用、药品费用、药占比、DDDs均低于联用糖皮质激素组患儿,但组间比较差异无统计学意义(P>0.05),见表4。

表4 是否联用糖皮质激素患儿治疗费用比较
3 讨 论
儿童MP感染在秋冬季节发病较多,临床特点为起病缓慢,有发热、咳嗽、乏力,其肺部体征多不明显等[14],抗菌药物的合理使用是关键,合理使用抗菌药物的概念就是安全有效的使用抗菌药物,合理使用抗菌药物首先必须要有明确的适应证,应尽量避免联合应用抗菌药物,抗菌药物的滥用现象在我国临床中非常普遍[15]。
各组患儿之间退热时间比较差异无统计学意义(P>0.05),可能原因有患儿年龄不同导致治疗效果不同、家长是否采取物理降温的退热方法、是否采取其他辅助治疗方法。hs-CRP和全血WBC的一个连续变化的值[16],入组患儿在治疗过程中未进行这两个指标的连续监测,因此无法用这两个指标来评价不同分组对患儿疗效的差异。
临床路径组患儿住院费用相对较低,但与非临床路径组比较未出现明显差异;两组之间药品费用、药占比、DDDs比较,差异均无统计学意义(P>0.05);这一结果的原因有统计指标的变异度较大,不易出现明显差异且入组研究的样本量不足、对症治疗药物的种类和使用时间不同,部分患儿的家属对治疗药物的需求程度不同,有的家属要求使用进口药物治疗,多数患儿诊断为MP感染后,除了使用阿奇霉素还使用了其他抗菌药物的治疗,直接导致药品费用和DDDs值升高。
联用糖皮质激素对患儿的治疗效果并不明显,并不能明显缩短患儿的退热时间和咳嗽消失时间。hs-CRP和全血WBC在治疗过程中未进行连续监测,因此无法用这两个指标来评价联用糖皮质激素对患儿疗效的差异。本研究中,糖皮质激素组患儿的治疗费用增加,但与非糖皮质激素组比较差异无统计学意义(P>0.05),可能原因仍为样本量不足;但治疗效果亦无明显差异。说明联用糖皮质激素的治疗效果相似但治疗费用却相对较高;这一结果表明联用糖皮质激素对MP感染患儿治疗的意义不明确。
本回顾性分析研究结果显示,对于入组的49例MP感染的患儿入临床路径组先进行MP抗体的检测再进行目标治疗的患儿相对于直接进行经验性治疗的非临床路径组患儿的治疗效果相对较好,治疗费用相对较低;而非糖皮质激素组患儿的退热时间和咳嗽消退时间缩短,住院天数、住院费用、药品费用、药占比、抗菌药物DDDs值均低于糖皮质激素组的患儿,但各组间比较差异均无统计学意义(P>0.05)。
本研究基于该院治疗MP感染患儿的真实世界研究,所谓真实世界研究,是指研究数据来自真实的医疗环境,反映实际诊疗过程和真实条件下的患儿健康状况的研究[17-18],它是不同于随机对照试验中的“医疗控制环境或理想环境”的一种研究方法。因为随机对照试验本身仍有一定局限性,外部真实性差,研究对象只能代表典型的患者,未必代表真实世界的患者,容易出现与临床实际脱节的情况,而真实世界研究弥补了随机对照试验的不足[19]。
MP在医院就诊患儿中的感染率逐年增高,且随着患儿年龄增长感染率增加明显,MP肺炎占住院儿童社区获得性肺炎的10%~40%,是广泛关注的临床问题。但是由于MP肺炎早期肺部症状不明显,而且医院也没有及时对患儿做全面病原体的检查,直接导致抗菌药物的滥用[19]。本文通过对近1年明确诊断为MP感染患儿的临床资料进行回顾性分析,展开了真实世界的研究,研究结果表明,按照MP感染的临床路径进行规范治疗可以避免抗菌药物不合理的使用;提高临床疗效,降低住院治疗费用;在此过程中发现联用糖皮质激素治疗MP感染的患儿对临床疗效无明显区别,但是增加了住院治疗费用,因此建议在治疗过程中慎重使用糖皮质激素。
介于国家卫健委对抗菌药物的管理日渐严格,本研究提示日后医、药、护人员应该针对MP感染的患儿开展全方位的药学监护,减少抗菌药物的滥用,以减少细菌耐药性的产生,包括:(1)开展药学人员参与临床路径的高质量研究;(2)探索药学人员参与临床路径的方式,深入临床路径制订和后期疗效评价环节;(3)加强儿童抗菌药物滥用的管控,加快更新医生和家长的用药知识,改变理念,加强抗菌药物的合理使用。

