伴有淋巴样间质的微结节型胸腺瘤临床病理特征及文献复习
王立娟,曹友德,曾 敏,邹凌凤,曹晓静△
(1.重庆市中医院病理科 400021;2.重庆医科大学分子医学检测中心 400016)
伴有淋巴样间质的微结节型胸腺瘤(micronodular thymoma with lymphoid stroma,MNT)是一种器官样胸腺上皮性肿瘤,主要由上皮细胞岛和淋巴间质组成,上皮细胞岛被淋巴细胞间隔,生发中心常见,上皮成分大多是有温和的梭形或卵圆形细胞构成,细胞质较少,异型性不大,罕见核分裂,上皮内可见少量淋巴细胞。微结节型胸腺瘤最初由SUSTER等[1]首先报道,WHO于2004年将其收入《肺、胸膜、胸腺和心脏肿瘤病理学和遗传学》[2]。此肿瘤比较罕见,占胸腺瘤的1%~5%[3],国内报道较少。本文收集 2 例 MNT,并结合相关文献进行复习。
1 资料及方法
1.1一般资料 收集重庆医科大学分子医学检测中心已手术治疗的MNT患者2例。患者1,男,73岁,因咳嗽、咳痰伴胸痛1月余入院,无重症肌无力。行纤维支气管镜检查,抽吸物内查见腺癌细胞。胸部CT显示:(1)右上肺叶不规则软组织结节,符合肺癌表现;(2)前上纵隔软组织结节,胸腺瘤可能。实验室检查:细胞角蛋白19(CK19)片段4.20 ng/mL(↑),降钙素原0.94 ng/mL(↑),肌红蛋白86.50 μg/L(↑),B型脑钠肽前体855 ng/L(↑),余未见明显异常。行胸腔镜下右上肺叶切除+右中肺叶楔形切除+淋巴结清扫+纵隔肿瘤切除术,术中见右肺上叶前段肿块(2.00 cm×1.50 cm)累及右肺中叶,前上纵隔见一实性占位病变,2.20 cm×1.50 cm大小,边界清楚,2、4、7、10、11、12、13组淋巴结肿大,完成右上肺叶切除+右中肺叶楔形切除+淋巴结清扫+纵隔肿瘤切除。患者2,女,70岁,因左眼睑下垂20余天入院,胸部增强CT提示:前纵隔胸腺区结节,大小为1.10 cm×0.80 cm,边界清楚,均匀强化,考虑胸腺瘤可能。实验室检查:降钙素原1.88 ng/mL(↑),余未见明显异常。行胸腔镜下胸腺瘤切除术,术中见胸腔内散在粘连,病变位于前上纵隔,与胸腺关系密切,予于完整切除肿瘤送检。
1.2方法 所检标本经4%中性甲醛固定、脱水、石蜡包埋切片,切片厚度约4 μm,经苏木精-伊红(HE)与免疫组织化学(IHC)染色,光学显微镜观察。IHC采用EnVision 二步法,一抗为CK19、p63、CK7、广谱细胞角蛋白(CKpan)、天冬氨酸蛋白酶A(NapsinA)、上皮膜抗原(EMA)、CK5/6、CD5、CD20、末端脱氧核苷酸转移酶(TdT)、甲状腺转录因子-1(TTF-1)、Ki-67、CD3、CD57 、BCL-2、CD1a、S100、Langerin。所有抗体及试剂盒均购自福建迈新试剂公司。
2 结 果
2.1大体检查 患者1:肿瘤大小为2.50 cm×2.50 cm×2.00 cm,边界清楚,切面呈实性,灰白色,质地中等,未见明显出血坏死。患者 2:灰黄色组织一堆,大小为9.00 cm×4.00 cm×1.00 cm,其上见一灰白色区域,大小为1.20 cm×0.70 cm×0.50 cm,与周围分界较清,切面呈实性,灰白色,质地中等,未见明显出血坏死。
2.2镜检 2例镜下形态基本相同,局灶见不连续薄层纤维薄膜,肿瘤主要由多灶散在的上皮性结节组成,细胞呈短梭形或卵圆形,细胞核仁不清楚,染色质呈颗粒状,细胞核膜光滑,细胞核异型性较小,细胞核分裂罕见,上皮结节内见散在少量淋巴细胞,间质由大量淋巴细胞组成,局灶可见初级淋巴滤泡和次级淋巴滤泡,间质内见薄壁小血管,未见血管周围间隙及胸腺小体,周围脂肪组织内见散在上皮细胞巢,见图1。
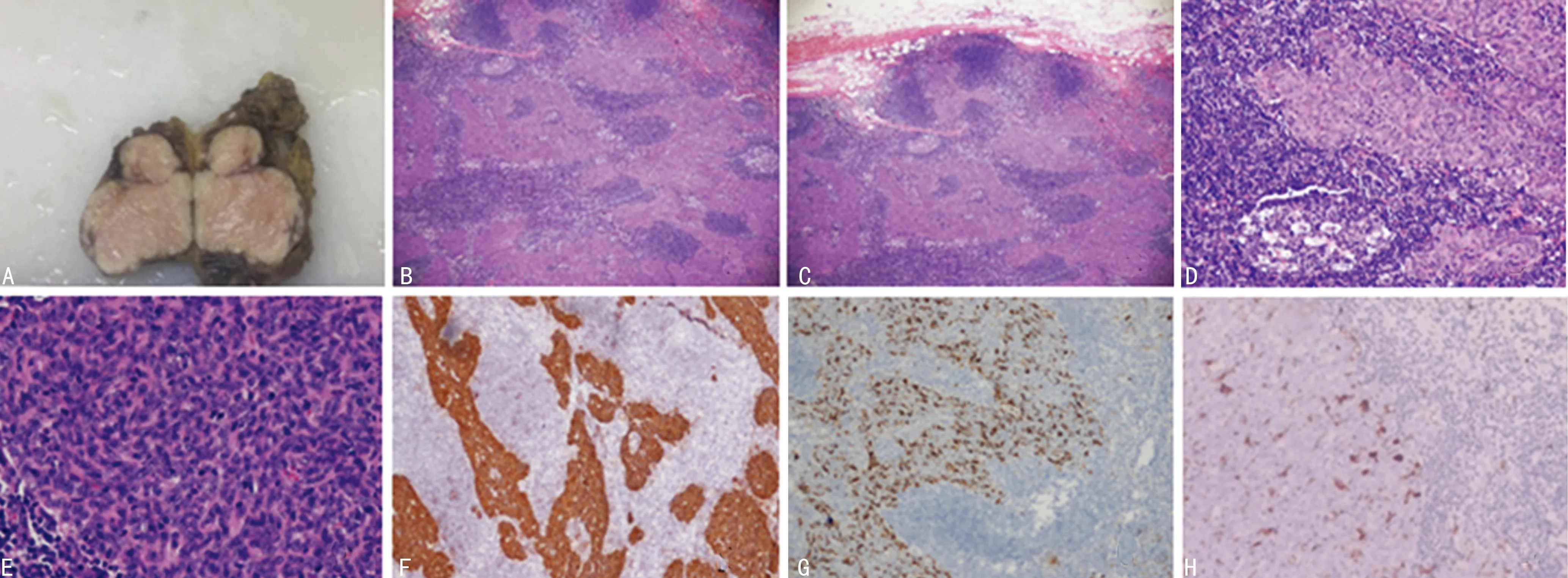
A:肿瘤大体观察;B:肿瘤细胞形态(HE,×40);C:肿瘤边界(HE,×40);D :肿瘤淋巴样间质 (HE,×100);E:肿瘤细胞形态(HE,×400);F:IHC检测CK阳性 (Envision两步法,×100);G:IHC检测CD1a阳性 ( Envision两步法,×100) ;H:IHC检测S100阳性(Envision两步法,×100)
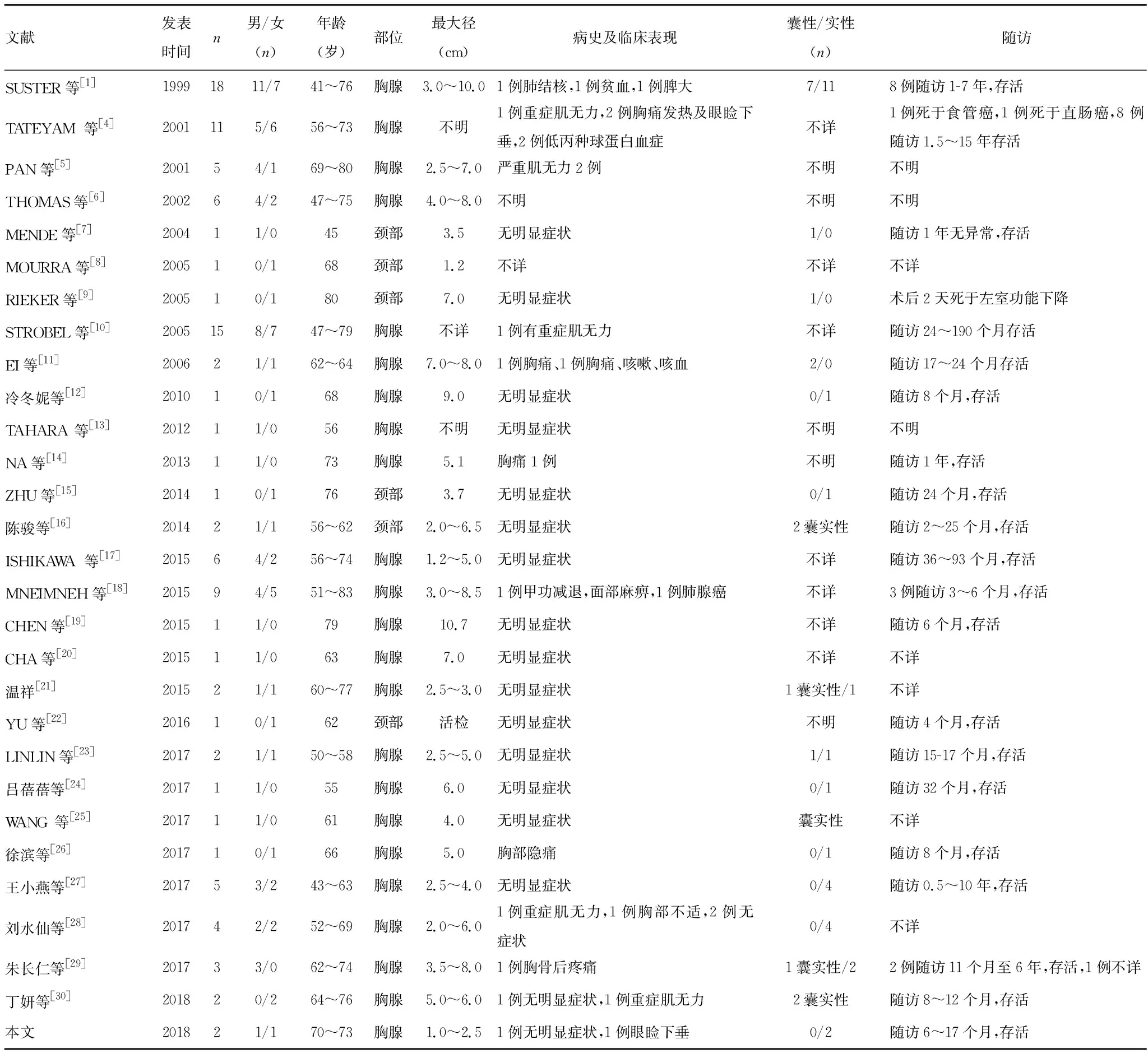
图1 患者1肿瘤大体及显微镜下观察
2.3IHC检测 IHC主要标记上皮和间质成分。患者1:上皮阳性为CK7、CK、CK19、CD57、P63、CD117、CK5/6、Ki-67上皮(+约5%);上皮阴性为TTF-1、EMA、NapsinA、波形蛋白(Vimentin);间质阳性为CD5、Bcl-2、CD1a、CD3、CD20、TdT、S100、Langerin,部分IHC检测,见图1。患者2:上皮阳性为CK7、CK、CK19、CD57、P63、CD117、CK5/6、Ki-67上皮(+约5%);上皮阴性为EMA;间质阳性为CD5、Bcl-2、CD1a、CD3、CD20、TdT、S100、Langerin。
2.4国内外MNT相关资料整理 本组收集来自Pubmed及维普的国内外病例105例及本文报道2例,共计107例,其中男61例,女46例,男女比例为1.33∶1.00,男女发病差异不大,年龄为45~83岁。103例发生于胸腺,4例发生于颈部,肿瘤最大径1~10.70 cm,重症肌无力6例,3例眼睑下垂,6例胸部不适及疼痛,1例胸骨后疼痛,余大部分因体检或无意发现。肿瘤大体囊性12例,实性30例,囊实性7例,其中68例患者有随访时间,随访时间为4~190个月,见表1。
3 讨 论
MNT主要发生在前纵隔,也有发生于颈部的病例报道[7-9,15-16,22],从收集的资料显示,MNT主要发生于胸腺,大部分无明显临床症状,少数可有重症肌无力及胸部不适的表现,肿瘤大体囊实性均可,以实性为主。
胸腺瘤虽然被定义为胸腺上皮来源的肿瘤,上皮被定义为肿瘤的实质,但其分类在很大程度上取决于间质淋巴细胞。MNT作为胸腺瘤的特殊亚型,组织学起源不定,可能起源于髓质上皮细胞,最初MNT被视为良性肿瘤,随着相关病例报道增多,对其有了更深的认识,最新WHO(2015)胸腺肿瘤分类将其归入交界性肿瘤或生物学行为未定的肿瘤[31]。其间质主要是分化成熟的B细胞、T细胞及未成熟的T细胞组成。YU等[22]发现Langhans细胞是导致MNT淋巴间质增生和形成淋巴滤泡的重要细胞,他认为淋巴间质中的B细胞、T细胞、浆细胞及嗜酸性粒细胞是宿主对肿瘤抗原或无关抗原的免疫反应,同时上皮细胞团内存在CD1a、S100、Langerin阳性细胞,呈星状分布,经证实是Langhans细胞。本文2例MNT中,肿瘤性上皮内散在表达CD1a、S100、Langerin的Langhans细胞,和文献报道相符。ISHIKAWA等[17]认为Langhans细胞起着肿瘤抗原的作用,转移到基质和T淋巴细胞形成簇并且激活它们形成淋巴滤泡,Langhans 细胞的免疫反应预示着MNT良好的生物学行为。也有恶性MNT的相关报道,TATEYAMA等[4]对11例MNT的形态学分析研究发现MNT是良性到恶性的一个谱系。SUSTER等[1]报道的18例MNT中有1例可见形态温和的上皮细胞到恶性形态的移行,提示MNT恶变的可能。WEISSFERDT等[32]报道了5例和MNT相对应的伴淋巴间质增生的微结节胸腺癌,同样是由结节性上皮及增生的淋巴间质组成,不同的是微结节胸腺癌的上皮成分有着明显恶性特征,即上皮细胞明显的异型性和核分裂象。还有文献[10,18]认为MNT的肿瘤上皮高表达的趋化因子能吸引滤泡树突细胞(DCs)、T淋巴细胞和B淋巴细胞,并且认为肿瘤细胞异常趋化因子的表达可以促进淋巴细胞在MNT间质内增生,从而发展成淋巴瘤。本文整理的65例有随访时间的病例,随访最长时间为190个月,未见有和MNT相关的死亡病例,均表明 MNT生物学行为比较良善,可能是一个预后较好的病程,推测Langhans细胞参与了疾病的发生、发展,由于资料有限,缺乏长期的随访,MNT的生物学行为有待进一步的研究和讨论。
MNT的典型病理特征:肿瘤由融合或多灶性分散的上皮性结节及淋巴细胞间质构成,间质淋巴细胞增生可形成含生发中心的淋巴滤泡,其内可见数量不等的成熟浆细胞。上皮性结节由卵圆形或梭形细胞组成,细胞异型性较小,细胞质较少,细胞核仁不明显,细胞核分裂罕见或缺乏。结节内可见少量淋巴细胞浸润,无血管周围间隙或胸腺小体。包膜下常常可见微囊肿或大囊肿。本文报道的两例MNT并未见明显囊肿区域。IHC标记:上皮样细胞岛表达CK7、CK、CK19、CD57、P63、CD117、CK5/6;间质淋巴细胞中CD5、CD3主要表现为非生发中心阳性,CD20主要表现为淋巴滤泡中心阳性,Bcl-2表现为非生发中心及淋巴套区阳性;上皮结节周围及结节内少量不成熟T细胞TdT阳性,上皮内散在细胞CD1a、S100、Langerin阳性。
鉴别诊断:(1)A型胸腺瘤:此肿瘤由温和的梭形或者卵圆形上皮细胞组成,弥漫生长,伴有少量或没有淋巴细胞组成,MNT上皮样细胞则呈结节状,间质有较多量淋巴细胞。(2)B型胸腺瘤:B型胸腺瘤则是上皮样细胞和淋巴细胞混合组成,不形成明显的结节样结构,且以不成熟的T细胞为主。(3)AB型胸腺瘤:由A型胸腺瘤和B型胸腺瘤混合组成,二者一般分界较清,各自具有相应的病理特征或独立或相互混合,而MNT是由丰富的淋巴细胞间质分隔的散在上皮性结节为特征,以此可以鉴别。(4)伴淋巴样间质的微结节型胸腺癌:此肿瘤较MNT细胞异型性更大,病理性细胞核分裂明显,可见肿瘤性坏死及胞膜侵犯,间质内未成熟的T细胞罕见。(5)淋巴上皮样癌:此肿瘤细胞异型性较大,肿瘤细胞呈泡状核,细胞核分裂易见,多数淋巴样细胞TdT阴性,EB病毒(EBV)阳性支持后者的诊断。(6)B细胞淋巴瘤、胸腺原发黏膜相关淋巴组织(MALT)淋巴瘤:这两类均属于B细胞源性肿瘤,其内可见胸腺小体残留,基因重排有助于鉴别诊断。
MNT以手术治疗为主。本文收集统计的107例病例,65例有随访资料,术后随访4~190个月,在随访期间无与肿瘤相关的死亡报道,预后良好,推测MNT有着良好的生物学行为及预后,但由于随访病例有限,有待进一步的临床研究。

