我院宫颈癌前病变患者人乳头瘤病毒常见型别分布研究
陈鹏 郭桂林 冷伟香
[摘要]目的 探讨我院宫颈癌前病变患者人乳头瘤病毒(HPV)常见型别的具体分布情况。方法 回顾性分析2017年1月~2018年2月在我院治疗的157例宫颈上皮内瘤变(CIN)患者的临床资料,依据组织病理检查结果分为CIN Ⅰ组(56例)、CIN Ⅱ组(37例)与CIN Ⅲ组(64例),比较各组的HPV感染情况以及HPV常见型别分布情况。结果 157例CIN患者中,HPV感染率为70.06%;在CIN患者中,共检出13种HPV型别,主要HPV感染型别分别为HPV 16、58、52、33、31、51;CIN Ⅰ组HPV感染患者中,低危亚型占9.09%,高危亚型占90.91%;CIN Ⅱ组HPV感染患者中,低危亚型占2.27%,高危亚型占97.73%;CIN Ⅲ组HPV感染患者中,高危亚型占100.00%。结论 高危型HPV感染为致使CIN发生的主要因素,其中HPV 16为感染率较高的HPV亚型,且宫颈上皮内瘤变等级越高,其HPV感染率越高,同时高危亚型感染风险也将随之增加。
[关键词]宫颈癌前病变;人乳头瘤病毒;常见型别
[中图分类号] R737.33 [文献标识码] A [文章编号] 1674-4721(2019)6(b)-0176-03
[Abstract] Objective To investigate the distribution of common types of human papillomavirus (HPV) in patients with cervical precancerous lesions in our hospital. Methods The clinical data of 157 patients with cervical intraepithelial neoplasia (CIN) treated in our hospital from January 2017 to February 2018 were retrospectively analyzed. According to the results of histopathological examination, they were divided into the CIN Ⅰ group (56 cases), the CIN Ⅱ group (37 cases) and the CIN Ⅲ group (64 cases). The HPV infection and the distribution of common types of HPV in each group were compared. Results The infection rate of HPV was 70.06% in 157 CIN patients. A total of 13 types of HPV were detected in CIN patients, including HPV 16, 58, 52, 33, 31 and 51. The low-risk subtypes accounted for 9.09% and the high-risk subtypes accounted for 90.91% of the patients with HPV infection in the CIN Ⅰ group. The low-risk subtypes accounted for 2.27% and the high-risk subtypes accounted for 97.73% in the patients with HPV infection in CIN Ⅱ group; and the high-risk subtypes accounted for 100.00% in the patients with HPV infection in the CIN Ⅲ group. Conclusion High-risk HPV infection is the main cause of CIN. HPV 16 is the subtype of HPV with high infection rate. The higher the grade of cervical intraepithelial neoplasia, the higher the HPV infection rate, and the higher the risk of high-risk subtype infection.
[Key words] Cervical precancerous lesions; Human papillomavirus; Common types
宮颈癌属于女性群体中较为常见的一种恶性肿瘤,其发病率仅次于乳腺癌,易对患者身心健康与生命安全造成不良影响。宫颈上皮内瘤变(cervical intraepithelial neoplasia,CIN)是与子宫颈浸润具有一定关联性的一组癌前病变,同时也是防治宫颈癌疾病的重要阶段[1-2]。有研究指出,宫颈癌前病变进展至宫颈癌是一个漫长过程,约为10年,期间若对CIN患者采取有效的诊治手段,可有效预防宫颈癌[3-4]。人乳头瘤病毒(HPV)为诱导CIN的主要原因,高危型HPV持续感染则为宫颈癌与宫颈癌前病变产生的重要因素,且与CIN的发展与转归密切相关[5]。基于此,本研究将进一步探讨我院宫颈癌前病变患者常见型别的具体分布情况,现报道如下。
1资料与方法
1.1一般资料
回顾性分析2017年1月~2018年2月在我院治疗的157例CIN患者的临床资料,依据组织病理检查结果分为CIN Ⅰ组(56例)、CIN Ⅱ组(37例)与CIN Ⅲ组(64例)。CIN Ⅰ组中,年龄为23~59岁,平均(41.49±3.26)岁;孕次1~5次,平均(3.68±0.25)次。CIN Ⅱ组中,年龄为24~60岁,平均(42.03±3.35)岁;孕次1~4次,平均(3.47±0.31)次。CIN Ⅲ组中,年龄为24~59岁,平均(41.71±3.22)岁;孕次1~5次,平均(3.52±0.29)次。三组的一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究已通过我院医学伦理委员会审核。
1.2入选标准
纳入标准:①经病理检查确诊者;②临床资料、影像学完整;③48 h内无性生活者;④宫颈病变初次治疗者。排除标准:①存在阴道用药史与阴道冲洗史者;②凝血功能障碍者;③接受碘液或醋酸试验者;④严重器官功能衰竭者;⑤存在盆腔放射治疗史或宫颈手术史者;⑥表达障碍或精神疾病者;⑦无肿瘤家族史者。
1.3方法
采集标本前,告知研究目的以及过程,取得患者同意后,患者取妇科检查体位,通过宫颈外口刷取足够宫颈黏液脱落细胞,置于样品输送介质液体内,在室温下保存待用,应用第二代杂交捕获(the hybrid capture,HC-2)法与Digene公司(美国)提供的试剂盒检测患者HPV型别分布情况。HPV DNA≥1 pg/ml视为阳性,HPV感染型别包括低危亚型(HPV 6、11、40、42、43、44、54、61、83)、高危亚型(HPV 16、18、26、31、33、35、39、45、51、52、53、56、58、59、66、68、73、82)。
2结果
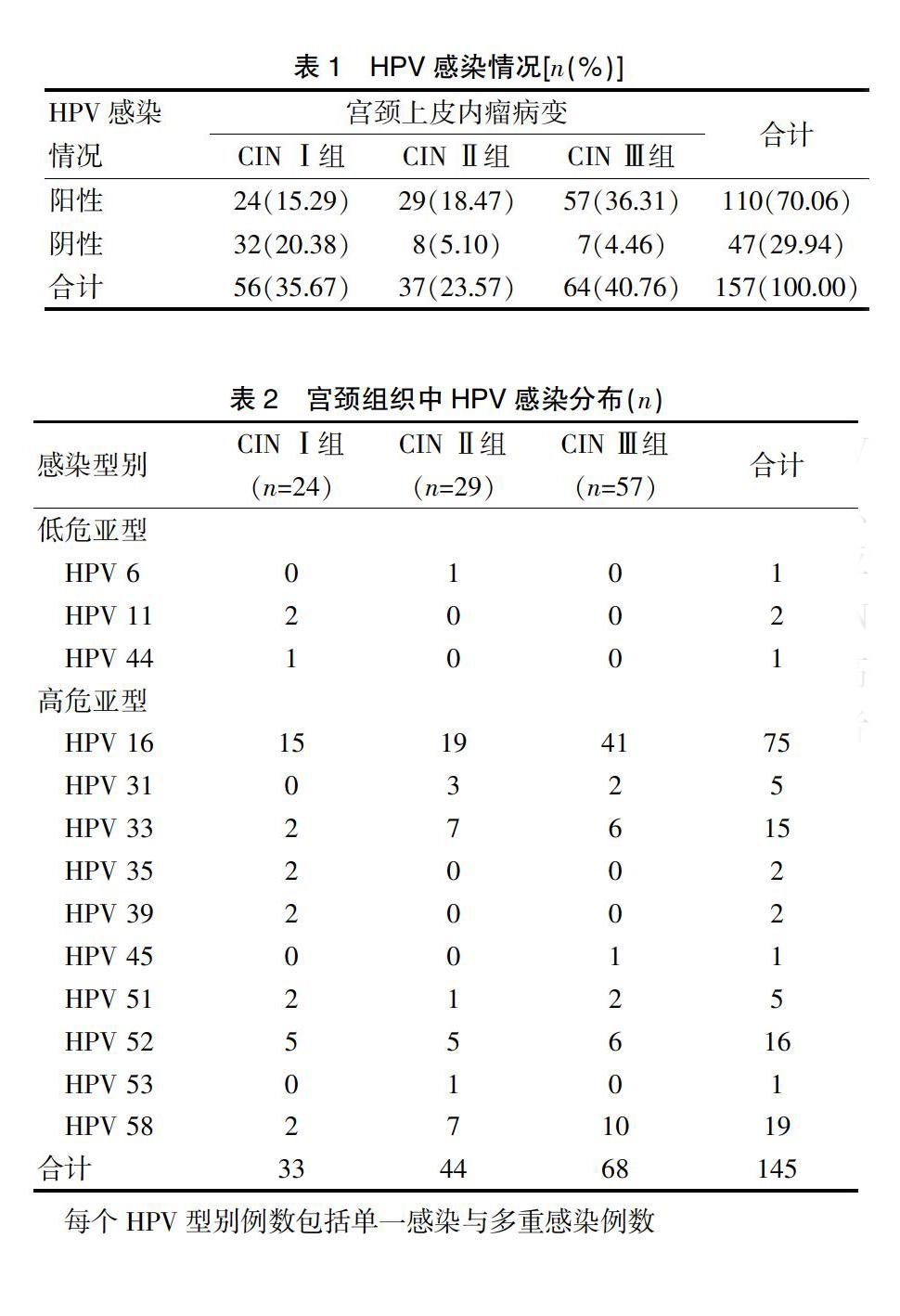
2.1 HPV感染情况
2.2宫颈组织中HPV感染情况
2.3 HPV亚型多重感染情况
56例CIN Ⅰ患者中,单一感染占33.93%(19/56),双重感染占7.14%(4/56),三重及以上感染占1.79%(1/56);37例CIN Ⅱ患者中,单一感染占54.05%(20/37),双重感染占16.22%(6/37),三重及以上感染占8.11%(3/37);64例CIN Ⅲ患者中,单一感染占76.56%(49/64),双重感染占10.94%(7/64),三重及以上感染占1.56%(1/64)。
3讨论
宫颈癌为危害女性健康的恶性肿瘤之一,发病率较高,正呈现年轻化趋势。HPV感染同样为妇科常见疾病,大量研究显示,HPV感染与CIN、宫颈癌的发生具有相关性[6-7]。有文献指出,受損宫颈上皮极易遭受HPV感染,其可与患者机体内宿主基因组整合,对宫颈上皮修复效果造成不利影响,进而可引发宫颈上皮癌变等[8]。
有研究报告指出,在CIN患者中,除HPV 16感染率较高外,HPV 18、31、45、33同样较为常见,但也有研究指出,HPV 58与HPV 52的感染率明显高于HPV 31、HPV 33、HPV 45[9-10]。本研究结果显示,157例CIN患者中,HPV感染率为70.06%,其中CIN Ⅰ组中HPV感染率为66.67%,CIN Ⅱ组中HPV感染率为78.38%,CIN Ⅲ组中HPV感染率为89.06%。在CIN患者中,共检出13种HPV型别,主要HPV感染型别分别为HPV 16、58、52、33、31、51。CIN Ⅰ组HPV感染患者中,低危亚型占9.09%,高危亚型占90.91%;CIN Ⅱ组HPV感染患者中,低危亚型占2.27%,高危亚型占97.73%;CIN Ⅲ组HPV感染患者中,高危亚型占100.00%,提示HPV型别分布存在一定地域差异性,且宫颈上皮内瘤变等级越高,其HPV感染率越高,同时高危亚型感染风险也将随之增加[11]。对宫颈癌前病变患者给予多重感染型别组合分析,结果显示,CIN Ⅰ组患者中,双重感染占7.14%,三重及以上感染占1.79%;CIN Ⅱ组患者中,双重感染占16.22%,三重及以上感染占8.11%;CIN Ⅲ组患者中,双重感染占10.94%,三重及以上感染占1.56%,提示HPV多重感染多以双重感染为主,且多为HPV16合并感染。但值得注意的是,除存在高危型与高危型间相互组合的形式外,低危型与高危型组合也较为常见[12-14]。除此之外,本研究通过HC-2法检测患者HPV感染型别分布情况,具有取样方便、无创、成本较低等优势,利于患者接受,并且国内针对各地区的HPV型别研究较少,本研究为我国HPV疫苗的研制提供重要的地区数据[15]。
综上所述,我院宫颈癌前病变患者HPV常见型别分布显示,HPV 16占比相对较高,HC-2取样方式便捷,具有一定可行性,且在预防宫颈癌方面具有实用性指导意义。
[参考文献]
[1]王竟,孙海珠,徐爱丽,等.宫颈癌前病变早期筛查技术新进展[J].中国综合临床,2018,34(2):189-192.
[2]敖梅红,李隆玉,魏晚霞,等.江西地区宫颈癌及宫颈癌前病变妇女HPV感染型别研究[J].中国妇幼保健,2017,32(14):3123-3126.
[3]吴翠霞,张艳红,葛小花,等.高危型HPV感染与宫颈癌前病变与宫颈癌的相关性研究[J].中华医院感染学杂志,2016,26(11):2568-2570.
[4]钟兴明,杜明娣,荆春霞,等.高危型HPV持续感染与宫颈癌前病变的相关性[J].中国热带医学,2018,18(3):267-270.
[5]颜霞,唐海旭,吴萍.高危型人乳头瘤病毒E6/E7 mRNA联合薄层液基细胞学检测对宫颈癌前病变筛查的临床价值[J].广西医学,2018,40(7):785-787.
[6]李巧燕.人乳头瘤病毒检测及宫颈细胞液基检测对宫颈癌前病变早期诊断的影响分析[J].中国基层医药,2018, 25(17):2203-2206.
[7]陶志梅,潘敏,俞美娟,等.高危型人乳头瘤病毒感染联合液基薄层细胞检测对宫颈癌及宫颈癌前病变筛查与随访的临床意义[J].中华医院感染学杂志,2017,27(10):2340-2343.
[8]虞红祥.宫颈癌前病变病理分级与感染人乳头状瘤病毒分型的关系研究[J].中国基层医药,2017,24(14):2085-2087.
[9]师晓艳,雷侠.宫颈液基细胞学检查与高危型HPV检测用于宫颈癌前病变并发感染早期筛查的对比研究[J].中国性科学,2017,26(1):33-35.
[10]李风艳,于利君.高危型人乳头瘤病毒载量与宫颈癌前病变及宫颈癌的相关性分析[J].中国妇幼保健,2017,32(16):3735-3737.
[11]李琪.液基细胞学、阴道镜组织活检和HPV-DNA检测防治宫颈癌前病变的价值研究[J].中国妇幼保健,2018, 33(15):3578-3580.
[12]沈晓斌,包磊,詹莹.HPV检测在宫颈癌前病变筛查策略中的作用探讨[J].中国妇幼健康研究,2018,29(10):1345-1348.
[13]姜仙姣,李奕平,牟虹.TCT联合HPV分型检测在宫颈癌前病变筛查中的应用分析[J].浙江临床医学,2017,19(3):481-482.
[14]沈洁,高丽丽,张月,等.北京市宫颈癌筛查妇女中高危型HPV感染状况及在宫颈癌前病变中的分布[J].中华预防医学杂志,2018,52(5):493-497.
[15]徐舜,陈洁瑛,江海燕,等.宫颈癌前病变HPV感染与宫颈液基细胞早期筛查的临床分析[J].中华医院感染学杂志,2017,27(20):4739-4742.
(收稿日期:2019-02-26 本文编辑:祁海文)

