右美托咪定对微血管减压患者术后苏醒质量及早期认知功能的影响
蔡伯涛 唐吉伟 李勇
[摘要]目的 觀察右美托咪定对微血管减压患者术后苏醒质量及早期认知功能的影响。方法 选取2017年1月~2018年6月在我院行择期微血管减压术的60例患者作为研究对象,采用随机数字表法将其分为右美托咪定组(D组)和对照组(C组),每组各30例。D组麻醉诱导前予以右美托咪定,C组用同样方法注射生理盐水。比较两组患者的术中一般情况(手术时间、出血量、尿量、晶体及胶体输注量);观察两组患者入室静卧5 min(T1)、麻醉诱导插管时(T2)、手术切皮时(T3)、钻颅骨时(T4)、血管减压时(T5)、手术结束时(T6)的血流动力学指标(收缩压、心率);并记录患者术后呼吸恢复时间、苏醒时间、拔管时间及拔管期间的呛咳评分和躁动评分;测定术前1 d(t1)、手术完毕(t2)、术后24 h(t3)患者血清中白细胞介素-6(IL-6)、肿瘤坏死因子-α(TNF-α)以及血浆皮质醇(COR)的水平;并于t1和术后3 d采用韦氏成人智力量表(WAIS)、韦氏记忆量表(WMS)及简易智能精神状态检查量表(MMSE)行神经精神功能测试评价认知功能;比较两组患者的术后认知功能障碍(POCD)发生率。结果 两组患者的手术时间、出血量、尿量、晶体及胶体输注量比较,差异无统计学意义(P>0.05)。D组患者T2、T4、T5的收缩压均明显低于C组,T2、T4的心率均明显低于C组,差异有统计学意义(P<0.05)。两组患者的呼吸恢复时间、苏醒时间及拔管时间比较,差异无统计学意义(P>0.05)。D组患者拔管期间呛咳和躁动情况均优于C组,差异有统计学意义(P<0.05)。两组患者t1的血清IL-6、TNF-α、COR水平比较,差异无统计学意义(P>0.05);两组患者t2、t3的血清IL-6、TNF-α、COR水平均高于t1,差异有统计学意义(P<0.05);D组患者t2、t3的血清IL-6、TNF-α、COR水平均明显低于C组,差异有统计学意义(P<0.05)。D组患者术后3 d的MMSE、视觉再生、词语联想评分均明显高于C组,数字符号时间、连线实验时间均明显短于C组,差异有统计学意义(P<0.05)。D组患者的POCD发生率明显低于C组,差异有统计学意义(P<0.05)。结论 右美托咪定应用于微血管减压术患者,可维持围术期血流动力学稳定,改善患者的苏醒质量,并降低POCD的发生率,其机制可能与减少应激、降低炎性反应相关。
[关键词]右美托咪定;微血管减压术;苏醒质量;认知功能障碍
[中图分类号] R614.2 [文献标识码] A [文章编号] 1674-4721(2019)6(b)-0004-05
[Abstract] Objective To investigate the effect of Dexmedetomidine on postoperative recovery quality and early cognitive function in patients with microvascular decompression. Methods Sixty patients who underwent elective microvascular decompression in our hospital from January 2017 to June 2018 were enrolled in the study. They were divided into Dexmedetomidine group (group D) and control group (group C) according to the random number table method, 30 cases in each group. The group D was given Dexmedetomidine before induction of anesthesia, and the group C was injected with normal saline by the same method. The general conditions of surgery (operation time, blood loss, urine volume, infusion volume of crystal and colloidal) were compared between the two groups. The hemodynamic parameters (systolic blood pressure, heart rate) were observed in the two groups at the following points, such as resting into the room for 5 min (T1), anesthesia-induced intubation (T2), surgical incision (T3), drilling of the skull (T4), vascular decompression (T5), and end of operation (T6). The postoperative respiratory recovery time, waking time, extubation time and coughing score and agitation score during extubation were recorded in the two groups. The serum levels of interleukin-6 (IL-6), tumor necrosis factor-α (TNF-α) and plasma cortisol (COR) were measured at 1 day before operation (t1), at the completion of operation (t2) and 24 hours after operation (t3). The neurological function test by Wechsler adult intelligence scale (WAIS), Wechsler memory scale (WMS) and mini-mental state examination (MMSE) was performed to evaluate the cognitive function at t1 and 3 days after operation. The incidence rate of postoperative cognitive dysfunction (POCD) was compared between the two groups. Results There were no significant differences in the operation time, blood loss, urine volume, crystal and colloidal infusion volume between the two groups (P>0.05). The systolic blood pressure at T2, T4 and T5 in the group D was significantly lower than that in group C, the heart rate at T2 and T4 was significantly lower than that in the group C, and the differences were statistically significant (P<0.05). There were no significant differences in the postoperative respiratory recovery time, waking time and extubation time between the two groups (P>0.05). The conditions of cough and agitation in the group D were better than those in the group C during the extubation, and the differences were statistically significant (P<0.05). There were no significant differences in serum levels of IL-6, TNF-α and COR between the two groups at t1 (P>0.05). The serum levels of IL-6, TNF-α and COR at t2 and t3 in the two groups were higher than those at t1, and the differences were statistically significant (P<0.05). The serum levels of IL-6, TNF-α and COR at t2 and t3 in the group D were higher than those in the group C, and the differences were statistically significant (P<0.05). The scores of MMSE, visual regeneration and word association at in the group D were significantly higher than those in the group C at 3 days after operation, the digital symbol time and connection time were significantly shorter than those in the group C, and the differences were statistically significant (P<0.05). The incidence rate of POCD in the group D was significantly lower than that in the group C, and the difference was statistically significant (P<0.05). Conclusion The application of Dexmedetomidine in patients with microvascular decompression can maintain stable perioperative hemodynamic indexes, improve the recovery quality and reduce the incidence of POCD. The mechanism may be related to reducing stress and inflammatory reaction.
[Key words] Dexmedetomidine; Microvascular decompression surgery; Recovery quality; Cognitive dysfunction
术后认知功能障碍(postoperative cognitive dysfunction,POCD)是老年患者常见的神经系统并发症。研究表明,大约25%的老年患者术后会出现认知功能下降[1]。目前POCD的发病机制还不明确,临床上也尚无有效手段预防POCD的发生。近几年,右美托咪定(Dexmedetomidine,Dex)已广泛应用于围术期,其改善患者认知功能的作用也逐渐显现[2-4],但是有关颅脑手术术中使用Dex是否对认知功能有影响的相关研究还较少。本研究选择了较单一病种及术式——微血管减压术,通过围术期应用Dex,探讨其对患者术后苏醒质量及早期认知功能的影响,现报道如下。
1资料与方法
1.1一般资料
选取2017年1月~2018年6月在我院行择期微血管减压术的60例患者作为研究对象,所有患者术前无严重心、肺、肝、肾及内分泌系统疾病,无神经、精神病史及服用相应药物史,简易智能精神状态检查量表(MMSE)评分均达到以下要求(文盲≥17分,小学≥20分,中学及以上≥23分)。采用随机数字表法将其分为Dex组(D组)和对照组(C组),每组各30例。D组中,男16例,女14例;年龄44~53岁,平均(49.00±5.00)岁;体重指数(BMI)19.1~22.5 kg/m2,平均(20.70±1.20)kg/m2;ASA分级:Ⅰ级19例,Ⅱ级11例。C组中,男15例,女15例;年龄42~52岁,平均(48.00±6.00)岁;BMI 19.2~22.6 kg/m2,平均(20.40±1.10)kg/m2;ASA分级:Ⅰ级18例,Ⅱ级12例。两组患者的一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究已获医院医学伦理委员会批准,术前均征得患者或家属同意并签署知情同意书。
1.2麻醉方法
D组麻醉诱导前予以Dex(江苏恒瑞医药股份有限公司,批号:20160059)0.5 μg/kg于10 min内泵注完毕,之后改为0.2 μg/(kg·h)持续至手术结束,C组用同样方法注射生理盐水。两组患者均采用咪达唑仑(江苏恩华药业股份有限公司,批号:20160811)0.05 mg/kg、丙泊酚(北京费森尤斯卡比医药有限公司,批号:16MB9962)1.5 mg/kg、芬太尼(宜昌人福药业有限责任公司,批号:1171202)2 μg/kg、顺苯磺酸阿曲库铵(江苏恒瑞医药股份有限公司,批号:160821AK)0.2 mg/kg行全麻诱导,气管插管后麻醉机控制呼吸,潮气量6~8 ml/kg,频率10~12次/min,吸呼比为1∶2,维持呼气末二氧化碳分压(PETCO2)为35~45 mmHg。术中持续泵入丙泊酚、瑞芬太尼(宜昌人福药业有限责任公司,批号:80A06201)维持麻醉,间断静注顺苯磺酸阿曲库铵维持肌松,BIS值维持在40~55。
1.3观察指标及评价标准
观察两组患者入室静卧5 min(T1)、麻醉诱导插管时(T2)、手术切皮时(T3)、钻颅骨时(T4)、血管减压时(T5)、手术结束时(T6)的血流动力学指标(收缩压、心率);并记录患者术后呼吸恢复时间、苏醒时间、拔管时间及拔管期间的呛咳评分(0分:无呛咳;1分:呛咳1~2次;2分:呛咳3~4次;3分:呛咳5次及以上)和躁动评分(0分:安静,服从指令;1分:轻度烦躁,刺激时躁动,间断呻吟;2分:无刺激时也有躁动,持续呻吟;3分:剧烈挣扎及喊叫)[5];测定术前1 d(t1)、手术完毕(t2)、术后24 h(t3)患者血清中白细胞介素-6(IL-6)、肿瘤坏死因子-α(TNF-α)以及血浆皮质醇(COR)的水平;并于t1和术后3 d采用韦氏成人智力量表(WAIS)、韦氏记忆量表(WMS)及MMSE行神经精神功能测试评价认知功能;比较两组患者的POCD发生率。
分别于t1、t2、t3抽取静脉血,测定血清中IL-6、TNF-α、COR的浓度。WAIS、WMS中的7项测试项目包括数字累加、视觉再生、词语联想、数字广度(顺向与逆向)、数字符号时间、连线实验时间。上述量表从时间及地点定向力、注意力及计算力、记忆力、语言、视空间等多方面对认知功能进行评估,评分越高或完成时间越短则认知功能越好。采用国际POCD研究小组推荐的“Z计分法”来判定是否发生POCD[6]。
1.4统计学方法
采用SPSS 19.0统计学软件进行数据分析,计量资料用均数±标准差(x±s)表示,两组间比较采用t检验;计数资料采用率表示,組间比较采用χ2检验;等级资料采用秩和检验,以P<0.05为差异有统计学意义。
2结果
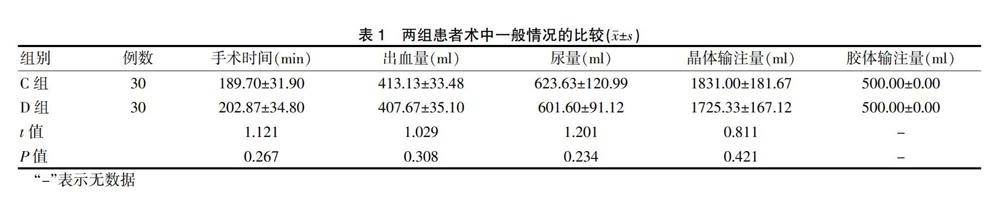
2.1两组患者术中一般情况的比较
两组患者的手术时间、出血量、尿量、晶体及胶体输注量比较,差异无统计学意义(P>0.05)(表1)。
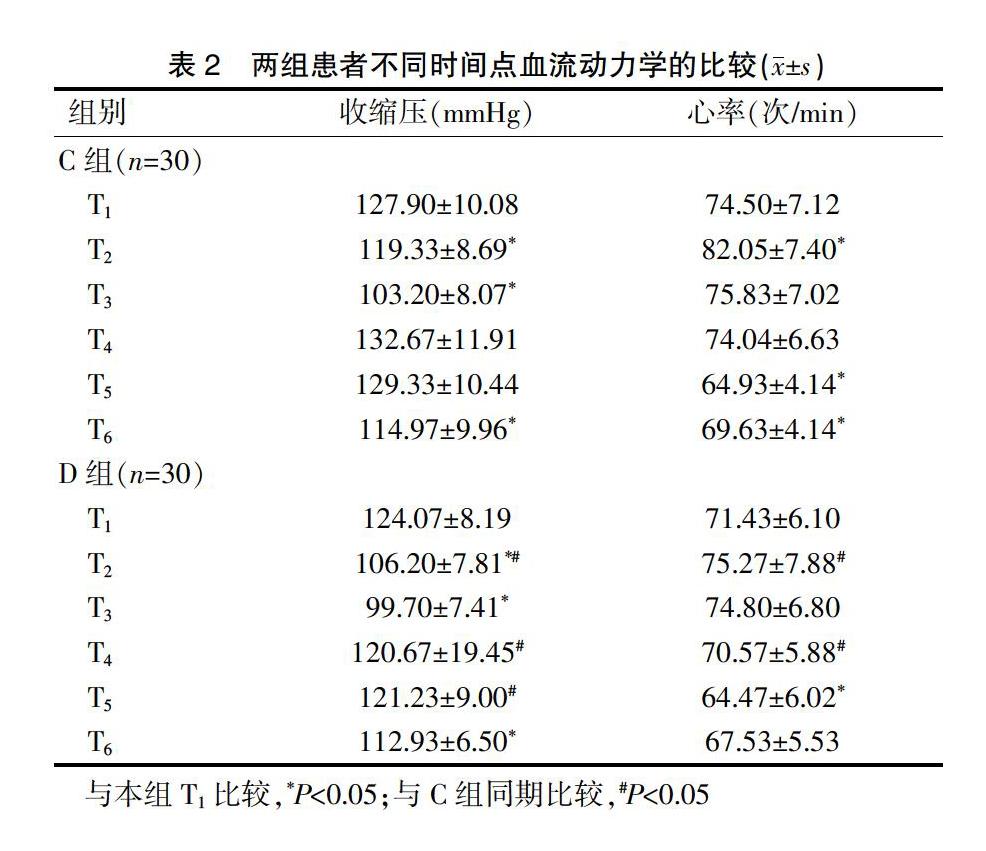
2.2两组患者不同时间点血流动力学的比较
两组患者T1的收缩压及心率比较,差异无统计学意义(P>0.05);C组患者T2、T3、T6的收缩压均低于T1,T5、T6的心率均低于T1,T2的心率高于T1,差异有统计学意义(P<0.05);D组患者T2、T3、T6的收缩压均低于T1,T5的心率低于T1,差异有统计学意义(P<0.05);D组患者T2、T4、T5的收缩压均明显低于C组,T2、T4的心率均明显低于C组,差异有统计学意义(P<0.05)(表2)。
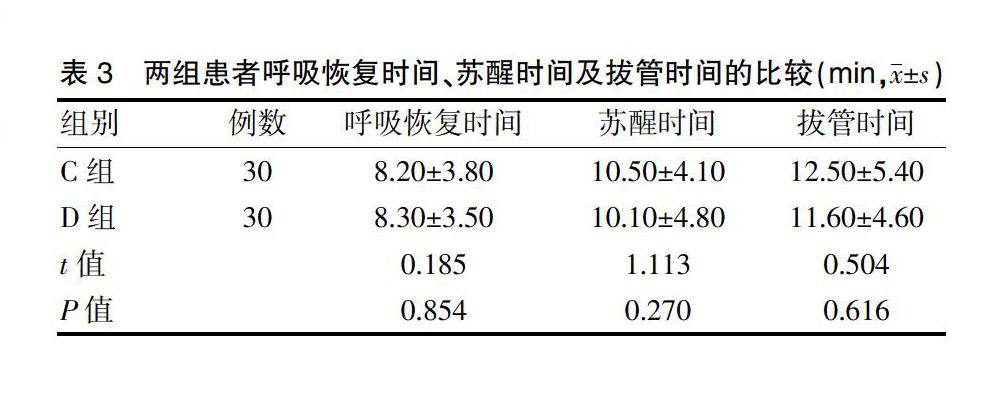
2.3两组患者呼吸恢复时间、苏醒时间及拔管时间的比较
2.4两组患者拔管期间呛咳、躁动情况的比较
2.5两组患者t1、t2、t3血清IL-6、TNF-α、COR水平的比较
两组患者t1的血清IL-6、TNF-α、COR水平比较,差异无统计学意义(P>0.05);两组患者t2、t3的血清IL-6、TNF-α、COR水平均高于t1,差异有统计学意义(P<0.05);D组患者t2、t3的血清IL-6、TNF-α、COR水平均明显低于C组,差异有统计学意义(P<0.05)(表5)。
2.6两组患者t1、术后3 d认知功能测试的比较
两组患者t1的认知功能情况比较,差异无统计学意义(P>0.05);C组患者术后3 d的MMSE、数字累加、视觉再生、词语联想、数字广度(顺向、逆向)评分均明显低于t1,数字符号时间、连线实验时间明显长于t1,差异有统计学意义(P<0.05);D组患者术后3 d的数字广度(顺向)评分低于t1,数字符号时间短于t1,连线实验时间长于t1,差异有统计学意义(P<0.05);D组患者术后3 d的MMSE、视觉再生、词语联想评分均明显高于C组,数字符号时间、连线实验时间均明显短于C组,差异有统计学意义(P<0.05)(表6)。
2.7两组患者POCD发生率的比较
C组患者发生POCD 6例(20.0%),D组患者发生POCD 1例(3.33%);D组患者的POCD发生率明显低于C组,差异有统计学意义(P<0.05)。
3讨论
POCD的发病机制仍不是十分清楚,可能与蛋白功能异常、突触功能障碍、细胞凋亡、线粒体功能障碍等分子机制相关[7]。围术期相关因素如手术创伤应激、麻醉药物、低氧血症、脑低灌注等均与POCD的发生密切相关[8]。
研究表明,Dex具有维持术中血流动力学稳定的作用[9]。本研究中,在气管插管、钻颅骨及血管减压等刺激大的时点,D组的收缩压与心率升高的幅度显著低于C组,差异有统计学意义(P<0.05),提示Dex对血流动力学有稳定作用。
颅脑外科手术麻醉苏醒过程中,患者呛咳易引起高血压、心动过速、颅内压升高等诸多问题,躁动易导致手术野出血,甚至发生心脑血管意外[10]。因此,保证患者安全度过苏醒期对快速康复至关重要。本研究结果显示,D组患者拔管期间呛咳和躁动情况均优于C组,差异有统计学意义(P<0.05),提示Dex可改善患者的苏醒质量,其原因可能与其镇静镇痛作用有关。两组患者的呼吸恢复时间、苏醒时间及拔管时间比较,差异无统计学意义(P>0.05),提示Dex在改善苏醒质量的同时,并不延长苏醒时间,这与张晓怡等[11]的研究结果一致。
手术作为一种应激性创伤可引起全身急性期炎症反应,机体释放的炎性因子可通过血脑屏障而导致神经元水肿,使大脑认知功能受损[12-13],而皮质醇是应激反应的指标[14]。相关研究显示炎性细胞因子及皮质醇的早期浓度水平变化具有预警作用[15-16],其增高幅度和持续时间大约与创伤的程度一致,是组织损伤的敏感标志。本研究中,两组患者t2、t3的血清IL-6、TNF-α、COR水平均高于t1,差异有统计学意义(P<0.05),两组均发生了全身急性期炎症反应与应激反应。D组患者t2、t3的血清IL-6、TNF-α、COR水平均明显低于C组,差异有统计学意义(P<0.05),提示Dex可减轻全身急性期炎症反应与应激反应。
术前两组患者的认知功能评分比较,差异无统计学意义(P>0.05),排除了术前认知功能差异对实验结果的干扰。术后D组患者的多项评分均显著高于C组,POCD发生率明显低于C组,差异有统计学意义(P<0.05),提示Dex对认知功能有一定的改善作用。
一些新的研究还发现Dex对神经元有保护作用。Gao等[17]研究发现Dex可以通过抑制海马NMDA受体2β亚基以及增强细胞外调节蛋白激酶磷酸化而改善抑郁大鼠的学习记忆能力。Li等[18]证实Dex腹腔注射可以抑制孕鼠胎儿大脑内caspase-3活化和小胶质细胞反应,保护幼鼠认知功能。此外还有研究[19-20]发现,Dex对神经元分化生长和神经营养具有促进作用。
因此,Dex改善POCD的可能机制主要是抑制炎症反应、减少患者应激、减少神经元炎症损伤、促进神经元分化生长和神经营养。围术期使用Dex对减少颅脑手术POCD的发生可能具有重要意义,但是其相关机制还需要更高质量的基础研究和大规模的临床试验进一步探索。
综上所述,Dex应用于微血管减压术患者,可维持围术期血流动力学稳定,改善患者的苏醒质量,并降低POCD的发生率,其机制可能与减少应激、降低炎性反应相关。
[参考文献]
[1]Kotekar N,Shenkar A,Nagaraj R.Postoperative cognitive dysfunction-current preventive strategies[J].Clin Interv Aging,2018,13:2267-2273.
[2]何世武.右美托咪定復合七氟醚全身麻醉在老年患者经尿道前列腺电切术中的应用效果[J].中国当代医药,2018, 25(15):15-18.
[3]凌伟贤,何丽婵.帕瑞昔布钠、右美托咪定单纯及联合应用对老年患者术后早期认知功能的效果对比[J].中国当代医药,2018,25(3):101-104.
[4]韦江福,张爱民,陈丽妮,等.术中持续性泵注右美托咪定对老年患者腹腔镜术后认知功能的影响[J].中国当代医药,2017,24(6):55-58.
[5]张珍妮,雷晓鸣,吕建瑞,等.右美托咪定对全麻下老年患者全膝关节置换术应激反应和拔管反应的影响[J].临床麻醉学杂志,2013,29(10):941-944.
[6]Rasmussen LS,Larsen K,Houx P,et al.The assessment of postoperative cognitive function[J].Acta Anaesthesiol Scand,2001,45(3):275-289.
[7]Bilotta F,Doronzio A,Stazi E,et al.Postoperative cognitive dysfunction:toward the Alzheimer′s disease pathomechanism hypothesis[J].J Alzheimers Dis,2010,22(S3):81-89.
[8]王雅婷,仓静,方芳,等.影响术后认知功能障碍发生的非外科疾病因素研究进展[J].临床麻醉学杂志,2017,33(1):95-98.
[9]陈亮,何文胜,张军,等.右美托咪定对I-gel喉罩通气下氣管支架置入术中血流动力学的影响[J].临床麻醉学杂志,2016,32(12):1226-1227.
[10]沈广旭.右美托咪定在神经外科手术拔管期的应用[J].中国实用神经疾病杂志,2013,16(5):75-77.
[11]张晓怡,王珊娟,俞卫锋,等.右美托咪定与丙泊酚用于甲状腺腺瘤次全切除术后患者苏醒质量的比较[J].临床麻醉学杂志,2018,34(6):554-557.
[12]Zhang H,Wu Z,Zhao X,et al.Role of Dexmedetomidine in reducing the incidence of postoperative cognitive dysfunction caused by sevoflurane inhalation anesthesia in elderly patients with esophageal carcinoma[J].J Cancer Res Ther,2018,14(7):1497-1502.
[13]Zhang WL,Chi YL,Wang LZ,et al.Administrations of preoperative shenmai injection and postoperative shenfu injection,two Ginseng containing TCM formulas,improve cognitive dysfunction in aged rats[J].Am J Chin Med,2018,46(5):1065-1078.
[14]尹加林,张勇,陈利海,等.右美托咪定经鼻腔给药对妇科全麻围拔管期应激反应的影响[J].临床麻醉学杂志,2017,33(12):1163-1166.
[15]Li YH,He R,Chen S,et al.Effect of Dexmedetomidine on early postoperative cognitive dysfunction and peri-operative inflammation in elderly patients undergoing laparoscopic cholecystectomy[J].Exp Ther Med,2015,10(5):1635-1642.
[16]Chen W,Liu B,Zhang F,et al.The effects of Dexmedetomidine on post-operative cognitive dysfunction and inflammatory factors in senile patients[J].Int Exp Med,2015,8(3):4601-4605.
[17]Gao X,Zhuang FZ,Qin SJ,et al.Dexmedetomidine protects against learning and memory impairments caused by electroconvulsive shock in depressed rats:involvement of the NMDA receptor subunit 2B (NR2B)-ERK signaling pathway[J].Psychiatry Res,2016,243:446-452.
[18]Li J,Xiong M,Nadavaluru PR,et al.Dexmedetomidine attenuates neurotoxicity induced by prenatal propofol exposure[J].J Neurosurg Anesth,2016,28(1):51-64.
[19]Xiong B,Shi Q,Fang H.Dexmedetomidine alleviates postoperative cognitive dysfunction by inhibiting neuron excitation in aged rats[J].Am J Transl Res,2016,8(1):70-80.
[20]Rodraguez-Gonza R,Sobrino T,Veiga S,et al.Neuroprotective effects of Dexmedetomidine conditioning strategies:Evidences from an in vitro model of cerebral ischemia[J].Life Sci,2016,144:162-169.
(收稿日期:2019-01-14 本文编辑:任秀兰)

