探讨急诊腹部CT对急性肠系膜血管栓塞的诊断价值
刘德姝
内蒙古赤峰市蒙医中医学院,内蒙古赤峰 024000
急性肠系膜血管栓塞临床发病较急、起病较快且病情较重,临床一旦发病极易诱发肠梗阻、休克等症状,增加临床死亡率,故需及早进行诊断、治疗。急性肠系膜血管栓塞是栓子脱落后,引起的血管栓塞现象,若未及时救治,随着病情加重肠系膜血液供应量逐渐减少,便会诱发组织缺血性坏死,现阶段临床多实施剖腹探查、造影检查诊断,但其对机体损伤较大,在临床筛查中应用价值不高[1]。随着我国医疗、器械技术的发展,发现腹部CT在诊断急性肠系膜血管栓塞中有一定价值,该次选择2017年6月—2018年6月接收86例急性肠系膜血管栓塞患者,实施急诊腹部CT诊断,对其诊断结果评估,现报道如下。
1 资料与方法
1.1 一般资料
纳入该院接收的急性肠系膜血管栓塞患者(n=86)进行研究,分为两组(诊断方法),即每组43例样本。
实验组:男 22 例,女 21 例;年龄:24~82(53.0±29.0)岁;病程:2~10(6.0±4.0)h;冠心病患者 15 例,风湿性心脏病患者22例,肝硬化患者6例。
对照组:男 23 例,女 20 例;年龄:26~84(55.0±28.5)岁;病程:1~14(7.5±6.5)h;冠心病患者 14 例,风湿性心脏病患者22例,肝硬化患者7例。对比两组(n=86)基础资料,差异无统计学意义(P>0.05),具有可比性,该研究课题已上报医院伦理委员会,并获得审批,患者/家属均知情,并自愿签署知情同意书。
排除:①检查禁忌证患者;②恶性肿瘤患者;③自愿退出该次研究患者;④配合程度较差患者。
纳入:①配合能力较好患者;②自愿参加且家属知情患者。
1.2 方法
实验组:腹部CT诊断,①仪器:螺旋CT扫描仪;②卧位:仰卧位;③扫描范围:T10椎体水平-髂嵴连线水平;④层厚:5 mm;⑤准直器宽度:1.5 mm;⑥造影剂:碘海醇,剂量:85~100 mL,注射速率:3~3.5 mL/s;⑦阈值:120 Hu;⑧方法:待扫描结束将图像上传至工作站进行处理,对图像进行冠状面、矢状面、多平面建设,对病情进行诊断[2]。
对照组:剖腹探查诊断,将与病灶组织接近的位置作为手术区域,指导患者取平卧位,为其进行常规麻醉,于接近病灶组织处常规行一切口(长:1.0 cm),通过切口对患者实际病情观察[3]。
1.3 分析指标
1.3.1 诊断指标评估对检查时间、医疗费用、出血量评价。
1.3.2 诊断结果评估由2名经验丰富、资历高医师对图像资料进行分析、观察86例患者肠系膜上动脉栓塞、肠系膜下动脉栓塞、肠系膜上静脉栓塞、肠系膜血管栓塞具体检出率。
1.3.3 不良反应发生率评估常见感染、腹腔内出血、血栓等。
1.4 统计方法
采用SPSS 22.0统计学软件处理数据,计量资料(诊断指标)用t进行检验、均数±标准差(±s)进行表示,计数资料(诊断结果、不良反应发生率)以χ2进行检验、百分数(%)进行表示,P<0.05为差异有统计学意义。
2 结果
2.1 诊断结果
对86例患者诊断结果评估,结果显示:实验组诊断结果为90.70%,低于对照组,差异有统计学意义(P<0.05),见表 1。

表1 两组患者诊断结果比较[n(%)]
2.2 诊断指标
对86例患者诊断指标评估,结果显示:实验组检查时间较对照组短,医疗费用、出血量低于对照组,差异有统计学意义(P<0.05)。见表2。
表2 两组患者诊断指标比较(±s)
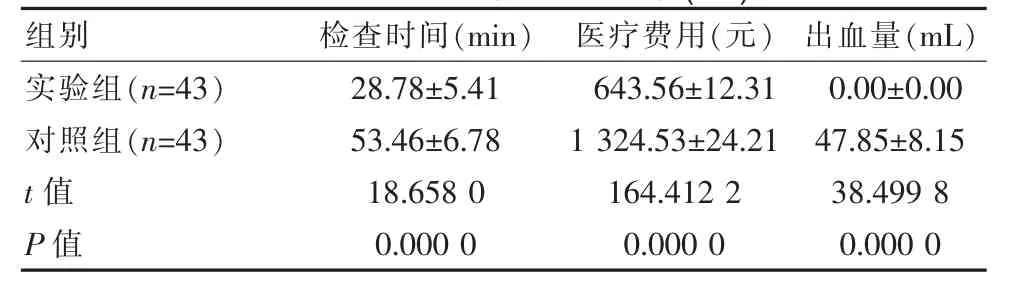
表2 两组患者诊断指标比较(±s)
?
2.3 不良反应发生率
对86例患者不良反应发生率评估,结果显示:实验组0.00%低于对照组,差异有统计学意义(P<0.05),见表3。
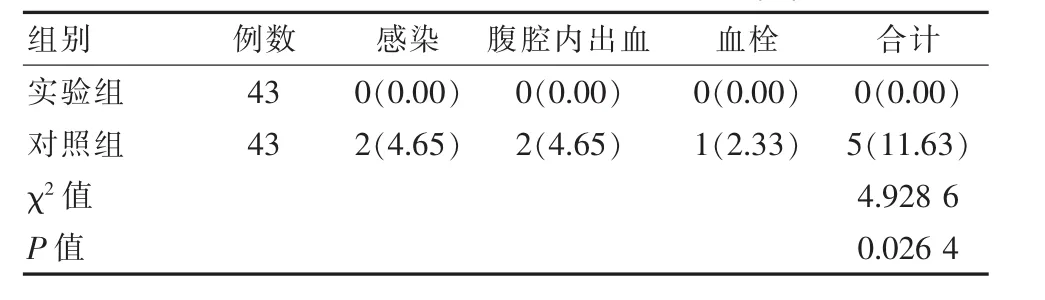
表3 两组患者不良反应发生率比较[n(%)]
3 讨论
急性肠系膜血管栓塞临床起病较急、病情进展较快,发病后会引起不同程度肠壁肌肉功能障碍,诱发肠道急性缺血、坏死等症状,故临床需及早进行治疗,对患者病情进行控制,确保其生命安全。临床根据急性肠系膜血管栓塞病情进展将其分为早、中、晚期,其中,早期血管缺血程度较轻,此阶段只有部分血管梗死,临床实施治疗后,病情可达到逆转的状况;中期肠壁血管缺血范围较广,出现的缺血性损害为不可逆的;晚期肠壁组织缺血程度较为严重,导致肠壁功能丧失,肠壁屏障系统遭到破坏,增加临床感染、肠壁组织坏死发生率,急性肠系膜血管栓塞归属消化系统,其虽发病率不高,但临床发病后死亡率、致残率较高,故需及早进行科学、合理诊断,为临床疾病治疗提供一定参考价值[4]。临床患者入院后需即刻进行诊断,为临床治疗提供时间,常规剖腹诊断不仅对机体有一定损伤,且出血量较大,所需时间较长,极易使患者错过最佳治疗时间,提高临床死亡率[5]。
临床既往对急性肠系膜血管栓塞均实施剖腹探查、血管造影检查,但两种检查方式在临床均属于有创检查,会对患者机体造成一定损伤,其中剖腹探查较血管造影检查损伤严重。随着近年医疗器械的发展,CT诊断在临床应用频率逐渐升高,该检查方法可在短时间内完成,其对机体创伤较小,且检查安全性较高,不会对临床治疗产生影响[6]。CT诊断通过多平面重建技术对肠道缺血情况进行观察,确保诊断结果准确性,诊断中多依靠直接、间接征象进行[7]。参考直接征象对血管充盈状态评估,通过对病变部分的判断明确其具体发病原因,参考间接征象、病史、临床症状等进行确诊,明显其具体病变,并实施针对干预、治疗。研究结果:实验组检查结果为90.70%,其中肠系膜上动脉栓塞检出率32.56%、肠系膜下动脉栓塞检出率20.93%、肠系膜上静脉栓塞检出率16.28%、肠系膜血管栓塞检出率20.93%均低于对照组,3项检查指标优于对照组,且感染、腹腔内出血等不良反应发生率低于对照组,该研究结果与黄润先[8]研究一致,其研究结果中CT检出结果为90.25%,与该次研究相似性较高,故急诊腹部CT诊断急性肠系膜血管栓塞临床价值得以证实。随着CT诊断在临床治疗、检查中的普及,其图像清晰程度逐渐提升,不仅可提高临床诊断准确率,还可明确具体病变位置、病灶情况,现阶段CT扫描已成为一种较精准、快捷、无创、费用低的诊断方法,不仅可降低对患者的损伤,减少医疗资源的浪费,还可对临床治疗、预后效果观察,为急性肠系膜血管栓塞诊断、治疗提供价值,确保急性肠系膜血管栓塞患者可在黄金救治时间内得到治疗,避免诊断时间的延长,错过其最佳救治时间。临床对急性肠系膜血管栓塞患者实施CT检查,多选择多螺旋CT扫描仪进行,该扫描仪不仅具有较高的分辨率,且检查速度较快,故其容积扫描能力相对较高,检查可在患者一次屏气后完成,减少检查过程中因呼吸、胃肠都蠕动引起的伪影,明显提升图像质量,为临床实施救治提供时间。其在检查过程中以直接征象、间接征象为主,其中直接征象以检查时高密度血栓影为主,间接征象以受累肠壁状态的改变、肠管扩张、积气积液、门静脉强化不均匀、血管揽绳征等为主,受累肠壁状态的改变早期多见肠壁缺血呈薄纸样改变,中后期以肠壁水肿、增厚为主;急性肠系膜血管栓塞90%左右伴有肠管扩张、积气积液征象性;门静脉强化不均匀是急性肠系膜血管栓塞机体血流量下降引起的血供不足或不均匀现象;血管揽绳征临床较少见,临床以病变血管增粗、毛躁、血管充血为主,故临床在实施诊断中需加强对直接、间接征象的辨别,进而提高临床疾病检查率及检出准确性,缩短临床检查时间,提高治疗效果。但该次研究时间、样本数量均有限制,且未对检查、诊断满意度、后期治疗效果等数据进行采集,故后期可延长研究时间,扩大研究样本、数据采集范围,为临床疾病诊断提高更高质量参考。
综上所述,急性肠系膜血管栓塞患者实施急诊腹部CT诊断的价值显著,对降低诊断过程中感染、腹腔内出血等不良反应发生率及医疗费用,缩短检查时间,提高临床疾病检出率有积极作用,值得借鉴。

