超声引导下腹横肌平面阻滞复合腹直肌后鞘阻滞在妇科腹腔镜手术中的应用
黎罗三 银含素 覃雪芳 卢广德
(广西河池市宜州区人民医院麻醉科,河池市 546300)
随着微创技术的推广,妇科腹腔镜手术凭借创伤小、恢复快等优势逐步成为临床主流手术,而麻醉成为影响其效果的重要因素[1]。镇静充分、麻醉彻底、肌松良好、术后苏醒快、患者不适少的麻醉效果直接影响手术恢复程度和患者满意度。以往常采用的静脉自控镇痛效果较好,但容易产生呼吸抑制、过度镇静等副作用[2]。有研究指出[3],腹横肌平面阻滞的阻滞平面在T10以下,而联合腹直肌鞘神经阻滞可以阻滞腹壁双侧感觉传入,对腹中线手术及微创手术有较好的麻醉效果。本研究尝试将超声引导下腹横肌平面阻滞复合腹直肌后鞘阻滞应用于妇科腹腔镜手术,效果较好。现报告如下。
1 资料与方法
1.1 一般资料 选择2017年1月至2018年12月在我院行妇科腹腔镜手术的患者126例,年龄18~65(46.32±12.88)岁,其中输卵管妊娠56例,附件包块32例,盆腔粘连38例;按随机数字表法将患者分为阻滞组和对照组各63例,两组患者疾病分布、年龄等一般资料比较,差异无统计学意义(P>0.05),具有可比性。见表1。本研究方案通过我院医学伦理委员会审查,符合伦理学规范。纳入标准:(1)符合妇科腹腔镜手术指征;(2)年龄18~65岁;(3)对本研究所涉及的治疗药物无过敏史,涉及方法及药物无禁忌证;(4)对本研究所涉及治疗方案的获益及损失完全知情,自愿加入。排除标准:(1)合并其他脏器等严重疾病如肿瘤、血液病、严重肝肾功能不全等;(2)术前1个月内接受过影响神经系统的药物治疗,包括其他可能影响痛阈的手术麻醉、封闭等;(3)有饮酒史;(4)合并精神类疾病。
1.2 方法 两组患者均行术前常规检查,无术前用药,术前6 h禁食固体食物,术前2 h禁饮清液。入手术室后均建立静脉通道,麻醉诱导采用静脉注射芬太尼、丙泊酚、罗库溴铵,2 min后插入气管导管,接麻醉机机械通气,维持呼气末二氧化碳分压(PetCO2)在35~45 mmHg,CO2气腹压控制在15 mmHg以下。麻醉维持采用TCI模式输注丙泊酚、瑞芬太尼,根据脑电双频指数(BIS:40~60)调整麻醉药的输注速度,维持麻醉深度,按需给予顺阿曲库铵维持肌松。对照组仅行腹直肌后鞘阻滞。阻滞组在超声引导下行腹横肌平面阻滞复合腹直肌后鞘阻滞[4]。超声仪为索诺声公司生产,型号M-Turbo,采用高频线阵探头。腹横肌平面阻滞采用肋缘下与腋中线交点为阻滞点,用1%利多卡因局部麻醉后以绝缘阻滞针平面进针并达到腹内斜肌及腹横肌之间的间隙,回抽无血、无气以保证未刺穿血管后注入1 mL生理盐水以分离组织,再推注15 mL 0.25%罗哌卡因,超声下观察药物的扩散情况,对侧采用相同方式进行阻滞[5]。腹直肌后鞘阻滞方法大致类似,阻滞点以腹直肌外侧缘进针,到达腹直肌后鞘,确认未刺破血管后以生理盐水行分离后注射罗哌卡因,麻醉后确认有无不良反应,及时对症处置[6]。
1.3 观察指标 记录患者芬太尼使用量、术后意识恢复时间(苏醒时间)、自主呼吸恢复时间;同时记录两组患者术后各时间点视觉模拟评分(visual analogue scale/score,VAS):在纸上画一条横线,一端为0,表示无痛;另一端为10,表示剧痛;按疼痛轻重在线上标记。
1.4 统计学方法 数据以Excel录入后导入SPSS 20.0分析结果,计数资料采用例数(n)表示,组间比较用χ2检验,等级资料比较采用秩和检验;计量资料用均数±标准差(x±s)表示,组间比较采用t检验。以P<0.05为差异有统计学意义。
2 结 果
2.1 一般资料比较 两组患者的一般资料比较,差异无统计学意义(P>0.05)。见表1。
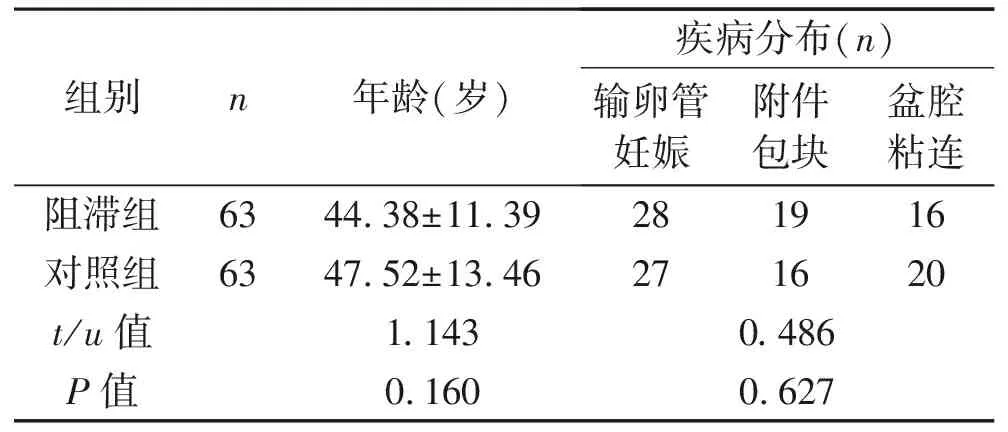
表1 两组患者的一般资料比较
2.2 手术相关指标比较 阻滞组患者的芬太尼用量少于对照组,苏醒时间及自主呼吸恢复时间少于对照组,差异有统计学意义(P<0.05)。见表2。
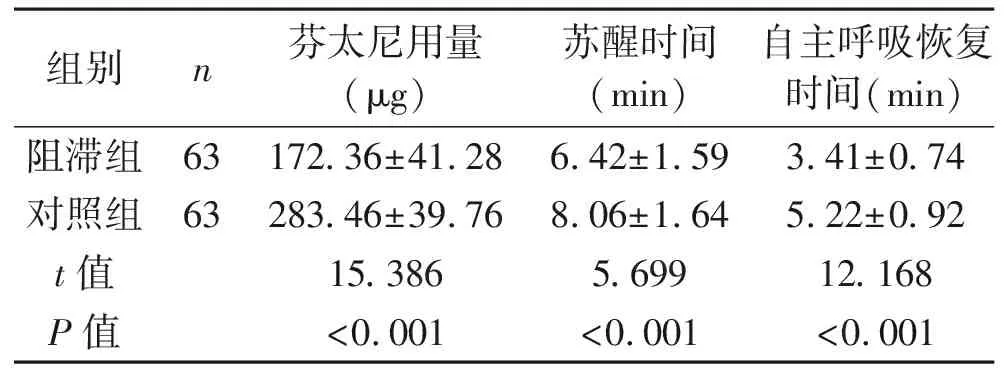
表2 两组患者的芬太尼使用量、苏醒时间及自主呼吸恢复时间比较 (x±s)
2.3 VAS评分比较 术后1 h,两组VAS评分差异无统计学意义(P>0.05);阻滞组术后1 h、6 h、12 h及24 h的VAS评分低于对照组,差异有统计学意义(P<0.05)。见表3。
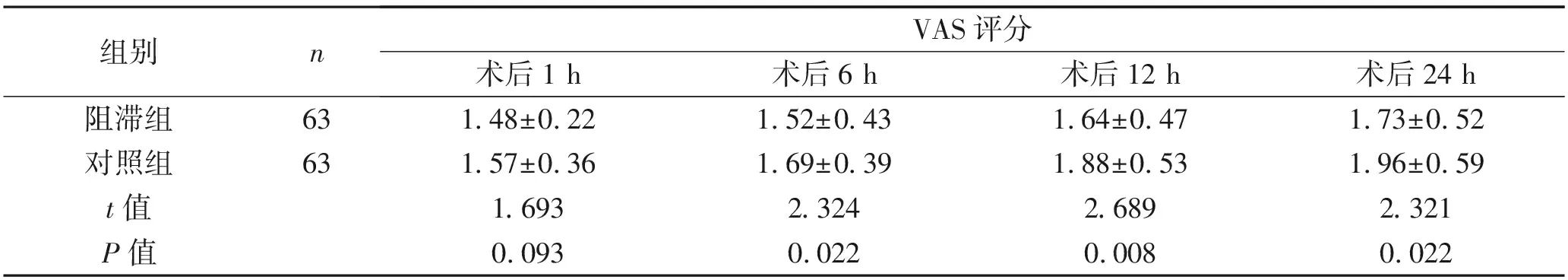
表3 两组患者各时间点VAS评分比较 (x±s,分)
3 讨 论
随着腹腔镜手术的逐步开展,其在妇科临床手术中的应用也越来越广泛,腹腔镜妇科手术主要应用于切除子宫、附件、卵巢等,具有高效、安全等特点[7]。但这一技术对麻醉和镇痛效果有较高要求,需要更加完全的镇痛效果、更少的术后苏醒时间,以及平稳的术中麻醉[8]。近年来,外周神经阻滞技术逐渐更新,超声引导下的精准定位麻醉等不断在临床开展,尤其将超声与麻醉相结合是近年来的新兴技术手段,这种技术具有阻滞成功率高、副作用小等特点[9]。其中,腹横肌平面阻滞应用较广,该技术通过腹横肌平面麻醉给药,直接阻滞前腹壁神经,在以前腹壁神经区作为术区的各种手术中具有较好的应用效果[6]。传统腹横肌平面阻滞并无可视定位,仅凭穿刺者手感,以感觉到突破感来定位为成功,其操作的单次成功率较低,可能需要多次穿刺,因此加重了患者的痛苦[10]。
而超声引导穿刺针进行阻滞时,穿刺针可随时调整,可精准到达给药部位,有效阻滞T9~T12脊神经,并且几乎单次即可成功,不仅使局部麻醉药能准确注入,且可避免绝大部分的解剖损伤。由于穿刺部位准确,该方法甚至可能减少麻醉药物的剂量[11]。复合腹直肌鞘阻滞给药部位在腹直肌后鞘,麻醉药物在腹直肌鞘内扩散,可充分阻断T6~T8脊神经前支,减轻内脏神经痛;二者联合可加强对该类手术切口痛和内脏牵拉痛的镇痛效果[12]。超声引导下进行精准穿刺的腹横肌平面阻滞可直接使麻醉药物作用于痛觉初级传入纤维,同时降低交感神经兴奋性,减轻疼痛的敏感程度;麻醉药物可通过抑制炎性因子及中性粒细胞等参与炎症反应,并能通过抑制炎性因子的释放,在一定程度上发挥抗炎作用,从而缓解其对痛觉神经的刺激,减缓疼痛及不良反应。本研究结果显示,阻滞组芬太尼用量少于对照组(P<0.05),阻滞组苏醒时间及自主呼吸恢复时间低于对照组(P<0.05),阻滞组术后6 h、12 h及24 h的VAS评分均低于对照组(P<0.05)。说明超声引导下腹横肌平面阻滞复合腹直肌后鞘阻滞具有较强的靶向性及针对性,这两种作用的加强可明显提高麻醉效果,具体表现在降低麻醉药物使用剂量、降低患者苏醒时间及自主呼吸恢复时间等方面,从而减轻麻醉药物的副作用,减轻患者痛苦。
综上所述,超声引导下腹横肌平面阻滞复合腹直肌后鞘阻滞可使妇科腹腔镜手术中所使用的麻醉药物的剂量降低,同时缩短其苏醒时间及自主呼吸恢复时间,减轻患者痛苦。

