Ⅱ类高角骨面型患者拔牙矫治后颅颌牙面变化与侧貌改善相关性的临床研究▲
张大灵 周 嫣 王源元
(广西壮族自治区人民医院口腔科,南宁市 530021)
Ⅱ类高角骨面型患者临床上常表现为上颌相对前突、下颌颏部后缩、面下1/3过长等特征,常伴有明显的容貌异常,对患者身心健康有较严重的影响[1-2]。由于骨性错 牙合 畸形矫治难度较大,对于轻、中度患者,可以通过调整上下颌牙齿的位置来掩饰颌骨关系的不调,重度者必须配合正颌手术才能取得较理想的治疗效果。但临床上严重的Ⅱ类高角骨面型患者大多选择的仍然是单纯正畸掩饰性治疗,希望在降低治疗风险和费用的前提下获得容貌美观的适度改善[2-3]。对于生长发育基本停止的成年Ⅱ类高角骨面型患者,矫治前后软硬组织变化及其相关性的研究报道相对较少。通过正畸治疗改善软组织侧貌的诸多研究结果尚不完全一致[3-5]。本研究探讨Ⅱ类高角骨面型患者拔牙矫治后颅颌牙面变化与软组织侧貌改善的相关性。现报告如下。
1 资料与方法
1.1 研究对象 选取我院口腔正畸科2014年6月至 2017年6月完成的Ⅱ类高角骨面型成年患者22例,其中女18例,男4例,疗程(24±6)个月。纳入标准:(1)安氏Ⅱ类1分类,5°
1.2 研究方法 所有患者的头颅侧位片均采用相同投照条件(芬兰产,SOREDEX,CRANEXTOMECEPH, 放大率为1.128,测量分析中均予以校正)。拍摄时用头颅定位架使眼耳平面与地平面相平行,患者头部取自然位,双唇自然闭合,后牙处于ICP位。参考Caplan等[4-5]的研究确定水平面X和垂直参考线Y,水平面X参考的是以蝶鞍点(S)为顶点下旋前颅底平面(SN)7°形成的水平面,垂直参考线Y轴为通过S点与X平面垂直的参考线。见图1。所有头颅侧位片测量标志点的定位和参考平面的描绘以及测量项目的测量,均由作者在不同阶段的同一时间集中完成,所有项目测量3次,取平均值。
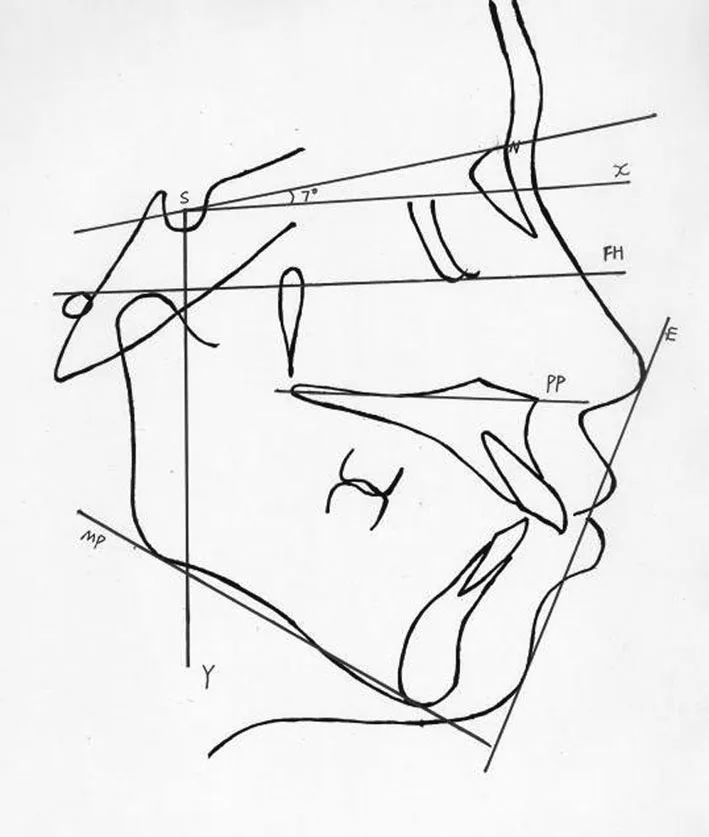
图1 颅颌面部头影测量参考平面
1.3 测量项目
1.3.1 硬组织标志点17个 硬组织标志点分别是:蝶鞍点(S)、鼻根点(N)、耳点(Po)、眶点(Or)、前鼻棘点(ANS)、后鼻棘点(PNS)、翼上颌裂点(Ptm)、下颌角点(Go)、颏下点(Me)、颏顶点(Gn)、颏前点(Pog)、上牙槽座点(A)、上中切牙颈点(Pro)、上中切牙点(UI)、下牙槽座点(B)、下中切牙颈点(Ld)、下中切牙点(LI)。见图2。
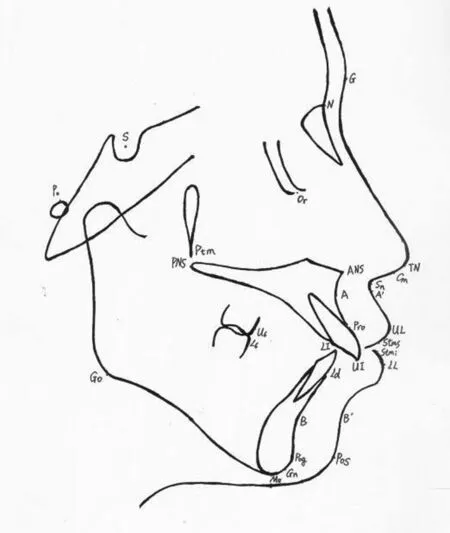
图2 颅颌头影测量标志点
1.3.2 软组织标志点11个 软组织标志点是额点(G)、鼻尖点(TN)、鼻小柱点(Cm)、鼻下点(Sn)、上唇突点(UL)、下唇突点(Li)、上唇凹点(A′)、上口点(Stms)、下口点(Stmi)、下唇凹点(B′)、软组织颏前点(Pos)。见图2。
1.3.3 测量指标 参考林久祥[6]主编的《口腔正畸学》及Hayashida等[5]的研究中所述测量项目。(1)∠SNA、∠SNB、∠ANB、A-Y、B-Y、Pog-Y(上下颌骨矢状向位置);(2)∠SN-MP(垂直骨面型);(3)∠U1-SN、∠U1-NA、∠U1-L1、FMIA,UI-Y、LI-Y、UI-X、LI-X、Pro-Y、Ld-Y距、OJ(上下前牙唇倾度和相对突度);(4)LL-Y、UL-Y、UL-E、LL-E距(上下唇突度);(5)Pos-Y距(颏部软组织突缩程度);(6)Z角;(7)鼻唇角Cm-Sn-UL;(8)面凸角G-Sn-Pos。
1.4 统计学分析 运用SPSS 20.0软件进行统计学分析。符合正态分布的计量数据用均数±标准差(x±s)表示,矫治前后数据比较采用配对t检验,不符合正态分布的计量资料比较用秩和检验;软硬组织变化的相关性采用Pearson相关分析。以P<0.05为差异具有统计意义。
2 结 果
2.1 治疗前后骨组织测量项目的比较 矫治后,上下前牙分别内收了7.55 mm和3.05 mm,上、下唇相对E平面突度分别减小3.02 mm和2.74 mm。ANB角度减小、A-Y距离减小,差异有统计学意义(P<0.05);治疗前后SNA角、SNB角、SN-MP角、B-Y距、Pog-Y距比较,差异无统计学意义(P>0.05)。见表1。
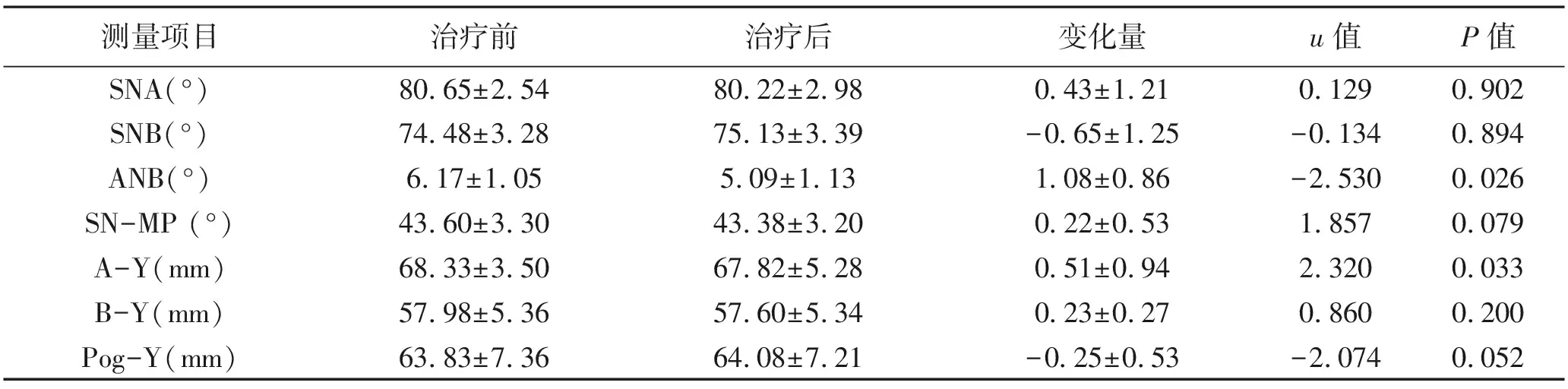
表1 治疗前后骨组织测量项目的比较 (x±s)
2.2 治疗前后牙组织头影测量项目的比较 矫治后,面凸角、Z角和鼻唇角分别增加2.39°、3.72°和8.11°。U1-SN角、U1-NA角、UI-Y距、LI-Y距、UL-Y距、OJ距、Pro-Y距 、Ld-Y距、 LL-Y距减小,U1-L1角、FMIA角、LI-X距、面凸角、Z角和鼻唇角增大,差异均具有统计学意义(P<0.05)。见表2、表3。
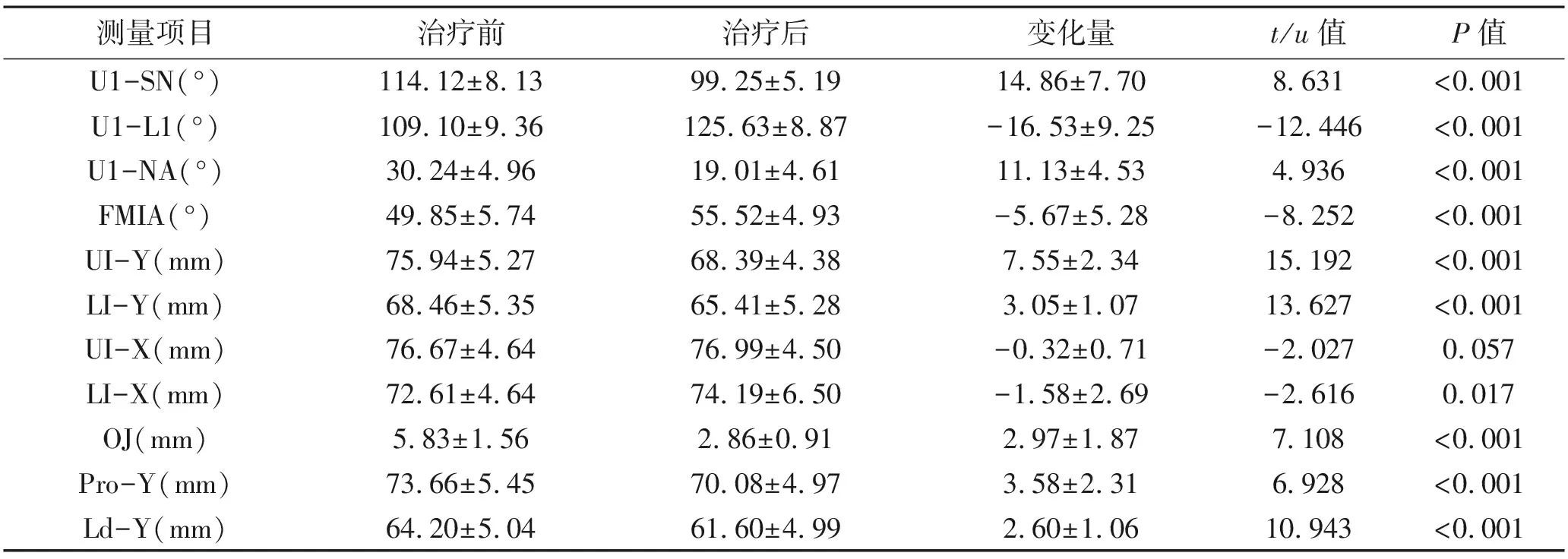
表2 治疗前后牙组织头影测量项目的比较 (x±s)
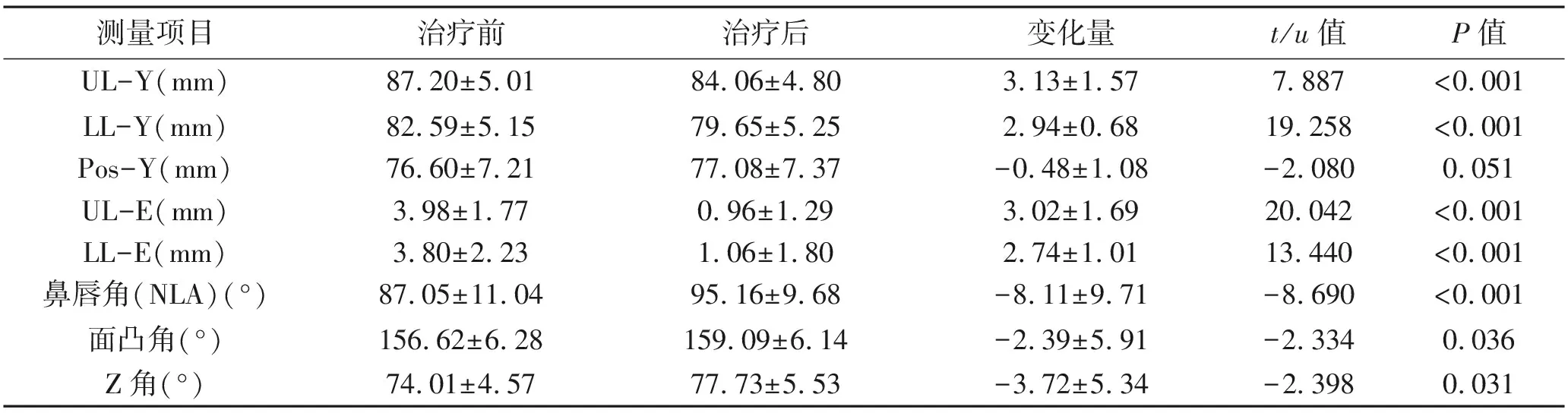
表3 治疗前后软组织测量项目的比较 (x±s)
2.3 治疗前后颅面部硬组织与软组织变化的相关分析 面凸角变化与软组织颏前点突度变化呈正相关、与下切牙唇倾度变化呈负相关;Z角变化与上切牙唇倾度变化、上唇突度变化及下唇突度变化呈负相关;鼻唇角变化与上切牙突度变化、上唇突度变化、上切牙唇倾度变化及下切牙唇倾度变化均呈负相关,以上差异均有统计学差异(P<0.05)。见表4。
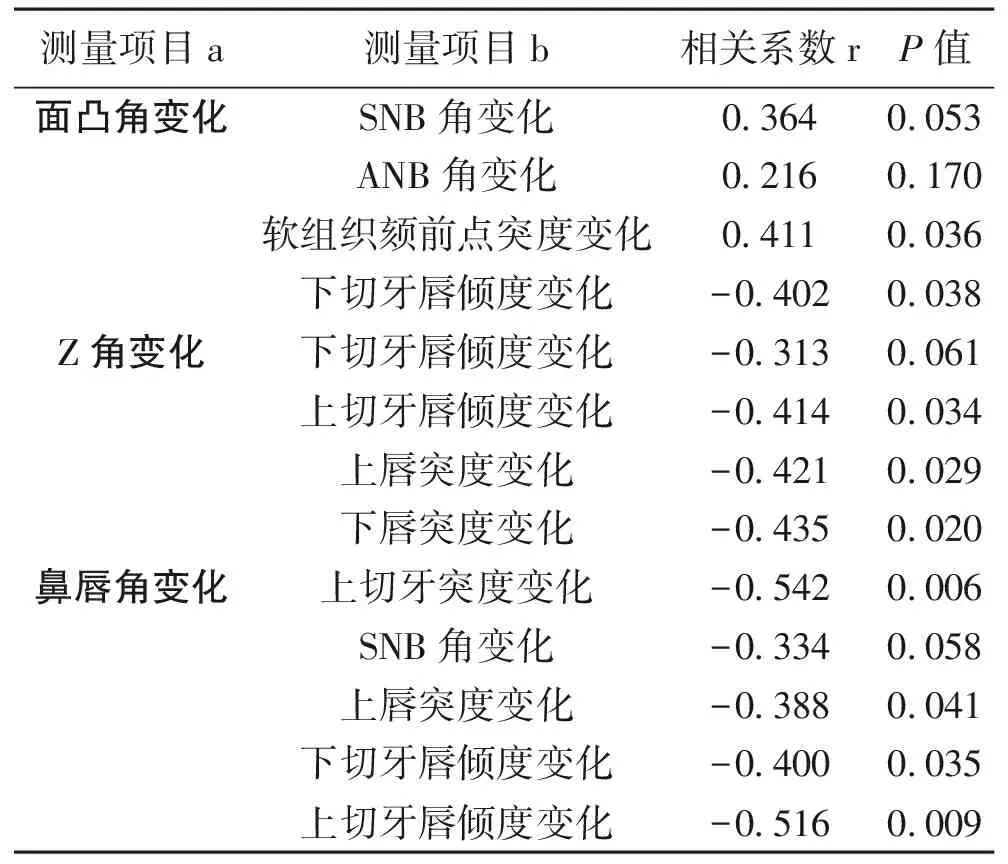
表4 治疗前后颅面部硬组织与软组织变化的相关分析 (r)
3 讨 论
3.1 Ⅱ类高角骨面型病例的治疗 对于成人患者,一般认为难以通过传统的正畸治疗使上下齿槽座点发生改变。但是,通过微种植体支抗施加在牙齿的力量对颌骨的影响是否存在尚无统一结论。本研究中SNB由矫治前的(74.48±3.28)°增加到(75.13±3.39)°(P>0.05),可能是由于上颌磨牙的强支抗,而下颌磨牙前移并重建咬合点,下颌发生了少量的逆时针旋转。A-Y距减小(0.51±0.94)mm(P<0.05), ANB减小1.08°(P<0.05)。此变化主要是由于内收上下切牙,使上下前牙区根尖部齿槽骨少量改建所导致,与Park等[7]研究结果接近。
治疗结束时,U1-SN角、UI-Y距分别减小(14.86±7.70)°、(7.55±2.34)mm,差异有统计学意义(P<0.05),表明前突唇倾的上前牙在正畸治疗中大量的内收,有利于面型的改善。Ye等[8]研究认为,切牙随着面高的增加持续萌出以维持前牙功能性的咬合接触,切牙根尖部骨皮质厚度在此过程中逐渐减小,由此造成高角患者前牙根尖区唇、舌侧牙槽骨较低角和均角者薄,而较薄的骨皮质对上、下前牙的移动会产生一定的限制;此时,如果过度的唇向或舌(腭)向移动上下切牙,就可能导致“骨开窗”甚至牙根暴露和吸收[9]。本研究矫治后, FMIA为55.52°,下切牙未过度内收,处于较为直立的状态;∠U1-NA为19.01°,U1-SN为99.25°,上切牙轻度舌倾,这是Ⅱ类高角病例矫治设计的需要[10],由于成人骨组织改建能力相对有限,所以需要切牙直立以补偿其矢状Ⅱ类高角面型。另外,为避免唇舌向移动上、下切牙时牙根暴露或吸收,在关闭拔牙间隙时,要特别注意控制上、下前牙的转矩。
3.2 软组织侧貌的改善及其研究 因成人患者生长发育基本停止,面部软硬组织矫治后的变化可以认为是正畸治疗的结果,而侧貌的改善主要集中在面下 1/3,鼻、唇、颏任何部分的美观改变都能给人以整个容貌发生变化之感。临床上,这些软组织侧貌的变化主要是伴随着正畸治疗直接作用于牙齿产生的牙齿、牙槽骨和颌骨的变化而间接发生的。
本组病例中,常用于评价侧貌美观的指标面凸角、Z角和鼻唇角矫治后均增大(P<0.05),患者软组织面型得到改善。面凸角的大小主要由颏部发育程度来决定,由于Ⅱ类骨面型常为颏部发育不足,下颌显后缩,故其角度小于正常人。本研究中面凸角平均增大(2.39±5.91)°,治疗后更趋向于正常,鼻唇颏关系更为协调。相关分析显示,这可能主要是软组织颏前点位置少量前移的结果。Z角反映唇前突的程度及颏唇关系,矫治后趋近于正常,表明随着上、下唇突度减小,颏唇关系更为协调。Z角的变化与上、下唇突度及上切牙唇倾度变化呈负相关(P<0.05),与下切牙唇倾度变化无明显相关,说明本组病例唇突度主要受上切牙位置的影响。鼻唇角治疗前偏锐角,治疗后增大至95.16°,变化明显,随着鼻唇角的增大,侧貌美观评价有了很大的改观。本研究相关分析显示,鼻唇角的变化与上切牙唇倾度显著相关,与陈洁等[11]的研究结果相一致。
另外,许多学者认为内收前牙时硬组织与软组织的变化按一定的位移比率进行,并试图以此预测正畸治疗后软组织侧貌的改变。Hodges等[12]研究发现成人唇部矢状向的变化与牙齿内收之间存在一定的相关性,其比值为1 ∶1.3~1 ∶1.4。Wisth[13]则认为,切牙内收与上唇后退的比率受前牙覆盖的影响,当前牙覆盖为3~4 mm时,上切牙后退与上唇后退比率为2 ∶1;当前牙覆盖达到8~10 mm时,比率为 3 ∶1。本研究治疗前,前牙覆盖为5.8 mm,上切牙与上唇后退比率为2.5 ∶1,接近Wisth的研究结果。本研究相关分析显示,上切牙突度、下切牙突度均与下唇突度变化显著相关(P<0.05),说明骨性Ⅱ类高角患者下唇突度受上、下切牙位置变化的影响;上切牙内收变化与上唇突度变化,及上、下唇突度的减小与切牙突度的变化等中度相关,说明上、下唇的突度变化的影响因素较多,其他因素如软组织自身结构与功能状况也可能起着重要作用[5],在制定矫治方案时还应考虑唇肌紧张度等对矫治后侧貌美观的影响。
综上所述,Ⅱ类高角骨面型成人患者拔牙矫治后,唇突度减小,面凸角、Z角及鼻唇角增大,鼻唇颏关系更为协调。掌握拔牙矫治对这些软组织侧貌特征的影响,可为患者制订更全面的治疗方案。

