磁敏感加权成像不对称皮层静脉征与急性缺血性卒中预后的关系研究
贾亚南,刘翠翠,刘俊艳
MRI技术中SWI序列对顺磁性物质敏感,可使颅内含有脱氧血红蛋白、含铁血黄素的脑组织呈现为低信号而有助于出血性疾病的诊断[1]。缺血性卒中急性期SWI显示的不对称皮层静脉征(asymmetrical cortical vein sign,ACVS)与卒中的关系也成为近几年研究的热点[2]。有研究认为ACVS的出现是缺血性卒中急性期的一种代谢储备表现,即当脑灌注压下降时,缺血脑组织为了维持正常的氧代谢率,代偿地增加氧摄取分数(oxygen extraction fraction,OEF),从而使缺血侧引流静脉中脱氧血红蛋白浓度增加,相应区域大脑半球引流静脉在SWI上显影为突出的低信号改变。卒中急性期SWI显示的ACVS分布区域与PWI的低灌注区相吻合,因此认为SWI-DWI不匹配间接反映了缺血半暗带面积[3-5];还有研究认为ACVS与软脑膜动脉侧支循环有一定相关性[6-9]。目前,ACVS对卒中患者预后的预测价值结论不一致,且既往相关研究多以发病3 d内ACVS的出现作为评估标准,而ACVS的存在与卒中病程及SWI扫描时间相关。基于此,本研究对发病后7 d内ACVS的相关因素及其对卒中预后影响进行了研究。
1 研究对象与方法
1.1 研究对象 本研究为前瞻性研究,连续性收集2016年11月-2017年11月在河北医科大学第三医院住院的急性缺血性卒中患者。纳入标准:①发病年龄在18~80岁;②发病后7 d内完成包括DWI、SWI、MRA在内的MRI序列检查;③DWI提示存在大脑中动脉(middle cerebral artery,MCA)供血区的梗死灶。排除标准:①MRI图像存在严重伪影;②双侧大脑半球均存在急性梗死灶;③接受静脉溶栓或血管内治疗;④发病前mRS≥2分。
1.2 资料收集
1.2.1 临床资料搜集 对入组患者进行如下信息采集:性别、年龄等人口学资料;发病至进行SWI检查时间;既往高血压[10]、糖尿病[11]、高脂血症[12]、心房颤动[13]、冠状动脉粥样硬化性心脏病[14]、卒中等病史;吸烟情况(既往连续或累计吸烟6个月以上者定义为吸烟);入院时的糖化血红蛋白水平、INR、部分凝血酶活化时间(activated partial thromboplastin time,APTT)、凝血酶原时间(prothrombin time,PT)、纤维蛋白原(fibrinogen,FIB)等凝血指标水平、肌酐水平;入院时NIHSS评分等。
1.2.2 磁共振成像检查与图像分析 入组患者在入院7 d内采用德国西门子1.5 T MRI扫描仪和标准头线圈进行头颅DWI、时间飞跃法(time of flight,TOF)MRA和SWI检查。DWI、TOF MRA成像均采用临床常规扫描参数。SWI序列参数为:重复时间(repetition time,TR)49 ms,回波时间(echo time,TE)40 ms,视野(field of view,FOV)230 mm,层厚16 mm,扫描时间155 s。DWI病灶范围评估:应用Alberta卒中项目早期CT评分(Albert stroke program early CT score,ASPECTS)对DWI上病灶范围进行半定量评估。10分代表MCA供血区没有梗死灶,0分代表MCA供血区全部梗死[15]。
MCA狭窄程度评估:由于TOF MRA难以精确评估血管狭窄程度,本研究应用心肌梗死溶栓治疗(thrombolysis in myocardial infarction,TIMI)评分对MRA显示的病灶侧血管进行分级,0~1级代表MCA重度狭窄,2~3级代表MCA轻度狭窄[16-17]。
ACVS的诊断标准:当SWI显示病灶侧大脑半球皮层静脉较对侧静脉数量增多或直径增粗时,将其定义为ACVS(图1)[18]。
MRI结果由2名高年资放射科医师采取观点一致性原则进行盲法判读,当观点不一致时,通过会商达成一致。
1.3 随访 在患者发病后3个月时对其进行电话随访,应用mRS评分评估患者功能预后,mRS评分≤1分定义为预后良好,mRS评分>1分定义为预后不良。
1.4 分组和资料比较 按照患者是否存在ACVS分为ACVS组和皮层静脉显影对称组,比较两组的临床基线资料、发病至SWI扫描时间、基线MCA狭窄程度、DWI-ASPECTS、入院NIHSS评分、3个月mRS评分的差异。
根据3个月的mRS评分将患者分为预后良好组和预后不良组,比较两组间人口统计学资料、临床及影像信息,并对可能影响预后的因素进行多因素分析。

图1 急性大脑中动脉梗死患者皮层静脉在SWI成像的不同表现
2 结果
2.1 一般资料 研究入共组125例患者,平均(62.2±12.4)岁,其中男性82例(65.6%)。发病至进行SWI成像的平均时间为(4.2±1.6)d。ACVS组30例(24.0%),皮层静脉显影对称组95例(76.0%)。
2.2 皮层静脉显影的相关因素 ACVS组与皮层静脉显影对称组相比,MCA重度狭窄比例较高,DWI-ASPECTS较低,基线NIHSS评分较高,差异有统计学意义;其他基线资料如年龄、性别、既往病史、入院时血液检查指标等差异均无统计学意义(表1)。
2.3 ACVS与患者3个月预后的关系 3个月随访时预后良好组64例,预后不良组61例。预后良好组DWI-ASPECTS高于预后不良组;基线NIHSS评分、MCA重度狭窄比例、既往卒中病史、心房颤动发生比例低于预后不良组;基线INR及FIB水平低于预后不良组,差异有统计学意义。两组间ACVS的出现率差异无统计学意义,其他因素差异也无统计学意义(表2)。
单变量Logistic回归分析提示,ACVS预测不良预后的OR值为2.180,95%CI0.936~5.078(P=0.071)。调整干扰因素包括性别、年龄、MCA狭窄程度、入院NIHSS评分、DWI-ASPECTS、卒中病史、INR和FIB水平后,ACVS预测不良预后的OR值1.393,95%CI0.415~4.682(P=0.592),未达到统计学意义。此外,多变量Logistic回归分析结果显示,入院NIHSS评分与卒中预后独立相关,OR值为1.890,95%CI1.410~2.533(P<0.001)(表3)。
3 讨论
本研究入选了发病后7 d内完成SWI检查的MCA供血区梗死的患者,分析了ACVS的相关因素及其对卒中预后的预测价值,结果发现存在ACVS的患者MCA狭窄程度较重、脑梗死范围较大、入院时神经功能受损程度较重,但ACVS对患者3个月的预后没有独立预测价值。
本研究入选的患者中ACVS的出现率(24%)低于国外报道(34%~97%)[7,9,19-22]。可能的原因为,SWI不对称皮层静脉低信号显影程度随时间延长逐渐变淡,并可在发病后48 h内自然消退[23-24]。本研究入组的患者完成SWI检查的时间为发病后7 d内,而国外多数研究报道均是在患者发病后3 d内评估ACVS。另外,SWI上的ACVS与MCA狭窄程度相关,本研究入组标准为MCA供血区梗死,但未对血管闭塞程度进行限制,MCA重度狭窄或闭塞者仅占52.8%,而国外研究的入组标准多为MCA闭塞或重度狭窄患者[7,9,19]。
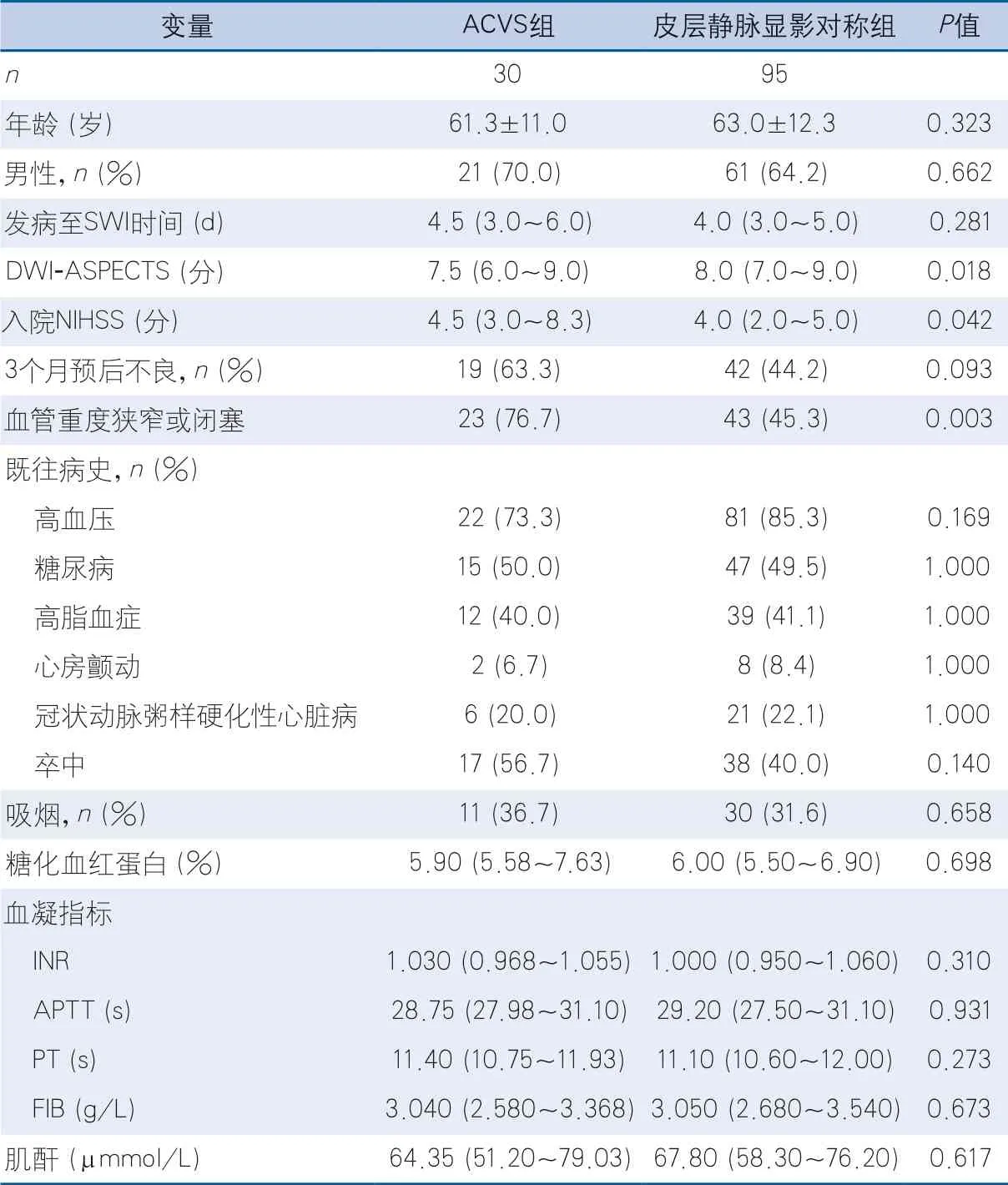
表1 ACVS组与皮层静脉显影对称组患者临床影像资料比较
本研究显示,ACVS的存在与患者MCA狭窄程度有关,MCA狭窄程度越重,SWI发现ACVS的比率越高。Liu等[25]研究了MCA狭窄患者的CBF、OEF及氧代谢率的关系。发现对于无急性脑梗死的MCA狭窄患者,血管狭窄程度越重,患侧大脑半球CBF越低,为维持脑组织正常的氧代谢,OEF代偿性升高。同理,对于MCA严重狭窄甚至闭塞的急性脑梗死患者,梗死灶周围的缺血半暗带为了尽可能维持脑组织正常的氧代谢率,需通过提高OEF进行代偿,故ACVS更常见于重度血管狭窄患者。此外,本研究还发现ACVS的出现与患者DWI显示的病灶范围较大、基线NIHSS评分较高有关。提示ACVS的存在反映了卒中的严重程度及脑组织代偿状态。
目前有关ACVS的发生与卒中预后的相关性尚存在争议。有研究显示ACVS的存在与患者3个月良好的预后成正相关[20]。研究者认为ACVS反映了缺血组织OEF的升高,可代表缺血半暗带,并猜想ACVS的存在与良好的侧支循环有关,提示机体可通过有效的代偿保护缺血组织。相反,也有一些研究结果显示存在ACVS的患者3个月的临床预后较差,认为有ACVS存在的脑组织处于贫困灌注状态,有进展为梗死的风险[26-27]。也有学者的研究结果与本研究一致,即ACVS的存在与卒中患者3个月的预后无关[3,22]。从理论上讲,皮层静脉低信号在SWI上显示的机制与该区域脑组织处于低灌注状态有关,只有当CBF下降至一定程度,才能启动机体的组织代偿机制,通过OEF的升高来维持贫困灌注区域脑组织氧代谢率。所以,ACVS的存在反映了血流储备的衰竭,代谢储备的启动,预示着脑组织梗死风险的增加。然而,ACVS并非一直存在,可随时间的延长或病情的好转逐渐消失,可能只适用于预测卒中急性期脑组织进一步梗死的风险,对远期预后无预测价值。此外,急性血管闭塞后机体应对缺血的瀑布反应是一个复杂的病理生理过程,有关ACVS存在与侧支循环的关系有待进一步的研究。
本研究存在的不足:仅评估ACVS存在与否,没有对其进行定量分析;应用MRA-TIMI对血管狭窄程度进行评估难以达到DSA的精确度;没有对入组患者进行侧支循环状态评估。
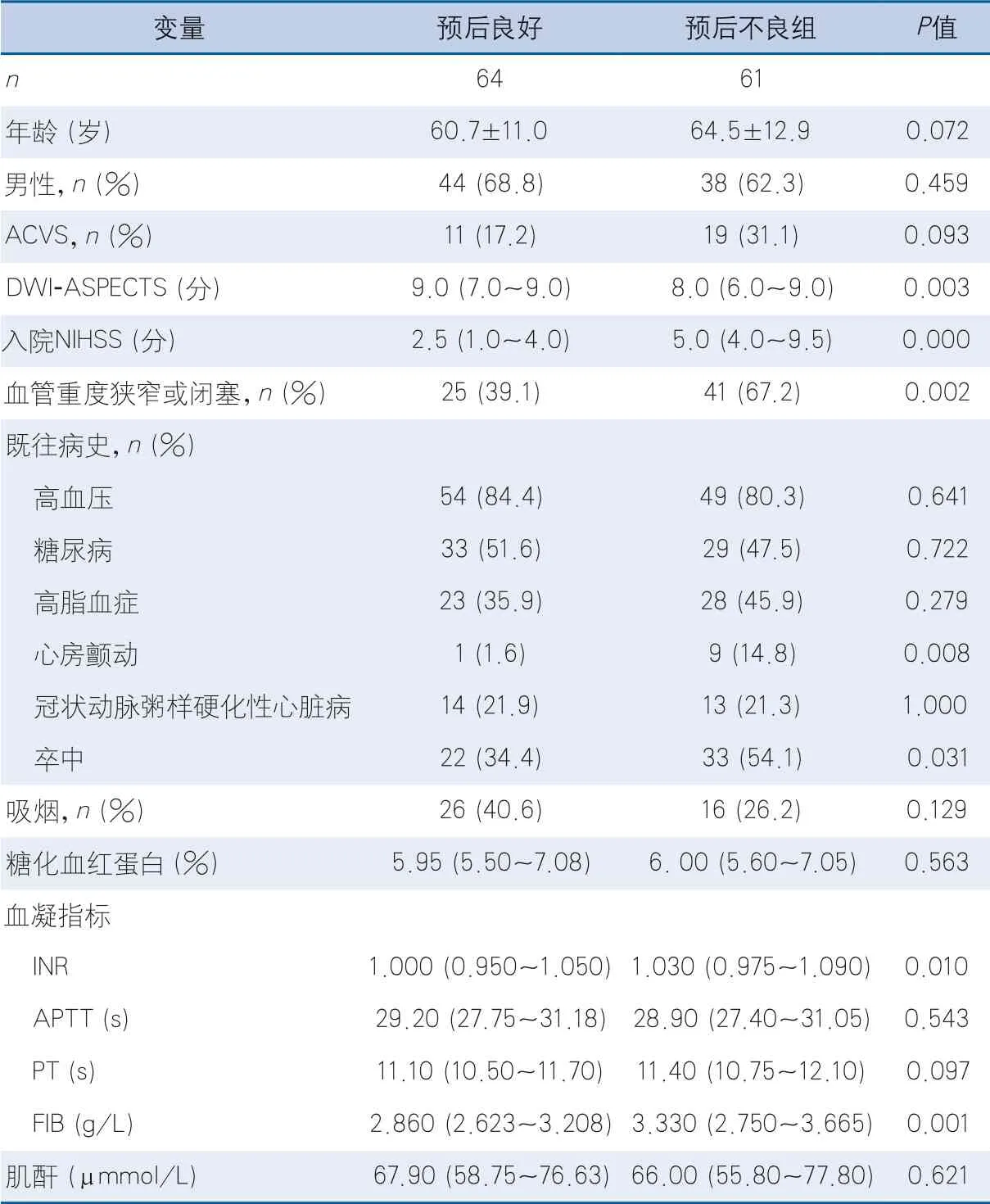
表2 预后良好组与预后不良组临床影像资料比较
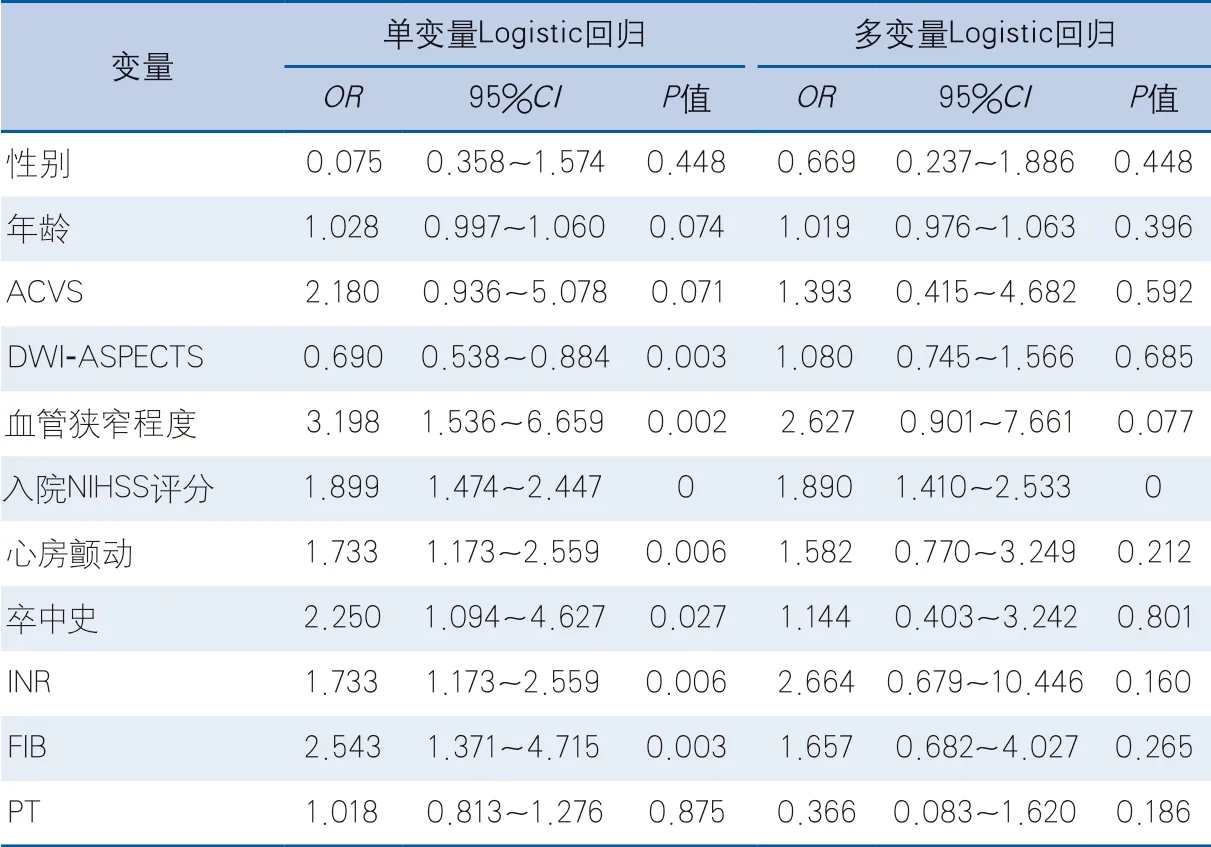
表3 多因素分析结果
【点睛】对大脑中动脉区急性缺血性卒中患者进行SWI的研究显示不对称皮层静脉征的出现与患者动脉狭窄程度、病灶大小及入院时NIHSS评分有关。

