经颅多普勒持续监测辅助治疗急性缺血性脑卒中效果分析
魏霞
(河南省巩义市人民医院 神经内科,河南 巩义 451200)
急性缺血性脑卒中发病急,治疗及时是首要条件,在发病后6 h 内,需进行及时处理。在早期的诊断中可通过多种手段检查,如电子计算机断层扫描(computed tomography, CT)、 磁共振(magnetic resonance,MR)、单光子发射计算机断层成像术(single-photon emission computed tomography,SPECT)等,但这些检查方法都存在一定弊端,随着医疗水平的不断发展,经颅多普勒(transcranial Doppler, TCD)已经在临床中得到应用以及认可,弥补了其他检查存在的缺陷,与之起到互补和辅助作用[1]。本院针对2014年10月至2015年12月收治的62 例急性缺血性脑卒中患者进行分组研究,分析TCD 持续监测辅助治疗该疾病的效果,现报告如下。
1 资料与方法
1.1 一般资料
收集本院2014年10月至2015年12月接收诊治的缺血性脑卒中患者62 例作为研究对象,采用随机数字表法将其分为对照组和观察组,每组患者31 例,其中对照组男18 例,女13 例;年龄41~79 岁,平均(59.61±4.75)岁;有房颤病史5 例,1 例患烟雾病,1 例患者有左侧颈动脉远端夹层。观察组中男17 例,女14 例;年龄40~79 岁,平均(59.76±4.82)岁;有房颤病史4 例,1 例患烟雾病,2 例患者有左侧颈动脉远端夹层。以上受试者以及家属对于本次研究目的与过程均已经做详细了解,并签署知情合同书后自愿参与,并经本院伦理委员会批准。两组患者资料基线如性别、年龄、患病史进行对比差异无统计学意义(P>0.05),具有可比性。
1.2 纳入标准
研究对象的选取均符合世界卫生组织对于缺血性脑卒中的诊断标准,并且符合《中国急性缺血性脑卒中诊治指南2014》[2]的治疗标准;年龄不小于40 岁且不超过80 岁;经过TCD 确认为大脑中动脉M1 段的急性期脑血栓形成;颞窗有良好透声性;患者以及家属对于TCD 持续监测能够配合良好。
1.3 排除标准
患有重大疾病及心、肝或肾等脏器功能不全者;脑卒中为出血性质者或短暂性脑缺血疾病发作者;昏迷患者;同期参加其他实验研究者;颞窗透声性不佳,导致TCD 不能穿透骨窗者;妊娠期以及哺乳期女性;患有心理疾病以及精神异常无法配合研究者。
1.4 方法
1.4.1 对照组 对照组患者施行静脉溶栓治疗,按照《中国急性缺血性脑卒中诊治指南2014》公布的治疗标准与原则,治疗剂量为1.0~90 mg,静脉注射现按照总剂量的10%给药,将剩余的90%药物与生理盐水进行稀释,缓慢静脉注射,治疗24 h 后,采用磁共振成像(magnetic resonance imaging, MRI) 和磁共振血管成像(magnetic resonance angiography,MRA)对患者头颅进行复查,若影像学中显示出血者进行阿司匹林与氯吡格雷联合应用,口服剂量分别为每天100 mg 和75 mg,一次即可,持续治疗1 周,单独给与阿司匹林口服治疗,剂量相同,但需长期服用。
1.4.2 观察组 观察组在对照组静脉溶栓治疗的基础上,以TCD 持续监测进行辅助治疗(型号:DB-1049,生产厂家:德国DWL 公司),探头频率调制2 MHz,在患者接受溶栓治疗前给予TCD初步检测,在溶栓治疗中,采用血流监测头架对血流进行持续性监测,在溶栓治疗24 h 后,进行第二次的TCD 检查,且依然由第一次操作人员执行,并实行脑缺血溶栓血流(thrombolysis in brain ischemia,TIBI)分级,分级标准按照脑缺血溶栓血流分级标准分为3 个级别:①血管闭塞;②部分再通;③血管完全再通。
1.5 观察指标
搜集两组患者治疗前后的美国国立卫生研究院卒中量表(National Institute of Health Stroke Scale, NIHSS)以及磁共振血流量扫描(magnetic resonance spectroscopy,MRS)评分,并与之进行对比分析。NIHSS 评分包含意识障碍、上肢运动、下肢运动等11 个方面进行评价,总计42 分,MRS 评分则根据症状的严重程度进行评价,经颅多普勒超声治疗后,NIHSS 评分与MRS 评分降低越多,则代表治疗效果越显著。
1.6 统计学方法
采用SPSS 18.0 软件进行统计学处理。计量资料以均数±标准差(±s)表示,比较采用t检验;计数资料以例(n)、百分率(%)表示,等级资料采用秩和检验。P<0.05 为差异统计学意义。
2 结果
2.1 两组患者治疗前后NIHSS 与MRS 评分比较
治疗前两组的NIHSS 评分比较差异无统计学意义(P>0.05);治疗24 h 后和溶栓后3 个月观察组的NIHSS 和MRS 评分明显优于对照组,比较差异有统计学意义(P<0.05)。见表1。
表1 两组治疗前后NIHSS、MRS 评分对比(±s,分)
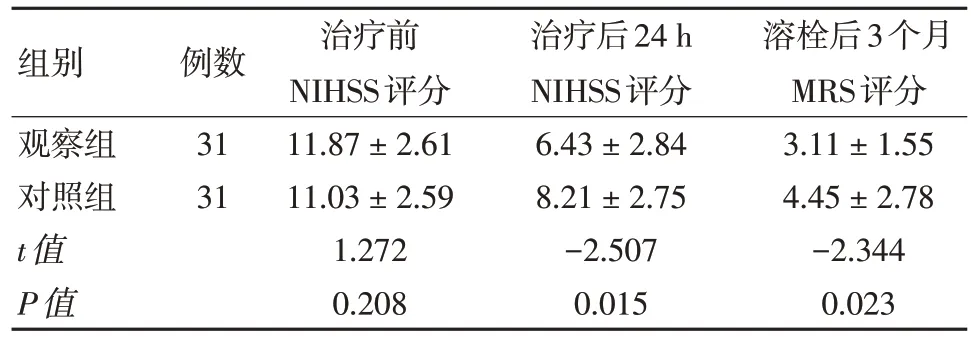
表1 两组治疗前后NIHSS、MRS 评分对比(±s,分)
组别观察组对照组t值P值例数31 31治疗前NIHSS评分11.87±2.61 11.03±2.59 1.272 0.208治疗后24 h NIHSS评分6.43±2.84 8.21±2.75-2.507 0.015溶栓后3个月MRS评分3.11±1.55 4.45±2.78-2.344 0.023
2.2 两组患者溶栓治疗24 h 后血管再通情况比较
观察组中完全再通、部分再通、未再通分别为13 例(41.94)、16 例(51.61)、2 例(6.45),对照组分别为3 例(9.68)、18 例(58.06)、10 例(32.26),组间对比差异有统计学意义(P<0.05)。见表2。

表2 两组溶栓治疗24 h 后血管再通情况对比 例(%)
3 讨论
急性缺血性脑卒中发病快速,容易发展成致残性脑卒中,且预后效果差。导致病情轻重程度以及预后效果的因素有很多,其中主要有引起血管堵塞的位置、大小以及侧支代偿情况[3]。缺血性脑卒中无论从病因或是病理,又分为多种类型:脑栓塞、脑血栓形成和腔隙性脑梗死,每种类型在治疗上都需要有针对性[4]。脑卒中在急性期发作或是早期阶段,在类型分类上不容易鉴别区分,在做头部CT 时,是无法将病灶部位完全显示出来的甚至不能显示,脑部CT 所起到的主要作用为排除其他疾病[5]。TCD 作为一种全新的临床检测急性缺血性脑卒中常用手段,弥补了其他检查呈现的不足之处,从而起到相辅相成的作用[6]。
TCD 称作经颅多普勒超声,主要检查颅底大动脉,检测血流动力,具有无创性。头颅底部动脉血流情况如方向、速度、音频以及频谱的形态等,均可经TCD 得到准确检查,进而查看脑动脉的病理状态,如发生缺血、痉挛或狭窄等病态[7]。缺血性脑卒中的易发生部位为脑动脉的皮层支动脉以及深穿支动脉,易出现粥样硬化,到达晚期则动脉血管壁有增厚和粥样斑块形成,导致血管迂回曲折,血管内腔更加狭窄,造成供血量下降。因此需要做溶栓治疗[8]。溶栓治疗在缺血性脑卒中的应用越来越广泛,虽然并不适用于所有患者,存在一定局限性,但尤其针对闭塞血管的再通率和预后都有着极大提高和改善,在临床中比较受欢迎[9]。所以在治疗的过程中以TCD 辅助检测,可以准确探测到患者颅内动脉状态,可以依据此检查为患者选择合适的治疗方法,且当治疗结束后,再次采用TCD 检查,可以观察到脑动脉血流变化情况[10]。
本次研究结果显示,在溶栓治疗24 h 和3 个月后,以TCD 持续监测辅助治疗的观察组NIHSS与MRS 均显著优于对照组;并且在溶栓治疗24 h后,观察组血管完全再通高达13 例,明显高于对照组的3 例,比较差异有统计学意义(P<0.05)。由此可见,急性缺血性脑卒中在治疗过程中辅以TCD 持续监测,治疗效果更为理想,极大程度改善血管闭塞情况,有效指导临床治疗和预后。
综上所述,TCD 持续监测辅助治疗急性缺血性脑卒中能够提高治疗效果和预后,可以在治疗过程中做出正确指导,具有无创性,安全性高,且操作方便,获取参数准确,价格亲民,具有重要的推广意义。

