199例乙型肝炎病毒感染相关中晚期肝癌患者生存时间及影响因素的分析
黄元鹏 何 清 唐奇远 廖雪姣 董京科 黄国仪 李 雅
广东医科大学附属深圳市第三人民医院 (广东 深圳 ,518112)
原发性肝癌(PLC)是常见的恶性肿瘤之一,我国HBV慢性感染是PLC的主要原因,据粗略估算,我国目前慢性HBV患者2000~3000万,PLC患者约30万,占全世界原发性肝癌患者的55%[1]。本研究通过回顾性分析1997年1月1日 至2017年12月31日深圳市第三人民医院住院病例中,诊断为HBV感染相关中晚期PLC且在院内死亡的患者的临床资料,分析患者生存时间及其主要影响因素,现报告如下:
1 资料与方法
1.1 一般资料 选取1997年1月1日至2017年12月31日深圳市第三人民医院住院病例,诊断为HBV感染相关中晚期PLC院内死亡的患者的临床资料,所有患者临床诊断均符合2015年慢性乙型肝炎防治指南[2]、2017年原发性肝癌诊疗规范[3]。
1.2 纳入排除标准 入选标准1997年1月1日 至2017年12月31日期间,入院前后诊断为HBV感染相关中晚期PLC的死亡患者。排除标准:合并除外HBV感染的病毒性肝炎患者、自身免疫性肝炎患者、最终死亡原因为非PLC及其相关并发症患者。
1.3 研究方法 通过回顾性查阅患者住院病历,使用调查表记录入组患者的生存时间、性别、乙型肝炎家族史、肝癌家族史、嗜酒史、是否规律复诊、HBsAg、AFP、HBV DNA、是否抗病毒治疗、是否合并胆道系统结石、确诊肝癌前是否有肝硬化史、手术及其他治疗、是否合并内科疾病、是否参与医保等15项指标。
1.4 观察指标 ①中晚期原发性肝癌:确诊肝癌时BCLC分期为Ⅱ、Ⅲ、Ⅳ期的原发性肝癌患者。②生存时间:首次确诊肝癌后至死亡的生存时间(单位:月)。③嗜酒史:饮酒时间超过5年,折合乙醇量男性≥40g/d,女性≥20g/d[4]。④合并内科疾病:合并高血压、糖尿病、冠心病中一种或多种。⑤规律复诊:既往确诊HBV感染患者每年3~6个月复查1次(2~4次/年),或既往否认HBV感染患者每年体检次数≥1次。⑥HBsAg:检测方法包括酶联免疫吸附法或化学发光法,结果阴性或者阳性。⑦AFP:检测方法包括酶联免疫法,结果<25ug/L为阴性,反之为阳性。⑧HBV DNA:检测方法包括酶联免疫吸附法或化学发光法,分为 ≤1×106及>1×106两组。⑨是否抗病毒治疗:确诊HBV感染后,接受NAs或/和干扰素治疗,疗程大于6个月。⑩手术及其他治疗:确诊肝癌后,接受的除外抗病毒治疗的干预措施,包括手术切除术、TACE、消融治疗、肝移植、放疗、化疗、分子靶向药物治疗等。
1.5 统计学方法 应用SPSS软件进行统计学分析。生存分析采用Kaplan-Meier法分析,并对相关因素进行生存时间的单因素分析,Log-Rank检验比较各亚组生存时间之间差异是否有统计学意义,最后用Cox比例风险回归模型对预后相关的多因素分析,以P<0.05为差异有统计学意义。
2 结果
2.1 基本资料 199例患者中,其中男性184名,女性15名,年龄23~86岁,平均年龄(50.92±12.84)岁。PLC分期分别为,Ⅱa期1例,Ⅱb期9例,Ⅲa期47例,Ⅲb期27例,Ⅳ期115例。
2.2 生存时间、生存曲线情况 用K-M法计算平均生存时间结果为(4.99±1.26)月,中位生存时间2.00月,其中4个月、8个月、12个月的累计生存率分别为33.7%、17.6%及8.0%,生存曲线见图1。对纳入的观察指标进行K-M生存分析后,是否规律复诊、是否抗病毒治疗、是否合并胆道系统结石、AFP、手术及其他治疗、是否参与医保均为对生存时间有影响的因素(P<0.05)。在199例中晚期肝癌患者中,在确诊肝癌前规律复诊和没有规律复诊的患者平均生存时间分别为(6.896±1.178)月和(2.975±0.369)月,中位生存时间分别为2.370月和1.630月差异具有统计学意义。(χ2=11.306,P<0.001)。曾接受过抗病毒治疗的患者平均生存时间[(7.349±1.041)]月和中位生存时间(3.330月)均显著高于未接受抗病毒治疗的患者[(1.680±0.214)月,0.900月,(χ2=54.001,P<0.001)]。AFP阴性患者的平均生存时间[(7.891±1.700)月]和中位生存时间(3.070月)均显著高于AFP阳性患者[(4.083±0.639)月,1.770月,χ2=7.326,P<0.05]在确诊肝癌后,曾接受手术及其他治疗的患者和未接受以上治疗的患者的平均生存时间分别为(10.334±1.827)月、(2.676±0.328)月,中位生存时间分别为6.070月、1.400月,差异具有统计学意义。(χ2=39.471,P<0.001)。此外,有胆道系统结石病史的患者、参与医保的患者平均生存时间均比各自的对照组相对延长,具有统计学意义(P<0.05)。

图1 199例中晚期HBV感染相关肝癌患者生存曲线
2.3K-M生存分析 199例患者14项指标的K-M生存分析,详细见表1。
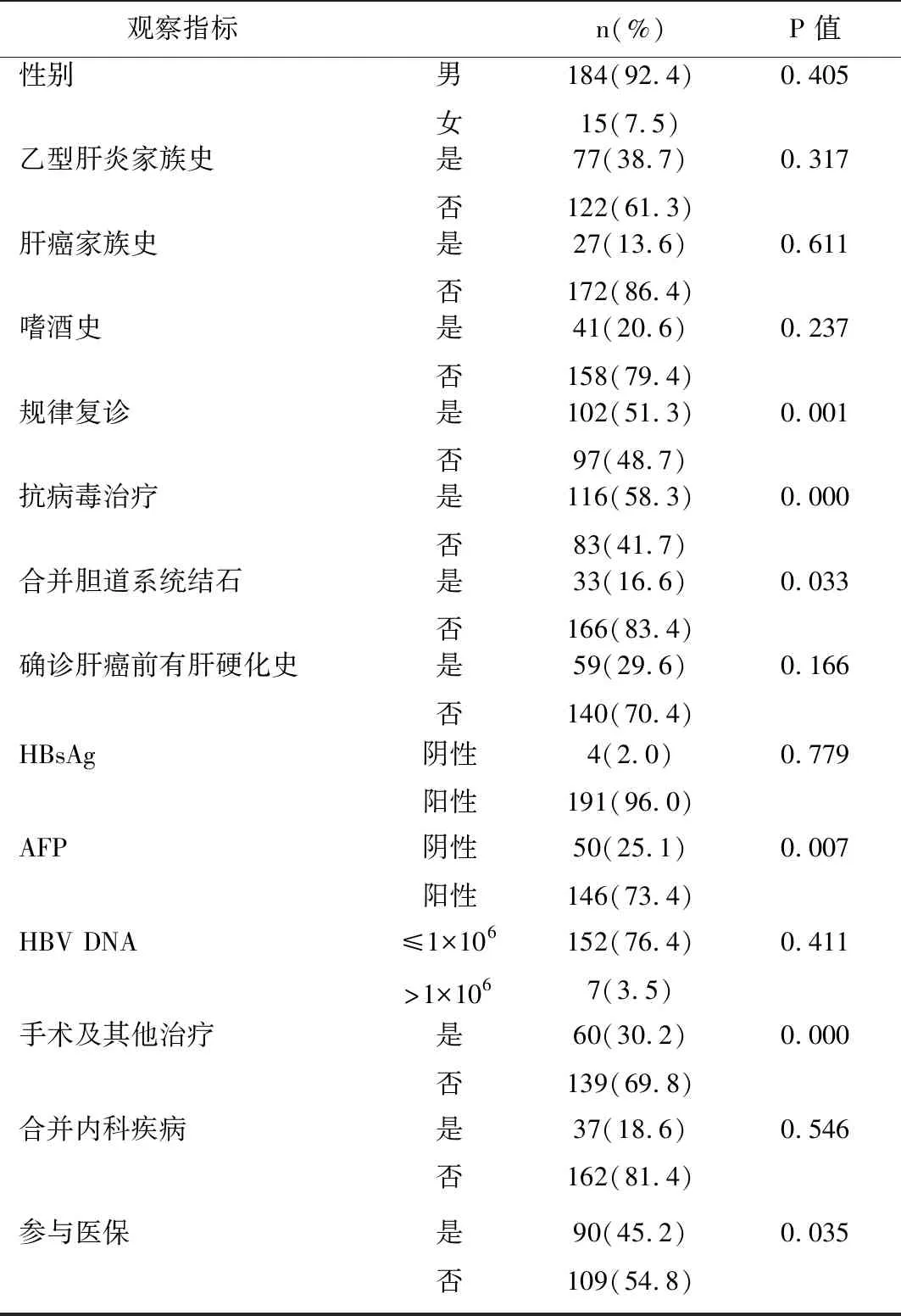
表1 199例中晚期肝癌患者14项指标的K-M分析

表2 影响生存时间的多因素COX分析
2.4 影响生存时间的多因素COX分析 将K-M分析中有意义的6个变量纳入COX多因素分析,表明对确诊中晚期肝癌后对生存时间有影响的独立预测因素为规律复诊、抗病毒治疗、AFP、手术及其他治疗4个变量。其中规律复诊、抗病毒治疗、手术及其他治疗3个自变量的Exp(B)<1,表示协变量增加时,死亡风险降低,为影响生存时间的保护因素。相反,AFP为其独立危险因素,见表2。
3 讨论
PLC病情发现晚、进展快、预后差,是我国肝癌的特征之一。随着肿瘤预防、诊断及治疗水平的提高,原发性肝癌患者的整体生存时间较数十年前有所提高,但受年龄、地域及经济条件等因素的影响和制约,目前总体生存率仍较低[12~15]。
HuiGuo等[5]的中位生存时间27~43月、张玉鹏等[6]的中位生存时间的14.0月。本研究得出中晚期肝癌的平均生存时间(4.985±1.262)月,中位生存时间仅2.00月,与前述有关报道的生存时间更短,原因考虑可能是入选患者的肝癌分期更晚,笔者所在医院为传染病医院,转入住院的PLC患者相当部分属于"临终关怀"类的晚期病人(IV期患者占57.79%)。
然而,现有的报道也发现,即或HCC处于中晚期,只要采取一定的措施,对延长生存时间仍然有一定的价值。
HBV感染仍是我国原发性肝癌的主要原因,因而抗病毒治疗成为治疗HBV感染及延缓肝脏向纤维化、肝硬化及肝癌发展的重要手段。抗病毒治疗已经比较成熟而且具有多个选择的方案,国内外的慢性乙型病毒性肝炎防治指南所推荐及最为临床所接受的仍为口服NAs抗病毒治疗。有研究报道[16],接受抗病毒治疗的HBV感染患者,肝癌发生率仅为4.75%,而未接受抗病毒治疗的发生率为9.00%。
肝癌患者宜在开始手术、TACE治疗治疗前开始抗病毒治疗,可明显降低术后复发率。本研究表明确诊为中晚期HBV感染相关肝癌后,若尽早开始至少超过半年疗程的抗病毒治疗,仍然对于延长患者的生存时间有所帮助。
Wen-Chen Tsai等[12]表明在确诊肝癌后接受手术、化疗及放疗的时间距离确诊时间超过60天及以上的患者,其死亡风险时间明显增加。若条件允许,则应尽早接受手术切术、TACE、放化疗、肝移植、消融治疗、分子靶向治疗,这对延长患者确诊肝癌后生存时间有益。所有BCLC分期肝癌接受手术切除术均能延长其生存时间[5],这与我们的观察结果相类似。
随着现代医疗水平提高及患者对自身身体状况的关注度提升,越来越多的肝癌患者在体检中被发现。本研究表明,有规律复查的患者,癌后生存时间较没有规律复诊的患者相对延长。Zhang等[7]的研究显示,HBV感染患者定时进行生化指标及影像学复查,能够降低37%肝癌的死亡率。而Kim DY等[8]表明筛查可以提高肝癌的远期生存率,提示了筛查及定时复查的重要性。
对肝癌早诊断、早治疗可以明显提高患者的5年生存率,而AFP是临床筛查肝癌的常用生化指标。虽然目前国外一些指南对AFP诊断HCC的价值有些弱化,但本研究显示AFP阴性的患者生存时间比AFP阳性的患者明显延长,因此常规检查AFP对中晚期肝癌的预后判断仍有一定的预测能力。叶协琼等[10]认为,HBV DNA的滴度高低对中晚期肝癌的生存期及预后有关,而我们则认为HBV DNA对中晚期PLC生存期无明显影响,这与臧允红等[11]的结果一致,患者的生存时间考虑更大可能与BCLC分期有关。
中晚期HBV感染相关肝癌患者的生存时间较短,尽管规律的复查、抗HBV病毒及手术切除术、TACE、消融治疗、肝移植、放疗、化疗、分子靶向药物治疗等干预措施能适当地延长患者的生存时间,然而,现有的治疗手段仍不能改变其进展快、预后差的特点。虽然AFP对于HCC预后具有一定的预测能力,但如何提高HCC的早期诊断水平,仍然是目前临床需要关注的重点。

