结肠镜联合腹腔镜治疗结直肠癌效果及对Th1/Th2漂移、应激反应的影响
王木勇
广州中医药大学金沙洲医院普外科 广东广州 510080
结直肠癌是消化系统常见恶性肿瘤之一,好发于40~70岁的男性,我国2013年结直肠癌粗发病率约为25.57/10万,其于全部消化道恶性肿瘤中发病率居第二位,且随居民膳食习惯变化和环境污染(主要为水源污染)加剧等因素影响,其发病率呈逐渐增高趋势[1-3]。根治性手术为临床治疗结直肠癌的重要手段,采取开腹手术治疗虽操作简单,无需特殊设备,可有效切除病灶,疗效确切,但对机体组织结构会造成损害,手术创伤大,患者术后恢复慢,且常伴有明显应激反应,免疫功能也受到影响[4]。随微创技术不断发展,腹腔镜与结肠镜在结直肠癌手术中的应用逐渐增多,临床研究发现,腹腔镜与结肠镜联合治疗结直肠癌不仅具有微创特点,且可提升手术成功率,减少病灶残留[5-6]。但目前临床关于两者联合治疗结直肠癌对患者免疫功能、应激反应的研究报道尚较为少见。因此,本研究选取82例结直肠癌患者,分析结肠镜联合腹腔镜对其临床效果及辅助性T细胞Th1/Th2漂移、应激反应的影响,现报告如下。
1 资料及方法
1.1 一般资料
选取2016年10月至2018年10月期间广州中医药大学金沙洲医院收治的82例结直肠癌患者为研究对象,依据治疗术式不同分为观察组(n=41)和对照组(n=41)。两组性别、体质量指数(body mass index,BMI)、年龄、肿瘤部位、临床分期、美国麻醉师协会 (American society of anesthesiologists,ASA)分级比较,差异均无统计学意义(均P>0.05),见表1。本研究经医院伦理委员会批准,所有患者知晓本研究手术方案,签订知情同意书。
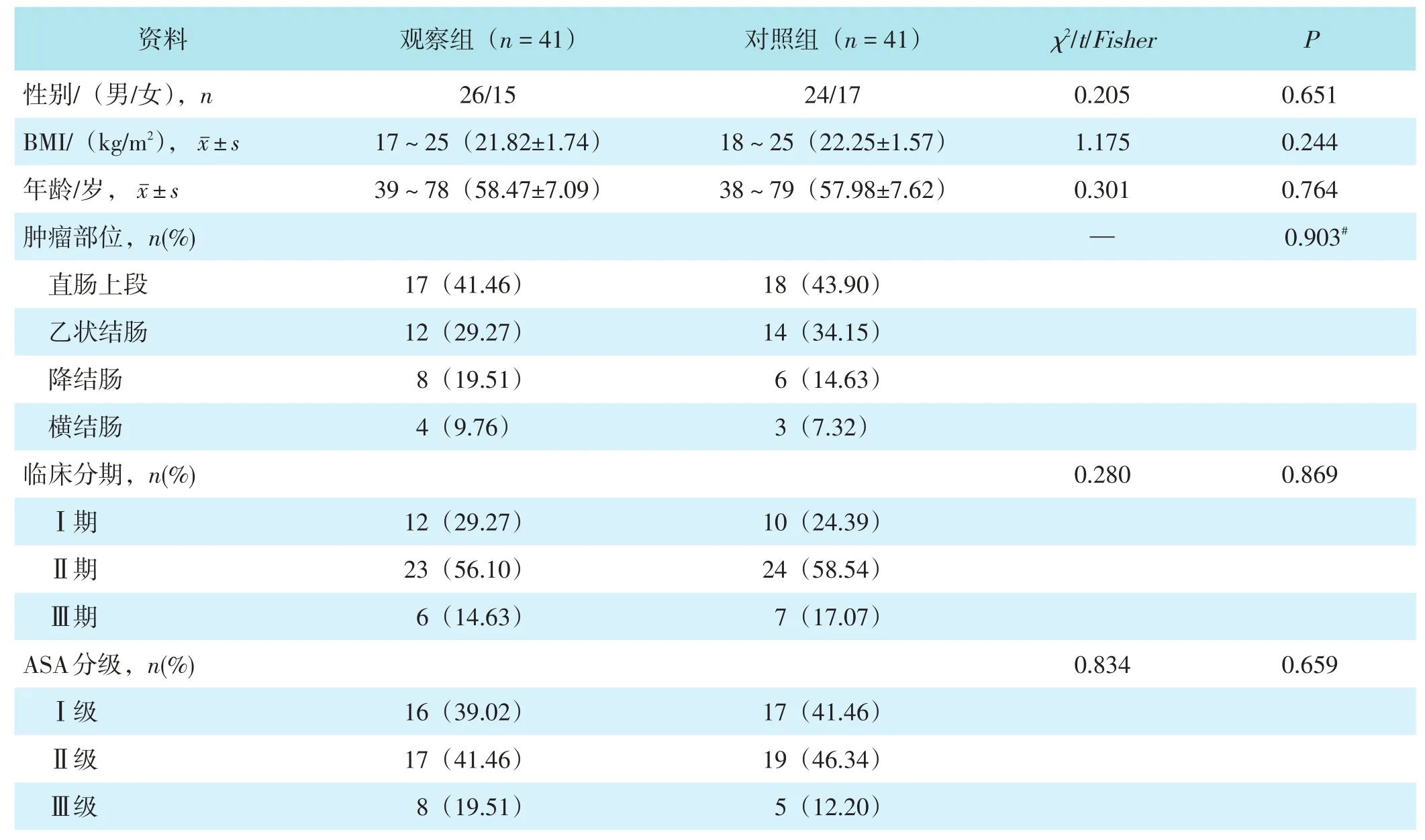
表1 两组一般资料比较
1.2 纳入与排除标准
1.2.1 纳入标准 (1)符合《内科学》[7]结直肠癌相关诊断标准,且经病理检查证实;(2)临床分期为Ⅰ~Ⅲ期;(3)ASA分级为Ⅰ~Ⅲ级;(4)择期手术患者。
1.2.2 排除标准 (1)肿瘤已广泛浸润周围器官组织或产生远处转移者;(2)既往有上腹部手术史者;(3)合并呼吸系统、内分泌系统、免疫系统疾病者;(4)肝、心、肾等器官存在严重器质性病变;(5)既往采取免疫抑制剂及放化疗治疗者;(6)合并其他恶性肿瘤者;(7)存在手术禁忌证或不耐受手术者。
1.3 方法
1.3.1 对照组 予以开腹结直肠癌根治术:气管插管全麻,平卧位,常规消毒铺巾,于下腹部正中做1个长10 cm左右切口,逐层分离,进入腹腔,大纱布推开小肠,助手拉钩牵拉显示术野,切断肠系膜动静脉:直肠癌者离断肠系膜下动脉根部,结肠癌者离断区域分支动脉根部或汇入处(静脉)。仔细游离结肠双侧系膜,清扫肠系膜淋巴结,确定两端足够距离,完整移除标本,两肠端进行吻合。
1.3.2 观察组 在结肠镜联合腹腔镜下实施结直肠癌根治术:气管插管全麻,平卧位,常规消毒铺巾,创建CO2人工气腹,气腹压力保持在13 mmHg左右,于脐部施行穿刺,插入规格为10 mm的Trocar,置入腹腔镜,在下腹部行切口,插入规格为5 mm的Trocar,放入肠钳,同时经肛门置入结肠镜,联合腹腔镜探查肿瘤部位,调整合适体位显露术野,找到肿瘤后,调节结肠镜光源亮度,而后通过腹腔镜发现结肠镜亮光,明确肿瘤位置,缝线缝合作为标记,视肿瘤位置采取腹腔镜结直肠癌根治术;若结肠肿瘤处于远端导致肠腔狭窄不能在术前实施全结肠检查,且无法判定近端是否存在病变时,需按远端肿瘤所处位置予以腹腔镜结直肠癌根治术,而后取出肿瘤,在近端肠管和肿瘤相距约5 cm位置做荷包缝合,再置入结肠镜实施探查;如果检查显示息肉过小,可在肠镜下利用电凝钳或圈套器清除息肉,注意于腹腔镜监护下实施操作,防止术中穿孔产生;如果息肉过大,难以在内镜下实施切除,可利用钛夹标记肿瘤位置,对肠管系膜进行适度游离,在体表投影部位做1小切口(长2 cm左右),而后牵拉出肠管施行楔形切除;如果术中发现近端还有肿瘤病灶或病变肿瘤,可依照肿瘤部位实施相应根治术。
1.3.3 检测方法抽取患者清晨空腹5 mL静脉血,置于非抗凝试管内,静置1 h后,以长沙维尔康湘鹰离心机有限公司生产的GL-21MC型高速冷冻离心机离心约10 min(转速:3000 r/min,离心半径:8 cm),提取血清,以酶联免疫吸附法测定血清肾上腺素(adrenaline,E)、去甲肾上腺素(norepinephrine,NE)、白细胞介素-6(interleukin 6,IL-6)、白细胞介素-10(interleukin 10,IL-10)、干扰素-γ(interferon-γ,IFN-γ)水平,放射免疫法检测血清皮质醇(cortisol,COR)水平,检测试剂盒均购自上海舜田生物医学公司;应用流式细胞仪(贝克曼库尔特,CytoFLEX)检测血清Th1、Th2水平,并计算Th1/Th2比值,相关操作均严格依照仪器和试剂盒说明书由医院专门检测人员完成。
1.4 观察指标
(1)观察记录两组淋巴结清扫数目、住院时间、首次肛门排气时间、手术时间、术中出血量等手术相关指标;(2)观察记录两组术后吻合口出血、吻合口漏、肠梗阻、切口感染等并发症发生情况;(3)观察记录两组术前、术后1 d、3 d血清应激指标(COR、E、NE)水平;(4)观察记录两组术前、术后1 d、3 d血清Th1、Th2、Th1/Th2比值水平;(5)观察记录两组术前、术后1 d、3 d血清IL-6、IL-10、IFN-γ水平。
1.5 统计学分析
选用SPSS 24.0统计学软件对数据进行处理。计量资料以(±s)表示,组间比较行t检验;计数资料以[n(%)]表示,组间比较行χ2检验或确切概率检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组手术相关指标情况比较
两组淋巴结清扫数目、手术时间对比,差异均无统计学意义(均P>0.05);观察组住院时间、首次肛门排气时间较对照组短,术中出血量较对照组少,差异均有统计学意义(均P<0.05)。见表2。
2.2 两组术后并发症发生情况比较
观察组术后并发症发生率较对照组低,差异有统计学意义(P<0.05)。见表3。
表2 两组手术相关指标情况比较(±s)

表2 两组手术相关指标情况比较(±s)
组别观察组(n=41)对照组(n=41)t P淋巴结清扫数目/枚11.91±2.47 12.58±2.06 1.334 0.186住院时间/d 8.47±1.58 13.05±2.19 10.860<0.001首次肛门排气时间/h 51.16±7.25 68.94±11.83 8.205<0.001手术时间/min 206.05±29.48 194.64±26.39 1.847 0.069术中出血量/mL 82.73±15.61 164.82±26.50 17.091<0.001
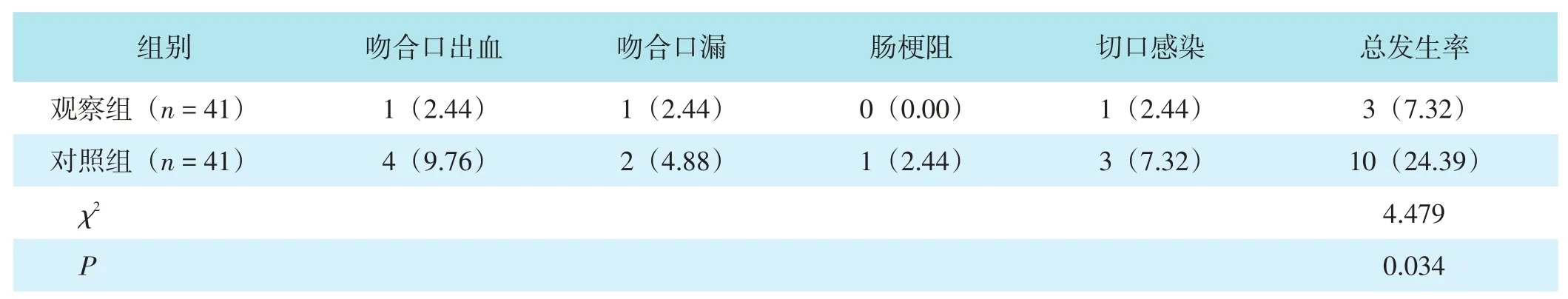
表3 两组术后并发症发生率比较[n(%)]
2.3 血清应激指标水平
两组术前血清COR、E、NE水平对比,差异均无统计学意义(均P>0.05);两组术后1 d、3 d血清COR、E、NE水平均较术前增高,但观察组低于对照组(P<0.05)。见表4。
表4 两组血清应激指标水平比较(±s)

表4 两组血清应激指标水平比较(±s)
组别观察组(n=41)对照组(n=41)t P术前454.75±38.26 458.34±41.70 0.406 0.686 COR/(nmol/L)术后1 d 815.69±50.32a 1381.07±76.58a 39.508<0.001 E/(pg/mL)术后3 d 741.63±42.71a 1032.79±71.05a 22.489<0.001术后3 d 112.80±8.95a 190.13±10.40a 36.088<0.001术前64.21±9.46 65.30±8.52 0.548 0.585术后1 d 131.73±12.86a 227.90±18.72a 27.113<0.001
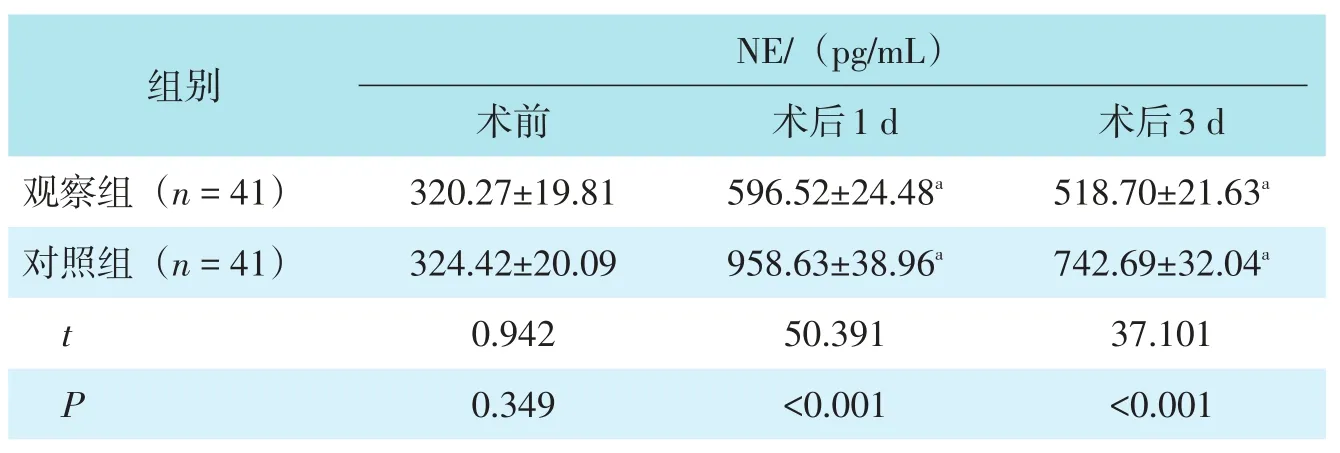
表4(续)
2.4 血清Th1、Th2、Th1/Th2水平
两组术前血清Th1、Th2、Th1/Th2水平对比,差异均无统计学意义(均P>0.05);两组术后1 d、3 d血清Th1、Th1/Th2水平较术前降低,但观察组高于对照组,血清Th2水平较术前增高,但观察组低于对照组(均P<0.05)。见表5。
2.5 血清IL-10、IL-6、IFN-γ水平
两组术前血清IL-10、IL-6、IFN-γ水平对比,差异均无统计学意义(P>0.05);两组术后1 d、3 d血清IL-10、IL-6水平较术前增高,但观察组低于对照组,血清IFN-γ水平较术前降低,但观察组高于对照组(均P<0.05)。见表6。
表5 两组Th1、Th2、Th1/Th2水平比较(±s)
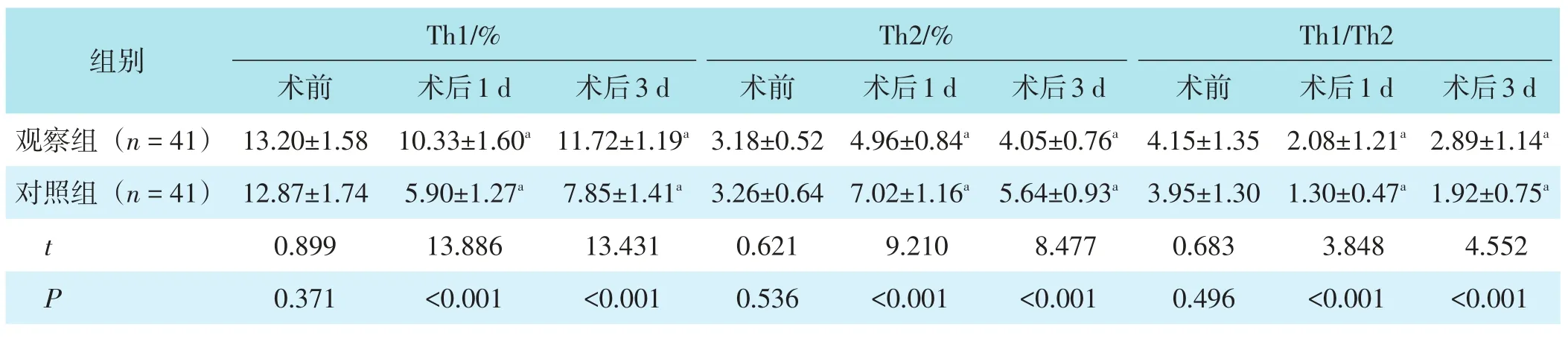
表5 两组Th1、Th2、Th1/Th2水平比较(±s)
与本组术前相比,aP<0.05。
组别观察组(n=41)对照组(n=41)t P术前13.20±1.58 12.87±1.74 0.899 0.371 Th1/%术后1 d 10.33±1.60a 5.90±1.27a 13.886<0.001术后3 d 11.72±1.19a 7.85±1.41a 13.431<0.001术前3.18±0.52 3.26±0.64 0.621 0.536 Th2/%术后1 d 4.96±0.84a 7.02±1.16a 9.210<0.001术后3 d 4.05±0.76a 5.64±0.93a 8.477<0.001术前4.15±1.35 3.95±1.30 0.683 0.496 Th1/Th2术后1 d 2.08±1.21a 1.30±0.47a 3.848<0.001术后3 d 2.89±1.14a 1.92±0.75a 4.552<0.001
表6 两组血清IL-10、IL-6、IFN-γ水平比较(±s)
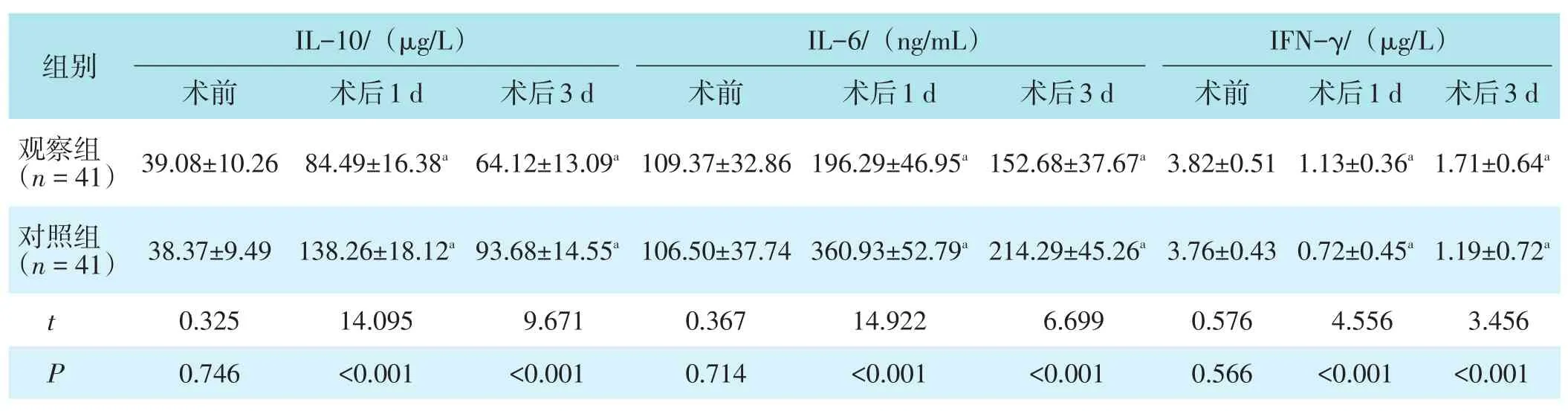
表6 两组血清IL-10、IL-6、IFN-γ水平比较(±s)
正常参考值范围:IL-10为(38.6±10.6)ng/mL,IL-6为(108.85±41.48)ng/mL,IFN-γ为1.21~5.51μg/L;与本组术前相比,aP<0.05。
组别观察组(n=41)IL-10/(μg/L)术前39.08±10.26术后1 d 84.49±16.38a术后3 d 64.12±13.09a IL-6/(ng/mL)术前109.37±32.86术后1 d 196.29±46.95a术后3 d 152.68±37.67a IFN-γ/(μg/L)术前3.82±0.51术后1 d 1.13±0.36a术后3 d 1.71±0.64a对照组(n=41)t P 38.37±9.49 0.325 0.746 138.26±18.12a 14.095<0.001 93.68±14.55a 9.671<0.001 106.50±37.74 0.367 0.714 360.93±52.79a 14.922<0.001 214.29±45.26a 6.699<0.001 3.76±0.43 0.576 0.566 0.72±0.45a 4.556<0.001 1.19±0.72a 3.456<0.001
3 讨论
目前,手术切除病灶为可治愈结直肠癌的唯一手段,开腹手术虽技术成熟、操作简单、手术适应证较广,且可清晰观察病变区域,对其进行切除处理,清扫区域淋巴结,疗效肯定[8-9]。但临床实践发现,开腹手术手术切口大,术中需对腹腔脏器进行大力推拨和牵拉才能充分显示术野,手术创伤较重,对腹腔环境干扰严重,机体应激反应强烈,影响机体免疫功能及患者术后恢复,易引发多种并发症,存在一定局限性[10]。临床研究发现,腹腔镜结直肠癌根治术手术切口小、切口美观,术中只需改变体位及轻柔推拨即可很好显露术野,同时腹腔镜监视下能对术区进行放大,利于术中精细操作,减轻手术创伤,减少术中出血量,减轻机体应激反应,机体免疫功能亦不会受到明显影响;再者术中腹腔密闭性好,能防止腹腔脏器直接显露,并不需应用双手采取直接操作,腹腔及胃肠道受到干扰较轻,利于术后胃肠道功能恢复,缩短术后肛门排气与住院时间;此外,由于术中密闭性好,手术切口暴露少,手术较微创,利于减少切口并发症、吻合口并发症等发生情况,受到越来越多临床医师及患者的认可[11-12]。但腹腔镜检查下不能用手对病灶进行直接探查,对特殊部位病灶和早期较小病灶难以准确定位,可造成漏切或切缘距肿瘤过近等情况,需采取再次手术,增加了患者身心负担[13-14]。近年来,有研究指出,在腹腔镜术中采取结肠镜辅助可提高病灶定位准确性,减少病灶漏切、误切情况,保证治疗效果,改善患者预后[15]。本研究结果显示,两组淋巴结清扫数目、手术时间对比,差异无统计学意义(P>0.05),观察组住院时间、首次肛门排气时间短于对照组,术中出血量少于对照组、术后并发症发生率低于对照组,差异均有统计学意义(均P<0.05),表明采取结肠镜联合腹腔镜治疗可减轻手术创伤,加速术后恢复,降低并发症发生风险。
相关研究报道,手术创伤为一种机体产生应激反应的重要原因,且与患者术后康复情况有着密切关系[16-17]。COR、E、NE均属重要应激反应指标因子,在正常生理状态下其表达水平较低,而当机体受到创伤,产生应激反应时,在下丘脑-垂体-肾上腺轴介导下,可大量释放COR、E、NE等应激反应因子,并进入血液循环,致使血清COR、E、NE水平增高[18]。本研究结果显示,观察组术后1 d、3 d血清COR、E、NE水平低于对照组,差异均有统计学意义(均P<0.05),进一步表明采取结肠镜联合腹腔镜治疗可减轻手术创伤,机体应激反应轻。同时,有研究指出,手术创伤在造成应激反应同时,还可对机体免疫功能带来影响[19]。CD4+T淋巴细胞为参与机体细胞免疫功能的重要细胞之一,包括Th1、Th2两种不同类型,于维持机体正常免疫功能过程中扮演着重要角色[20]。于正常生理状态下,Th1功能占优势地位,能分泌大量IFN-γ等免疫有关细胞因子,发挥着细胞免疫功能,但在机体受到手术创伤时,应激反应可影响Th1/Th2平衡状态,致使Th2功能亢进,异常分泌IL-10、IL-6等免疫抑制因子,出现Th1/Th2漂移,机体免疫功能降低,增加了肿瘤远处转移及局部复发风险性[21]。本研究结果显示,观察组术后1 d、3 d血清Th1、Th1/Th2及IFN-γ水平高于对照组,血清Th2与IL-10、IL-6水平低于对照组,差异均有统计学意义(均P<0.05),表明采取结肠镜联合腹腔镜治疗可减轻Th1/Th2漂移现象,对免疫功能影响小。
综上所述,对结直肠癌患者采取结肠镜联合腹腔镜治疗能减少手术创伤,加速术后恢复,减少并发症发生,且机体应激反应轻,对免疫功能影响小。但本研究所选样本量有限,且均源于一家医院,研究结果可能存在一定偏倚,仍有待将来多中心、大样本研究进行进一步探讨。

