能谱CT多参数分析在评估肺癌病理分型中的应用价值*
1.河南省信阳市中心医院肿瘤内科 (河南 信阳 464000)
2.河南省信阳市中心医院医学影像 科 (河南 信阳 464000)
陈良新1 朱玉娟2
肺癌系世界范围内常见恶性肿瘤,发病率及死亡率具首位,且呈逐年增长趋势[1]。鳞癌、腺癌及小细胞癌是其常见病理分型,据研究报道约70%非小细胞癌患者临床确诊时已处于病情晚期,救治难度大,死亡率高[2]。因此,早期明确肺癌病理分型对制定合理、针对性的治疗方案及预后评估具重要意义。CT动态增强可以较好地反映肿瘤微循环定量灌注信息,有效鉴别肿块良恶性,但却无法明确诊断肿瘤的病理分型[3]。病理组织学检查是目前临床确定肺癌病理分型的统一金标准,需行手术切除或穿刺活检获取,具一定创伤性,限制了其临床应用。能谱CT是近年CT成像领域发展的新技术,可多参数、定量分析肿瘤诊断与病理分型,应用前景广阔[4]。本研究旨在探究能谱CT多参数分析在评估肺癌病理分型中的应用价值,结果如下。
1 资料与方法
1.1 一般资料 收集2017年5月~2018年5月期间于我院行能谱CT成像检查并经组织病理证实的68例肺癌患者。病例纳入标准:①肺部单发病灶,直径>1cm;②病灶内无明确脂肪变,无影响测量的较大空洞或肺不张,图像质量满意;③入组前未接受临床抗肿瘤治疗;④无碘造影剂过敏史,可配合屏气完成扫描;⑤自愿签署知情同意书。且排除近期服用降糖药物、肝肾功能障碍及合并其他恶性疾病者。本组病例中,男40例,女18例;年龄32~77岁,平均(58.15±6.57)岁;病灶直径1.6~8.8cm,平均(3.48±1.05)cm;临床症状表现为刺激性干咳者38例,咳血或痰中带血者22例,胸痛者15例,胸闷憋气者11例,发热者7例。组织学类型:鳞癌20例,腺癌22例,腺鳞癌6例;术后病理组织证实鳞癌24例,腺癌30例,小细胞癌14例。
1.2 检查方法 仪器选择Discovery HD750的CT机(美国GE公司),采用宝石能谱扫描模式(GSI)行平扫及增强扫描,范围为从肺尖至膈肌水平,扫描参数:电压80~120kVp瞬时(0.5ms)切换,电流采用自动毫安技术,层厚5mm,层距5mm,矩阵512×512,FOV36cm,球管转速0.6~0.8s/r,螺距0.984:1。经肘静脉注射300mgI/mL浓度的优维显注射液(德国 Bayer Vital GmbH,国药准字J20100027)80mL,注射速率3.5mL/s。动脉期扫描开始时间利用Smart Prep技术监测腹主动脉对比剂浓度变化,达到监测阈值120Hu后延迟8s开始动脉期增强扫描。利用GSI软件将动脉期图像进行70keV单能量薄层重建,层厚1.25mm,层间距1.25mm。
1.3 图像分析 将扫描图像上传至AW4.6工作站进行图像分析,利用GSI专用分析软件分析平扫及动脉期(70kVp,1.25mm)图像。选取病灶不同层面相同大小的感兴趣区(ROI),尽量避开血管、钙化、坏死及肺不张区域,ROC面积25~27mm2,并保持选取ROI大小、形状、位置一致,测量3次,取平均值。测量分析指标如下:①平扫病灶有效原子序数及钙含量;②增强扫描病变动脉期碘基值、水基值及能谱曲线近段斜率(40keV~100keV),计算公式k40keV~100keV=[CT值(40keV)-CT值(40keV)]/60。
1.4 统计学分析 应用SPSS20.0软件处理数据,计数资料以%表示,采用χ2检验;有效原子序数、钙含量及动脉期病灶碘基值、水基值、能谱曲线近段斜率以(±s)表示,采用单因素方差分析比较组间整体差异,采用LSD-t比较两组间差异。并绘制受试者工作特征曲线(ROC曲线),分析能谱CT各参数评估肺癌病理分型的诊断最佳阈值、敏感度、特异度及曲线下面积(AUC)。P<0.05为差异有统计学意义。
2 结 果
2.1 有效原子序数及钙含量比较 三组有效原子序数及钙含量整体比较,差异有统计学意义(P<0.05);小细胞癌组有效原子序数及钙含量>鳞癌组>腺癌组,差异有统计学意义(P<0.05)。见表1。
2.2 动脉期病灶碘基值、水基值、能谱曲线斜率比较 三组水基值比较,差异无统计学意义(P>0.05);三组碘基值及能谱曲线斜率整体比较,差异有统计学意义(P<0.05);小细胞癌组碘基值及能谱曲线斜率>鳞癌组>腺癌组,差异有统计学意义(P<0.05)。见表2。
2.3 ROC曲线分析 能谱曲线斜率鉴别鳞癌和腺癌均具有较高灵敏度与特异度,AUC值最大(0.91)。见表3。
2.4 病例分析
2.4.1 女性,64岁,肺鳞癌,图1-5分别为有效原子序数图(7.86)、钙基图(4.51mg/mL)、碘基图(7.90g/L)、水基值(1028.25g/L)、能谱曲线图。
2.4.2 男性,69岁,肺腺癌,图6-10分别为有效原子序数图(7.70)、钙基图(3.05mg/mL)、碘基图(6.59g/L)、水基值(1026.40g/L)、能谱曲线图。
3 讨 论
表1 鳞癌、腺癌及小细胞癌有效原子序数及钙含量比较( ±s)
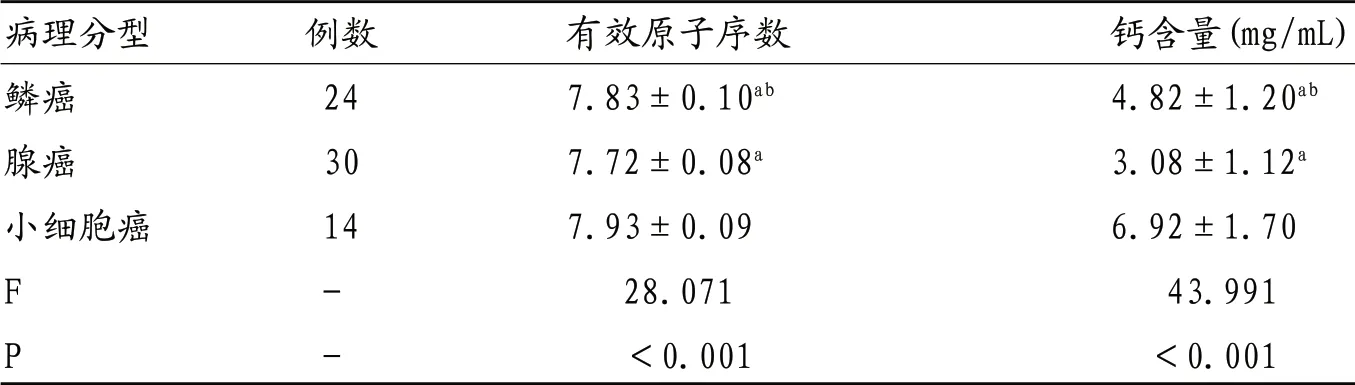
表1 鳞癌、腺癌及小细胞癌有效原子序数及钙含量比较( ±s)
注:与小细胞癌组比较,aP<0.05;与腺癌组比较,bP<0.05
病理分型 例数 有效原子序数 钙含量(mg/mL)鳞癌 24 7.83±0.10ab 4.82±1.20ab腺癌 30 7.72±0.08a 3.08±1.12a小细胞癌 14 7.93±0.09 6.92±1.70 F - 28.071 43.991 P - <0.001 <0.001
表2 鳞癌、腺癌及小细胞癌动脉期病灶碘基值、水基值、能谱曲线斜率比较( ±s)
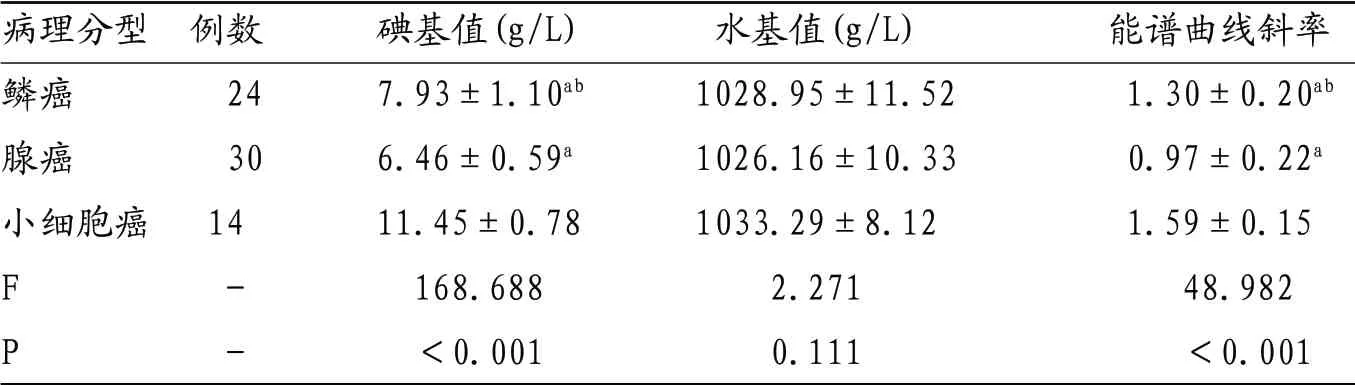
表2 鳞癌、腺癌及小细胞癌动脉期病灶碘基值、水基值、能谱曲线斜率比较( ±s)
注:与小细胞癌组比较,aP<0.05;与腺癌组比较,bP<0.05
病理分型 例数 碘基值(g/L) 水基值(g/L) 能谱曲线斜率鳞癌 24 7.93±1.10ab 1028.95±11.52 1.30±0.20ab腺癌 30 6.46±0.59a 1026.16±10.33 0.97±0.22a小细胞癌 14 11.45±0.78 1033.29±8.12 1.59±0.15 F - 168.688 2.271 48.982 P - <0.001 0.111 <0.001
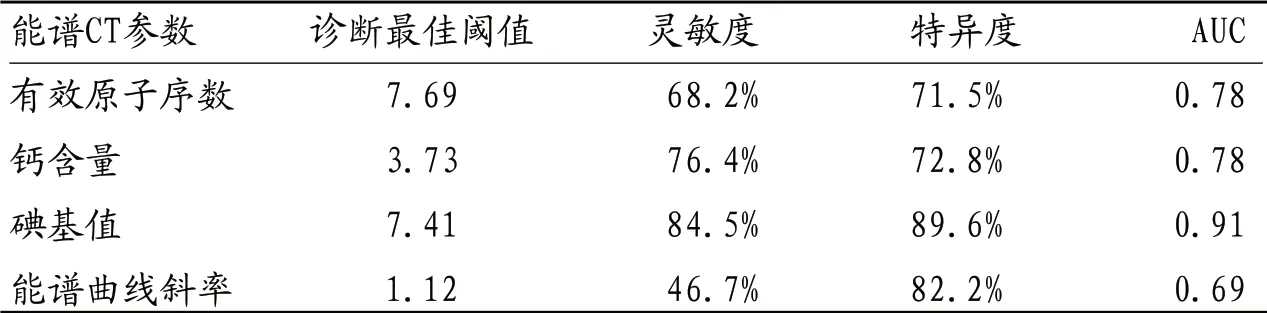
表3 鳞癌和腺癌能谱CT参数评估肺癌病理分型的ROC曲线分析

图1-5 分别为有效原子序数图(7.86)、钙基图(4.51mg/mL)、碘基图(7.90g/L)、水基值(1028.25g/L)、能谱曲线图。图6-10分别为有效原子序数图(7.70)、钙基图(3.05mg/mL)、碘基图(6.59g/L)、水基值(1026.40g/L)、能谱曲线图。

CT检查一直被认为是肺癌等胸部疾病临床诊断与分期评估的首选影像学检查方法[5]。同一类肿瘤不同病理分型的物质组成存在一定差异,CT影像学表现为CT值不同,但传统CT扫描技术受扫描技术及扫描条件限制,无法显示这种细微差别。随着CT技术的发展与改进,宝石能谱CT成为继螺旋CT及多排CT后出现的又一项重要CT技术。宝石能谱CT以具有高纯度及高通透性的新材料宝石作为探测器的原材料,提高了图像空间分辨率及密度分辨率,可消除射线硬化伪影,可在0.5ms内完成140kVp高能量与80kVp低能量间的瞬间切换,做到射线的同时、同源、同向,真正做到单能量成像及能谱分析,从形态学、病灶组织血流动力学等方面深入分析,获取更真实准确的CT值,为肿瘤的鉴别及分期评估提供更多、更全面的CT成像信息,因而在临床中得到较为广泛的应用[6-8]。目前已有研究涉及能谱CT在肺癌诊断及病理分型中的应用,但临床对能谱CT的诊断效能上存在一定争议,为此本文展开回顾性研究分析。
有学者[9]认为70keV可获得最佳图像质量的单能量图,且图像质量高于常规140keV混合能量图像质量,被认为是对比噪声比(CNR)值最高、图像质量最好的平衡点。故本研究选择70keV进行单能量薄层重建,获得能谱CT扫描参数。有效原子序数是对无机物精确分析的重要方法,若某元素对X线质量衰减系数与某化合物或混合物相似,则该元素原子序数为该化合物或混合物的有效原子序数。能谱CT成像可直接反映ROI区域内部无机物的有效原子序数,定性分析无机物[10]。本研究发现小细胞癌组有效原子序数>鳞癌组>腺癌组,其原因可能是由于正常肺组织被癌细胞侵犯后内部组织结构发生了变化,与肿瘤生长方式相关。鳞癌多为堆积式生长,内部结构紧密,可存在角化及细胞间桥;而腺癌多为腺样分化,可出现黏液;小细胞癌内部组织结构变化较小。肺癌钙化较少见,且多为弥散分布的无定型钙化,CT值较低,本研究发现小细胞癌组钙含量>鳞癌组>腺癌组,与王朝军等[11]学者研究相符,认为鳞癌瘤体较大且血管分布不均,更易发生部分瘤体变性坏死及局部酸碱度改变,引起钙质沉着。碘元素是CT增强对比剂的主要成分,定量分析组织碘含量可反映组织血流动力学情况。能谱CT成像将碘和水作为基本的标准物质,可直观分析组织器官摄碘情况,进行物质密度成像及定量分析,间接反映病灶内血供情况及病灶强化特征。本研究发现小细胞癌组碘基值>鳞癌组>腺癌组,与周静宜等[12]学者研究相符,可能与鳞癌与腺癌微血管成熟度不一致相关。同时本研究还发现能谱曲线斜率鉴别鳞癌和腺癌的诊断效能较高,AUC值最大,提示能谱衰减曲线对肺癌病理分型的评估具有较高诊断价值。
综上所述,不同病理分型肺癌能谱特征不同,根据能谱CT参数及能谱衰减曲线可较好地评估肺癌病理分型,提高临床诊断率,为肺癌患者临床诊疗方案的治疗及预后评估提供指导。

