MSCT小肠造影、消化内镜对炎症性肠病的诊断价值分析*
1.四川省乐山市中医医院消化内科 (四川 乐山 614000)
2.四川大学华西医院消化内科 (四川 成都 610041)
付天祥1 严 明2
目前,临床上对于炎症性肠病的治疗尚缺乏快速有效的根治手段,但若不及时予以控制和缓解病情,随着病情的进展和反复,可导致癌变可能,故及时明确诊断并积极采取相应措施是改善炎症性肠病患者预后的关键措施[1-2]。结合以往临床研究[3]可知,消化内镜检查是诊断肠道疾病的常用有效手段,但近来,随着影像学技术的不断进步和发展,多种影像学手段逐渐被应用于临床,其中多层螺旋CT(MSCT)小肠造影在消化科中的应用价值也被多项研究所证实[4-5],其可示肠管肠壁改变,还可观察肠腔外病变,全面反映炎症性肠病的基本特征以及并发症情况,为进一步探讨MSCT小肠造影、消化内镜对炎症性肠病的诊断价值,本文主要对84例炎症性肠病患者临床及影像学资料进行回顾性整理分析,具体报道内容如下。
1 资料与方法
1.1 一般资料 将2017年5月至2018年5月于我院就诊治疗的84例炎症性肠病患者作为研究对象,男52例,女32例,年龄16~68岁,平均年龄为(36.84±4.28)岁,病程为24d~20年,平均病程为(10.26±4.02)年。所有患者均表现为腹痛、腹泻、发热和大便带血。纳入标准:(1)所有患者均符合临床上克罗恩病或溃疡性结直肠炎明确诊断标准[6];(2)所有患者均经相关检查和术后病理证实为;(3)所有患者入院后均可完成MSCT小肠造影和消化内镜检查;(4)所有患者及其家属均知情本研究并签署知情同意书。排除标准:(1)存在除炎症性肠病外其他胃肠道疾病者;(2)存在恶性肿瘤者;(3)不能完成消化内镜和MSCT小肠造影者;(4)对造影剂过敏者;(5)临床病例及影像学资料不完整或缺乏准确性者。
1.2 检查方法
1.2.1 MSCT小肠造影检查:所有患者检查前1天仅能进流质饮食,检查前禁食12h,并行肠道清洁(服番泻叶50mg并饮水1500ml以上)保持肠道清洁。在检查前1小时口服2.5%等渗甘露醇溶液共1500~2000ml充分充盈小肠,分4次匀速喝完,检查前15min给予10mg山莨菪碱静脉注射,保证肠道扩张充分。准备完善后嘱咐患者仰卧位,采用64排CT(西门子)进行定位图扫描,扫描参数为:管流电压:120kV,管流电流:180~260mA,层厚:5mm,螺距:0.984:重建厚度:0.625mm。扫描范围:从膈顶至耻骨联合。完成CT平扫后由肘前静脉采用高压注射器以2.5ml/s快速团注80~100ml碘海醇,随后进行静脉期与动脉期扫描。检查完成后将图像传送至ADW4.3工作站上进行多平面重建以及横断面图像分析。
1.2.2 消化内镜检查:所有患者在检查前l天前1天仅能进流质饮食,且检查当天禁食并服用导泻剂恒康正进行肠道清洗。经口进镜者,口服消泡剂,口咽部局部麻醉。检查前1小时口服2.5%等渗甘露醇1000ml,检查前10min肌注山莨菪碱10mg、杜冷丁50mg、安定10mg。检查过程中,进镜时观察肠腔各项情况,病变部位取活检病理。且所有患者 MSCT小肠造影检查和内镜检查间隔时间不应小于24h。
1.3 研究内容 根据临床病例及影像学资料总结不同检查方法对诊断炎症性肠病的检出率、灵敏度和特异性,并整理分析炎症性肠病在MSCT小肠造影和消化内镜检查中的影像学图像表现,观察察肠道病变部位、肠粘膜有无溃疡、息肉及肠腔情况等。且上述所有结果均两名影像诊断学专家以双盲法按统一标准进行诊断,意见不一致时共同讨论后决定,并比较不同检查方法对颅脑肿瘤的诊断符合率。
1.4 统计学方法 所有数据均采用SPSS18.0统计软件包处理,计数资料采用χ2检验,以P<0.05 有统计学意义。
2 结 果
2.1 不同检查方法对诊断炎症性肠病的检出率、灵敏度和特异性比较 总结84例炎症性肠疾病患者的临床病例资料可知,84例炎症性肠病患者中克罗恩病58例,溃疡性结肠炎26例,而MSCT小肠造影检查对诊断克罗恩病和溃疡性结肠炎的检出率、灵敏度和特异性均较消化内镜检查高,但比较差异间均无统计学意义(P>0.05),见表1。
2.2 炎症性肠病在MSCT小肠造影和消化内镜检查中的影像学表现 见图1-4。整理分析84例炎症性肠病患者影像学资料可知,在MSCT小肠造影检查中有68例显示肠腔狭窄,多节段病变42例,56例表现为肠壁异常强化,48例显示肠壁明显增厚(见图1),仅有10例表现为结肠带消失和8例出现腹腔脓肿或瘘管形成(见图2),未显示明显肠壁溃疡和卵石征。而消化内镜检查中显示54例克罗恩病均在肠粘膜出出现膜充血、水肿,其中46例表现为纵行、口疮样或不规则溃疡,28例粘膜以卵石征呈现(见图3),且表现为肠腔狭窄40例,多发性炎性息肉14例。消化内镜检查中显示26例溃疡性结肠炎均表现为粘膜水肿、血管纹理模糊,其中22例出现粘膜糜烂和多发浅表性溃疡(见图4),10例表现为粘膜粗糙和颗粒样改变,5例出现多发炎性息肉。且在消化内镜检查中未见腹腔病变和肠壁增强和增厚情况。
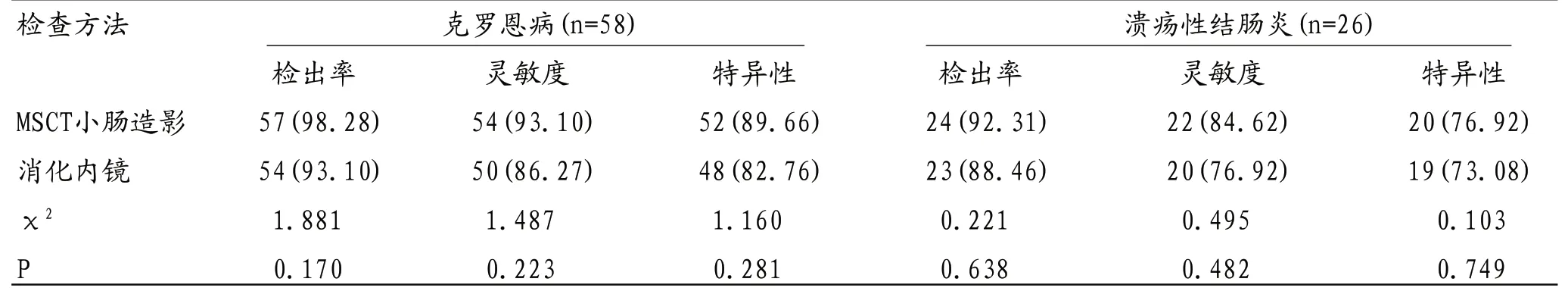
表1 不同检查方法对诊断炎症性肠病的检出率、灵敏度和特异性比较
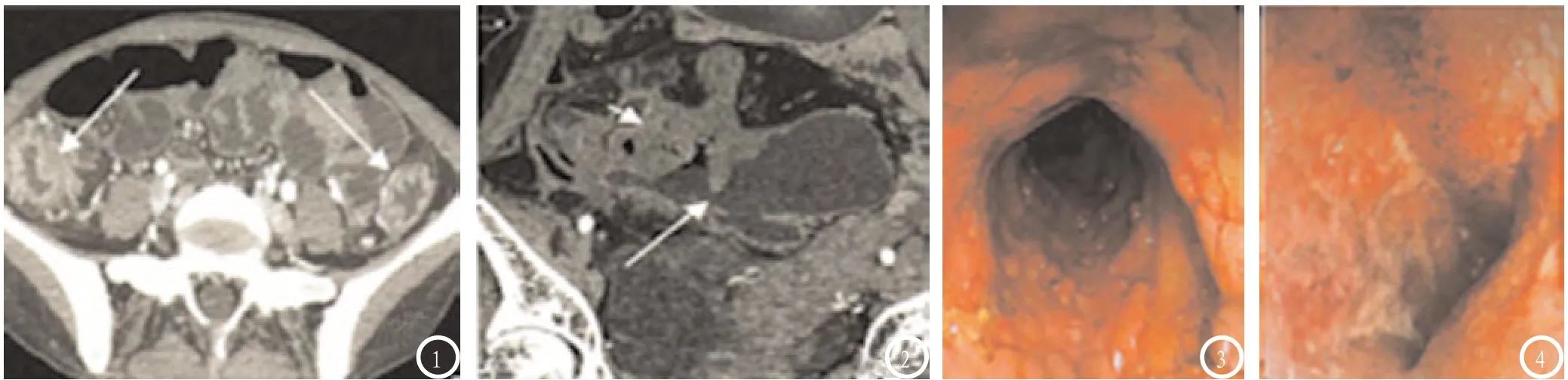
图1-4 图1 MSCT小肠造影检查中示回盲部、降结肠多节段肠壁明显异常增厚,肠壁分层样强化;图2 MSCT小肠造影示回肠肠壁异常增厚,局部与乙状结肠形成瘘管;图3 消化内镜检查示肠近端粘膜铺路石样改变,呈卵石征,散在多发不规则溃疡灶;图4 消化内镜检查示结肠粘膜弥漫性充血、水肿,见多发大小不一的浅表溃疡形成。
3 讨 论
相关流行病学资料显示,因饮食结构的改变,我国消化胃肠道疾病患者逐渐增多,其发病率呈逐渐上升趋势[7]。目前,临床上对于炎症性肠病的具体病因尚未明确,但根据不同的致病原因、发病部位和机制,炎症性肠病可有多种表现类型,主要包括克罗恩病和溃疡性结肠炎[8-9]。其中克罗恩属于一种非连续性炎症,发病时可导致全消化道受累,主要部位为回肠末端、结肠以及肛周;而溃疡性结肠炎是连续性炎症的一种,主要是结肠黏膜层出现病变,最先受累部位为直肠,逐渐蔓延至全结肠[10]。而随着疾病的进展,病变程度和范围可逐渐加大和扩展,严重者可导致腹腔严重感染,严重危及患者生活质量和预后。
目前,临床上主要采用消化内镜对炎症性肠疾病进行诊断,但随着影像学研究的不断深入,多种影像学手段逐渐被人们所认识[11]。本组研究结果显示,MSCT小肠造影检查对诊断克罗恩病和溃疡性结肠炎的检出率、灵敏度和特异性均较消化内镜检查高,但比较无明显差异,由此可见,MSCT小肠造影和消化内镜对诊断炎症性肠病均具有一定的临床价值。总结以往临床影像学研究[12]可知,采用消化内镜检查诊断炎症性肠病可对肠腔和肠壁等进行直接观察,且在检查过程中可直接进行粘膜组织活检,更为直观,但也有资料显示[13],消化内镜检查属于侵入性检查,需要耗费太长时间,且检查过程中,因其操作步骤会给患者心理和生理均造成一定的不适,由于操作或其他原因可发生肠出血、肠穿孔等并发症,存在一定的安全隐患,除此之外,消化内镜除可直观观察肠道情况外,对于合并其他疾病无法显示或诊断[14]。本研究影像学资料显示,在消化内镜检查中可显示54例克罗恩病均在肠粘膜出出现膜充血、水肿,其中大多表现为纵行、口疮样或不规则溃疡,28例粘膜以卵石征呈现,且表现为肠腔狭窄40例,多发性炎性息肉14例。26例溃疡性结肠炎均表现为粘膜水肿、血管纹理模糊,其中22例出现粘膜糜烂和多发浅表性溃疡,10例表现为粘膜粗糙和颗粒样改变,5例出现多发炎性息肉。且在消化内镜检查中未见腹腔病变和肠壁增强和增厚情况。而在MSCT小肠造影检查中有68例显示肠腔狭窄,多节段病变42例,56例表现为肠壁异常强化,48例显示肠壁明显增厚,仅有10例表现为结肠带消失和8例出现腹腔脓肿或瘘管形成,未显示明显肠壁溃疡和卵石征。较消化内镜而言,MSCT小肠造影检查具有无创性,更具有简单和便捷的特点,另一方面,该检查还可对肠道进行多方位和多角度的成像分析,更有利于对肠道及其他合并疾病进行诊断[15]。
综上所述,MSCT小肠造影和消化内镜对诊断炎症性肠病均具有一定的临床价值,但MSCT小肠造影有利于观察肠壁增厚和异常强化以及肠外其他合并症,而消化内镜对于肠壁溃疡、息肉的诊断更好,故将MSCT小肠造影与消化内镜联合检查对炎症性肠疾病的诊断更具有临床价值。

