3.0T MRI在外伤性膝关节骨挫伤与关节软骨退行性损伤相关性的初步研究*
1.深圳市龙岗中心医院医学影像科 (广东 深圳 518116)
2.广州医科大学第二附属医院放 射科 (广东 广州 510260)
肖 平1 陈翠芬1 梁文彬1袁海涛1 谭理连2 史玉朋1
以往骨挫伤被认为是一种自限性的良性骨损伤,常被患者及临床医生所忽视。随着MRI在临床的逐步广泛应用, 骨挫伤作为骨损伤的一种新类型逐渐被临床医师重视。膝关节是人体最大、最复杂、活动最多的负重关节,其损伤在人们日常生活及运动员训练中十分常见。目前有关MRI对膝关节的骨挫伤诊断、评价其临床意义及对急性膝关节软骨损伤的研究见于较多文献报道[1-5],MRI对关节软骨损伤病变诊断的准确性与关节镜诊断结果之间具有良好的一致性。本研究采用3.0T MRI,对外伤性膝关节骨挫伤与关节软骨退行性损伤(非急性损伤)相关性的作一初步研究。
1 材料与方法
1.1 临床资料 搜集2016年1月-2017年5月膝部创伤患者38例。病例入选标准:①有明确的膝部外伤史;②伤后2周内膝关节X线平片或CT扫描未见骨折,无明显膝关节退行性变;MR诊断骨挫伤,无明显软骨损伤、韧带撕裂;③年龄18-45岁;大于45岁因可能伴发关节软骨退行性变而不纳入病例选择。排除条件:①既往有膝部手术史;②既往有膝部其他疾病史,如膝关节炎、结核、肿瘤、畸形及代谢性骨病等。符合以上条件者38例,骨挫伤41处。按骨挫伤有无累及关节面分两组;A组为骨挫伤累及关节面,20例,男13例,女7例,年龄19~43岁,平均年龄30.2岁;B组为骨挫伤未累及关节面,18例,男12例,女6例,年龄18~45岁,平均年龄32.1岁。所有入选病例均未做骨关节科或康复科系统治疗;间隔3~9个月复查膝关节MRI,追踪随访时间12~24个月。
1.2 仪器设备及扫描方法 采用西门子3.0T prisma超导磁共振成像系统,梯度场80mT/m,梯度切换率每秒200T/m。使用膝关节专用15通道线圈,行常规膝关节三维扫描。序列采用:(1)矢状位T1-TSE:TR623ms,TE11ms;(2)矢状位PD-TSE-FS:TR2600ms,TE8.6ms;(3)冠状位PD-TSE-FS:TR2900ms, TE43ms;层厚3mm。(4)横轴位:T1-VIBE-WE-ISO:TR 11.4ms, TE5.6ms,层厚0.8mm。
1.3 图像评价 骨挫伤MRI采用Vellet等[6]标准:Ⅰ型为网状,且远离关节软骨面;Ⅱ型斑片状,与软骨下骨板相连接;Ⅲ型线状,通常宽度小于2毫米;在T1加权像表现为低信号,T2加权像表现为高信号。
关节软骨损伤MRI诊断分级采用Recht标准:0级,正常关节软骨,软骨弥漫性均匀变薄但表面光滑,仍认为是正常关节软骨;Ⅰ级,软骨分层结构消失,软骨内出现局灶性低信号区,软骨表面光滑;Ⅱ级,软骨表面轮廓轻~中度不规则,软骨缺损深度未及全层厚度的50%;Ⅲ级,软骨表面轮廓重度不规则,软骨缺损深度达全层厚度的50%以上,但未完全剥脱;Ⅳ级,软骨全层缺损、剥脱,软骨下骨质暴露伴或不伴软骨下骨质信号改变。Ⅰ级~Ⅳ级被认为存在软骨损伤。
图像评价由两位高级职称医师协商完成。
1.4 统计分析 采用χ2检验。使用SPSS16.0统计软件包进行统计学处理、分析,统计学结果以P <0.05作为有统计学意义。
2 结 果
所有38例患者均随访MRI 2~3次,间隔复查时间3~9个月,追踪随访时间12~24个月。共41处骨挫伤,股骨远端25处,胫骨近端16处;按骨挫伤是否累及关节面分组,A组(骨挫伤累及关节面)骨挫伤20处,骨挫伤Ⅱ型19处,Ⅲ型1处,7处出现邻近关节软骨退行性损伤(35%),关节软骨损伤Ⅱ级5处,Ⅲ级2处(图1-5);B组(骨挫伤未累及关节面)骨挫伤21处,骨挫伤Ⅰ型18处,Ⅲ型3处,1处出现邻近关节软骨退行性损伤(4.8%),关节软骨损伤Ⅰ级1处(图6-7);两组差异有统计学意义(χ2=4.19,P<0.05)(表1),见图1-7。
3 讨 论
骨挫伤是指外伤后局部骨质结构脆性增加,而X线检查无骨折征象,包括隐匿性骨折在内。多项文献报道骨挫伤可能与骨性关节炎的发生有关[7-8],而关节软骨的损伤、退行性变是导致骨性关节炎的重要因素。
关节软骨是一种特殊形式的结缔组织,主要由软骨细胞和基质构成。关节软骨的代谢受力学和体液因素的双重调节,如在良好的保健情况下,关节软骨在关节内终身发挥作用,以保证人体的正常生理活动;但外伤时可引起软骨深部钙化层的断裂或钙化层与软骨下骨组织分离,这种形式的钙化层断裂与分离可能是关节软骨退行性损伤的机制之一[9];而X线平片或CT显示骨质未见明显异常。另外,外伤性骨挫伤引起的的疼痛可能导致关节负荷传导紊乱;正常关节负载时,软骨变形, 拱形纤维结构承受沿胶原纤维方向传导的压力,并分散到软骨下骨,卸载时,压力消失,纤维回复到原状,在这一过程中, 软骨细胞始终在纤维网格内受到保护。但当负荷传导紊乱时,软骨基质的拱形结构将遭到破坏,软骨细胞失去保护作用而受损[10];当关节软骨负载增加时,一方面使软骨组织内的水分从孔中溢出;另一方面关节内压力增加,影响滑液的分泌,使得软骨从关节液中获取营养减少,从而使软骨细胞在失水和缺乏营养环境中发生固缩、碎裂、坏死,致使软骨基质形成受限,更进一步加剧了软骨细胞的破坏,如此恶性循环,导致关节软骨发生损伤、破坏。

表1 MRI两组关节软骨退行性损伤阳性率比较

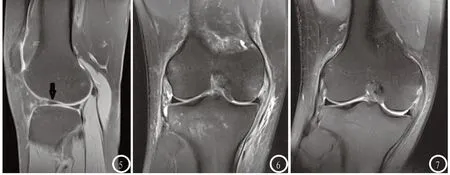
图1-7 女,35岁,右膝外伤2周。图1 X线平片未见骨折及关节退行性变;图2-3 PD-TSEFS序列,股骨外侧髁骨挫伤累及关节面,胫骨平台骨挫伤未累及关节面,关节软骨信号均未见异常;图4-5 随访(13个月后),骨挫伤区信号基本恢复正常,股骨外侧髁关节软骨局限性轮廓不规则,信号减低(黑箭头,Ⅲ级);胫骨平台关节软骨未见异常。图6-7 男,26岁,右膝外伤1周;图6,PD-TSEFS序列,股骨内外侧髁、胫骨平台骨挫伤未累及关节面,关节软骨信号均未见异常;图7 随访(20个月后),骨挫伤区信号基本恢复正常,关节软骨未见异常。
本研究采用西门子公司3.0T超导磁共振成像系统,与中低场MRI比较,3.0T MRI具有高图像信噪比和与之相伴的高分辨率的优势。本研究结果显示,骨挫伤累及关节面组出现关节软骨退行性损伤阳性率(35%)明显高于骨挫伤未累及关节面组(4.8%),有统计学意义(χ2=4.19,P<0.05),表明外伤性膝关节骨挫伤累及关节面更易导致关节软骨退行性损伤的发生。3.0T MRI可无创性明确骨挫伤累及关节面,为临床采取措施避免关节软骨退行性损伤提供重要依据,从而避免骨性关节炎的发生。

