立体定向仪指引下微创穿刺引流术治疗高血压脑出血的效果观察
谭泽梁 蔡成柱 陈 越 何芷怡 邓炎生
茂名市人民医院神经重症医学科,广东 茂名 525000
高血压脑出血发病急骤,经内科保守治疗难以取得满意效果,致残率与病死率一直居高不下[1-4]。然而,外科开颅血肿清除手术的创伤性相对较大,并发症多,加之适应证范围窄、患者耐受性差、预后差且治疗费用高,一直难以被此类疾病患者及其家属所接受[5-8]。近年来随微创理念的不断深入发展,微创及微侵袭治疗技术已在高血压脑出血疾病临床诊治中不断开始应用,并有成为主流疗法的趋势[9-13]。本研究主要探讨立体定向仪指引下微创穿刺引流术治疗高血压脑出血的临床效果。
1 资料与方法
1.1一般资料选取茂名市人民医院2017-01-2018-09收治的100例高血压脑出血患者为研究对象,依据采治疗方法不同分为立体定向仪指引下微创穿刺引流术治疗组(观察组)及经颞硬通道微创穿刺引流术治疗组(对照组),每组50例。纳入患者均符合临床对于高血压脑出血诊断的标准,同时经头颅CT检查确诊。观察组男28例,女22例,年龄43~82(60.7±9.3)岁,患者血肿量32~80(42.7±17.3) mL。对照组男27例,女23例,年龄42~81(60.8±9.6)岁,血肿量31~85(43.3±18.5) mL。2组基础资料对比差异无统计学意义(P>0.05),具有可比性。纳入患者均签署知情同意书,排除合并严重心、肺衰竭患者及有明显脑疝形成、脑中线结构偏移>2 cm患者,纳入患者于发病后的手术时机定为6~24 h行手术治疗。研究经院伦理学委员会批准。
1.2方法(1)观察组行立体定向仪指引下微创穿刺引流术。术前令患者行仰卧位或半坐卧位,选用深圳安科ASA-620型立体定向仪,装上头架的基环和坐标尺,并进行头颅CT检查,在南方PACS影像系统取血肿的最大平面为定位平面,取血肿中心为穿刺靶点,计算出靶点的坐标X、Y、Z,大部分患者选择同侧额叶作为穿刺点,眉弓连线上10 cm,头皮中线旁2.0~2.5 cm处作为穿剌入路点,避开额窦以及上矢状窦。术中进行常规消毒、铺巾,按照CT定位计算出的X、Y、Z等坐标数值在头基环上按循序安装好左、右耳环,弓形架等。局部麻醉,在穿刺点纵向切开约1 cm切口,并应用骨科电钻钻破颅骨,更换手钻扩大骨孔,确认穿破脑膜后,用立体定向仪自带的血肿穿刺钢针,在定向仪指引下缓慢穿进设定的坐标靶点。用20 mL注射器抽吸,负压不能过大[14-19]。如出血时间较早,血液凝固的情况下,可以应用仪器自带的血肿粉碎针进行抽吸。计算抽出的血肿量,以不超过脑血肿量的70%为宜,如果抽出的陈旧血含有白色脑组织,即停止抽吸[20-26]。当抽出新鲜血液说明脑内血肿腔存在活动性出血,此时应停止进行抽吸,应用0.05%浓度去甲肾上腺素+冷冻生理盐水进行反复冲洗,直至冲洗液呈清亮色。抽吸完毕,用12F硅胶脑室引流软管在定向仪的指引下穿入血肿腔的靶点,引流管置入后缝合头皮将其固定,外端连接三通阀以及一次性引流装置。对于未见活动性出血的患则每天经三通阀侧臂注入尿激酶溶液(2万~4万U尿激酶溶+3 mL生理盐水),于4 h后将三通阀打开引流,q8h,直到复查CT提示血肿完全清除。(2)对照组行经颞部硬通道微创穿刺引流术治疗,术前患者取仰卧位,且头偏向健侧[27-31]。根据头颅CT扫描结果于颞部选择血肿最大层面中心作穿剌靶点,同时测量穿剌入路点至血肿的远端距离,表示为穿刺的深度,通过美蓝标出穿剌点。术中进行常规消毒、铺巾,经局部浸润麻醉后选择YL-1一次性颅内血肿粉碎穿剌针垂直穿剌,通过10 mL注射器回抽暗红色陈旧不凝血且血中不含脑组织的状态,作为引流管最佳进入位置[32-40]。后续处理同观察组。
1.3观察指标观察各组治疗前后神经功能缺损程度及生活质量情况,对比血肿清除情况、疗效以及并发症情况。所有术后患者均随访3个月,神经功能缺损程度通过《脑卒中患者临床神经功能缺损评分标准》评定,NIHISS评分分值越高表示患者的神经功能缺损程度相对越严重。生活质量依据日常生活能力分级法(ADL)评定,分值越高表示患者的生活质量越好。血肿清除情况通过CT复查判断,血肿清除率分≤50%、51%~79%及≥80% 3个等级,治疗效果分别分为治愈、显效、进步、无变化、恶化以及死亡6个等级进行区分,治疗总有效率=(治愈+显效+进步)/总例数×100%[6]。
1.4统计学方法通过SPSS 16.0统计软件对数据进行处理,计量资料采用均数±标准差表示,组间对比行t检验;计数资料对比采取χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1治疗前后2组神经功能缺损状况以及ADL评分比较2组神经功能缺损评分在经治疗后的3个月均显著降低(P<0.05),ADL评分均显著升高(P<0.05);观察组神经功能缺损评分治疗后相比对照组显著更低,ADL评分治疗后相比对照组显著更高(P<0.05)。见表1。
2.22组临床治疗效比较观察组治疗总有效率显著高于对照组,差异有统计学意义(P<0.05)。见表2。
2.32组治疗后血肿清除情况比较观察组血肿清除率≤50%的患者占比较对照组更低,血肿清除率≥80%的患者占比较对照组更高(P<0.05),血肿清除率51%~79%的患者对比差异无统计学意义(P>0.05)。见表3。

表1 2组治疗前后神经功能缺损状况以及ADL评分对比
注:与治疗前比较,*P<0.05

表2 2组临床效果对比 [n(%)]
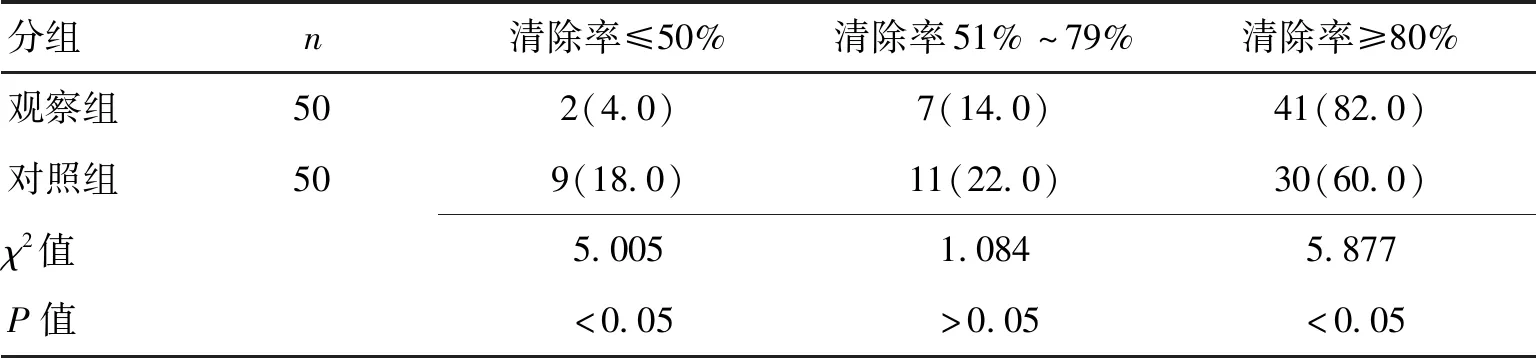
表3 2组治疗后血肿的清除情况对比 [n(%)]
2.42组随访期间并发症比较观察组术后随访1例发现再发出血,1例硬膜外血肿,并发症发生率4.0%;对照组术后随访7例发现再发出血,4例硬膜外血肿,并发症发生率22.0%。观察组并发症发生率显著低于对照组,差异有统计意义(P<0.05)。
3 讨论
高血压脑出血是一类最常见的脑血管病[41-44],对于高血压脑出血患者行安全、有效手术治疗方法对病死率与致残率方面具有积极意义[45-50]。临床确定高血压脑出血的手术方式时,应结合脑出血患者出血的具体部位、身体情况、出血量等相关因素进行考虑[51-54]。目前常用微创或微侵袭的手术方式主要包括内镜手术、小骨窗开颅显微手术、立体定向微创穿刺颅内血肿液化引流术以及硬通道微创颅内血肿穿刺清除液化引流术等[55-56],其中小骨窗开颅显微手术、内镜手术等需经全麻治疗,且术中需于颅骨上打开2~4 cm直径的骨瓣(骨窗),并在脑组织上打开造瘘通道,此类方法的创伤性仍相对较大,且手术耗时较长。立体定向仪指引下微创穿刺引流术治疗以及硬通道微创颅内血肿穿刺液化引流术的临床应用价值更高[13]。选择前额血肿纵轴入路,引流管与所有的侧孔及血肿接触面相对较广,术中通过抽吸可抽出其中部分液态血肿,能使颅内压有效降低,并减轻血肿对于周围的脑组织压迫情况,使血肿得以快速液化及充分引流[57-58]。且引流管材料选择优质硅胶,以带侧孔盲端作为前端,在进管过程中能使脑组织与神经纤维有效分离,对于脑的损伤较小。由于额叶前部在大脑中属于相对非重要的功能区,大血管的分布较少,经由额叶置管可有效避开外侧裂血管区,从而提高穿刺安全性。本研究显示,观察组ADL评分、血肿清除率以及总有效率较对照组更高,且在神经功能缺损评分以及并发症发生率上较对照组更低,提示立体定向仪指引下微创穿刺引流术治疗高血压脑出血的治愈率相对较高、疗效较好,术后并发症少。

