氯解磷定不同用药方案对急性重度有机磷中毒的疗效观察
赵 梦
北京市顺义区医院 北京市 101300
目前我国每年急性中毒事件正在不断上升,而急性农药中毒所占的比例最高,致死率较高,目前对其关注度较高。患者在中毒后会出现呼吸肌麻痹,导致患者快速陷入呼吸功能衰竭,因此呼吸衰竭时导致患者死亡的关键因素[1-2]。目前临床对于急性有机磷中毒的患者采用治疗手段,基本为控制患者呼吸肌麻痹,进行气管插管对患者辅助通气治疗,也是目前抢救的重要手段。随着目前口服有机磷农药自杀的情况越来越多,临床死亡率也不断提高,就如何提高成功率的问题成为临床研究重点。本文通过将氯解磷定的不同治疗方案,纳入研究,内容如下。
1 资料与方法
1.1 一般资料
抽调于我院2016年7月-2018年7月期间收治的60例有机磷中毒患者,根据氯解磷定用药方案差异分为两组均30例。纳入标准:①均经过确诊,为口服中毒者;②均在中毒后24h内就诊;③存在不同程度意识障碍与呼吸衰竭;④均知晓本文研究且愿意参加。排除标准:①入院后72h出现死亡的病例;②合并其他农药中毒;③临床资料不完善者。其中对照组:女性14例,男性16例,年龄为19-58岁之间,平均年龄为(36.54±4.54)岁;研究组:女性15例,男性15例,年龄为19-58岁之间,平均年龄为(36.55±4.34)岁。两组患者基线资料之间,无明显差异,P>0.05,可进行研究。
1.2 方法
所有患者在入院后均采用清水10000-20000ml洗胃,并给与足量个体化的阿托品,采用足量个体化的阿托品,并根据需要胃粘膜保护剂,实施补液、营养支持,必要时进行血流灌注。出现呼吸衰竭,进行气管插管,并使用呼吸机辅助通气。
对照组在入院时采用氯解磷定2.0g+5%葡萄糖注射液250ml中,静脉滴注,每8小时1次,持续使用到胆碱酯酶活性(CHE)达到1500U以上,改为2.0g/d,分为两次静脉滴入,持续使用3-4天。
研究组采用静脉滴注氯解磷定2.0g,然后使用微量泵0.25g/h持续泵入,3天后改为4.0g/d,分为两次静脉滴入,待CHE恢复至正常一半以上时,改为2.0g/d,分为两次静脉滴入,持续使用3-4天。
1.3 观察指标
观察两组患者氯解磷定总用量、阿托品总用量、住院时间;并记录不同治疗时间胆碱酯酶(CHE)情况[3]。
1.4 统计学处理
本文所有数据均使用SPSS19.0统计软件进行计算,其中X2用于检验计数资料,使用n(%)进行表达,t用于检验计量资料,采取均数±标准差表达,根据P的大小决定文章数据是否存在差异,其中P<0.05表示数据存在统计学差异。
2 结果
2.1 两组患者治疗情况
研究组氯解磷定总用量高与对照组,而研究组阿托品用量与住院时间均优于对照组,差异显著,P<0.05,见表1。
表1 :两组患者治疗情况[n=30,()]
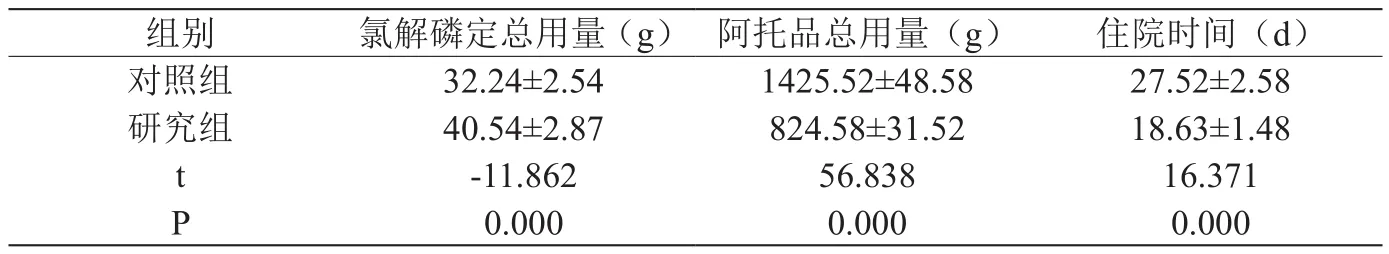
表1 :两组患者治疗情况[n=30,()]
组别 氯解磷定总用量(g) 阿托品总用量(g) 住院时间(d)对照组 32.24±2.54 1425.52±48.58 27.52±2.58研究组 40.54±2.87 824.58±31.52 18.63±1.48 t-11.862 56.838 16.371 P 0.000 0.000 0.000
2.2 治疗前后两组患者CHE水平
治疗前两组患者CHE水平无明显差异,P>0.05,治疗后研究组均高于对照组,差异显著,P<0.05,见表2。

表2 :治疗前后两组患者CHE水平(kU/L)
3 讨论
有机磷农药是有机磷化合物,可以通过患者的皮肤,呼吸道和消化道侵入人体。导致体内乙酰胆碱大量积聚,胆碱能神经首先受到刺激然后被抑制,导致中枢神经系统症状,严重者甚至会出现昏迷呼吸衰竭的情况[4]。患者在急性重度后2h是抢救的黄金时间,除了基础的洗胃治疗,更需要使用足够的复能剂,使得胆碱酯酶恢复。在临床应用中,使用氯解磷定普遍剂量较小,失去使用最佳时间,难以达到最佳疗效。
有机磷农药会抑制患者的酯酶系统,其原理主要在于亲电子的磷与胆碱酯酶结合,抑制了胆碱酯酶的活性,产生了一定的毒性。目前患者中毒途径大多为皮肤吸收或口服中毒,多数中毒的患者由于中毒剂量较小,救治及时,症状与体征较轻,临床救治成功率较高。本文通过将氯解磷定纳入其中,结果显示治疗前两组患者CHE水平无明显差异,P>0.05,治疗后研究组均高于对照组,研究组氯解磷定总用量高与对照组,而研究组阿托品用量与住院时间均优于对照组。由于有机磷农药为脂溶性,在脂肪中的浓度较高,当患者在中毒后,机体的脂肪会储存大量的有机磷,导致其不断释放入血液。而持续微量泵入氯解磷定,能够有效维持稳定的血液药物浓度,达到最佳效果[5]。在解毒机制上,对于胆碱酯酶进行活化,使得其完成脱磷酸,并对中枢及其周围的胆碱进行一定的抑制,不易通过血脑屏障进入中枢系统,半衰期短,只有在大剂量使用时,才会进入患者的中枢神经。
综上所述,对于有机磷中毒患者可采取持续微量泵入氯解磷定,有利于缩短患者住院时间,控制患者阿托品总用,值得应用。

