严重性血友病性骨关节病1例报道与文献回顾
赵月生,黄军刚,丁轩玺,王建民
(兰州大学第一临床医学院,甘肃 兰州 730000)
1 临床资料
患者,男性,40岁,60 kg,13岁时确诊为A型血友病。因“反复多发关节肿痛27年加重伴行走困难4年”入院。患者于13岁时无明显诱因出现双膝关节肿痛,就诊于当地医院行相关检查后诊断为“A型血友病”,给予补充凝血Ⅷ因子制剂,症状明显好转。此后全身多处关节反复出现肿痛,以双膝关节为主,每次均给予补充凝血Ⅷ因子制剂。4年前患者出现双膝关节活动障碍,后患者无法站立及行走,于2018年4月来我院就诊收住。专科查体:双侧膝关节明显肿胀伴内翻畸形,双膝关节压痛叩痛阳性,双膝关节活动度20°~110°。双膝关节内外翻应力实验阳性,双下肢等长等粗。双侧膝关节美国特种外科医院(the hospital special surgery,HSS)评分31分。入院诊断:A型血友病,血友病性关节病。辅助检查:活化部分凝血活酶时间(activated partial thromboplastin time,APTT)76 s,凝血Ⅷ因子活性0.1%,APTT纠正实验阴性。血友病患者膝关节往往存在大量骨质缺损,股骨端及胫骨端的囊性变较多,术前X线片往往难以发现这些囊性变,所以血友病患者在行膝关节置换前建议常规行膝关节CT扫描及MRI检测,但有部分患者屈曲畸形严重,无法完成相应检查,此时需要术前做好充分准备,包括术中可能出现的骨缺损及较大的囊性变,准备各种型号的假体及髓内、髓外定位装置,避免术中股骨髓腔较细或股骨畸形无法插入髓内定位装置。术中常规备用钢板,以防术中发生骨折。由于患者骨质缺损较多,胫骨端截骨时,往往位于腓骨头下,此时需注意避免损伤腓总神经。
诊疗经过:手术当日7时输注人凝血Ⅷ因子3 000 U,8时急查APTT 30 s,凝血Ⅷ因子活性100%,9时在止血带下行左侧全膝关节置换术。术后放置引流袋,24 h共引流出血性液体约50 mL,24 h后给予拔除引流管。术后1~3 d给予补充凝血因子将凝血Ⅷ因子活性维持在80%以上:4~7 d将凝血因子活性维持在50%以上;7~14 d将凝血因子活性维持在30%以上,并给予持续被动活动机功能锻炼。2周后行右侧全膝关节置换术,凝血因子替代疗法及康复锻炼同左侧,2周后拆线出院,双侧膝关节活动度为0°~90°,HSS评分60分。术后5个月复查:双侧膝关节无明显肿胀,切口无红肿,无内外翻畸形,双膝关节周围无压痛及叩痛,双膝关节活动度0°~110°。双膝关节内外翻应力试验阴性,双下肢等长等粗。HSS评分70分。血友病患者膝关节置换有着较高的并发症,尤其是术后关节出血及抗体的产生,是血友病较特殊的并发症,所以术前、术中、术后都应积极准备。血友病患者中膝关节僵硬或强直的患者较多,术中暴露困难,此时大多需要行股四头肌V-Y成形术,术中可以保护髌韧带、股四头肌腱,还能增加膝关节术野的暴露,术后可以增加患者膝关节屈曲角度,股四头肌V-Y成形术对于僵硬或强直的血友病患者而言是一种有效的治疗方式。手术前后影像学资料见图1~5。
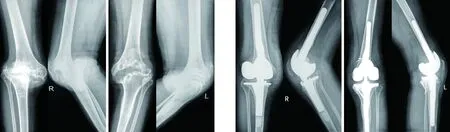
图1 术前双膝X线片示大量骨质破坏及缺损、关节半脱位 图2 术后双膝X线片示假体位置良好,无松动、脱位

图3 术前及术后双下肢全长X线片对比

图4 术后5个月X线片示假体位置良好,无松动、骨折、脱位

图5 术后5个月外观照示切口愈合良好,双膝关节无红肿
2 讨 论
血友病是一种性联染色体遗传病,在男性人群中血友病A的发病率约为1/5 000,血友病B的发病率约为1/25 000,主要表现为多发关节出血、变形,其中以膝、踝、髋、肘关节为主,并逐渐出现关节破坏及畸形[1]。血友病患者常常伴有不同程度骨质疏松,重度血友病患者中约70%出现血友病性关节炎,依据血友病患者年龄及关节破坏严重程度不同其治疗方法也不相同[2]。目前治疗血友病性关节炎的主要方法有以下几种:
2.1 关节腔穿刺注射术 反复多次关节腔出血,导致关节腔内压力增大,含铁血黄素沉积从而破坏软骨,并刺激炎性滑膜增生,最终出现关节骨质破坏及畸形[3]。当关节腔内出血时在补充凝血因子的同时行关节腔穿刺术,抽出关节内积血。一方面可以减轻关节腔压力,一方面可减少血液及含铁血黄素对关节软骨及滑膜的影响,从而降低或延缓关节破坏。该治疗方法简单易行对不同年龄段的急性关节出血均可采取该方法。同时可在关节腔穿刺术后行关节腔内药物注射,如激素、玻尿酸等均可缓解关节疼痛提高患者生活质量[4-5]。
2.2 滑膜切除术 滑膜切除术中包括切开滑膜切除术、关节镜下滑膜切除术、化学药物滑膜切除术、放射性核素滑膜切除术。目前由于切开滑膜切除术对术后关节活动度影响较大,基本已不采用[6]。关节镜下滑膜切除术因创伤小、出血少、恢复快、疗效确切被广泛应用于临床[7]。但由于血友病患者关节活动度较差往往造成关节镜操作困难,无法彻底切除关节增生滑膜,从而影响了术后疗效,而且关节镜下滑膜切除术并不能防止血友病关节病的进展,但能明显改善关节活动度[8-9]。化学药物滑膜切除术具有操作简易、易于在基础开展、费用低等优点,但往往需要多次注射,并易出现术后疼痛[10]。化学药物存在破坏软骨的风险,从而限制了其推广使用。放射性同位素胶体滑膜切除术的优点有创伤性小、并发症少,围手术期对凝血因子的需要量较小,多数患者通过一次治疗即能减轻疼痛并明显减低关节出血的频率和严重程度。
2.3 关节置换术 在重型血友病性关节病患者中,往往存在严重关节畸形、关节不稳定及脱位等现象[11],此时严重影响了血友病患者的生活质量。关节置换能够改善关节反复出血、疼痛、骨质破坏等情况并部分改善关节功能[12]。有学者提出在关节严重破坏前即应行关节置换术以挽救膝关节[13],但应严格掌握关节置换的手术指证及禁忌证,应明确关节活动受限并非关节置换的手术指证。
2.4 关节融合术 关节融合术往往应用于踝关节及距下关节以减轻出血及疼痛[14],或应用于关节严重破坏无法行关节置换的患者,因其限制了关节活动度应严格选择其适应证。
2.5 关节周围截骨术 随着3D打印技术的推广,目前针对年轻患者提出了保膝治疗的观点,Wallny等[15]证实关节周围截骨并不能显著改善关节活动度,但可为年轻患者带来益处,可避免或延缓关节置换术。
2.6 联合中药治疗 中药被证实在缓解关节出血及疼痛方面有着独特的优势[16-17]。因血友病关节炎与类风湿性关节炎存在相似之处,是否可将雷公藤等治疗类风湿性关节炎的中药应用于血友病性关节炎中还需进一步实验研究及临床证实[18]。
2.7 早期预防 早期预防治疗可显著降低血友病关节病的发病率,提高患者生存质量。由于我国目前对血友病认识及宣传不足,我国血友病患者基本均为按需治疗,患者大多存在较多或更为严重的关节病,给治疗带来了困难,严重降低了患者的生活质量[19-20]。
目前因凝血因子浓缩制剂的问世,关节置换治疗严重血友病性骨关节病成为可能,但是血友病关节病关节置换绝不同于骨性关节炎的关节置换。血友病患者往往存在严重的骨质疏松、骨质破坏、骨皮质菲薄以及更差的软组织平衡。血友病性关节炎中膝关节的前后交叉韧带及内外侧副韧带均有不同程度的破坏,术中往往出现严重的骨质缺损,也更容易出现截骨及安装假体时的皮质劈裂,术后的功能锻炼也困难重重。这就要求术者、患者及相关科室医护人员的共同努力,但关节置换仍不失为治疗重度血友病性关节病的有效方法。

