盆腔腹膜间皮瘤MR表现1例
王怡
中国人民解放军陆军第七十四集团军医院医学影像科,广东广州 510318;
1 病例简介
女,51岁,主诉:月经期紊乱2个月余,腹胀20余天。实验室检查:静脉血CA199 395.1 U/mL,CA125 311.8 U/ml;腹水CA199 6948.1 U/mL,CA125 2428 U/ml,均异常增高。MRI表现(图1):子宫前方、膀胱上方可见巨大囊实性异常信号影:T1WI呈低及等信号,T2WI呈高信号,DWI示病灶信号随b值(b=50 s/mm2、700 s/mm2)升高而减低,边界清,增强扫描壁及边缘呈棉花团状强化,病灶大小约14.0 cm ×7.6 cm×13.3 cm,膀胱及子宫受压改变,其后壁可见结节状短T1短T2信号影,增强扫描未见强化,边缘光滑。影像诊断:膀胱左上方、子宫前方占位,考虑为卵巢恶性肿瘤,合并壁结节出血。于CT下行左侧卵巢占位性病变穿刺活检术。病理镜下可见实性片状乳头状上皮及微腺瘤样结构,考虑为恶性间皮瘤。免疫组化:细胞角蛋白(+),波形蛋白(+),钙视网膜蛋白(+),胎盘碱性磷酸酶(+),癌胚抗原(-),HCG(-),CA125(-),CK19(+),Ki-67(++),P53(+),TOPI(+++),EGFR(弱+)。最终诊断:腹膜恶性间皮瘤。
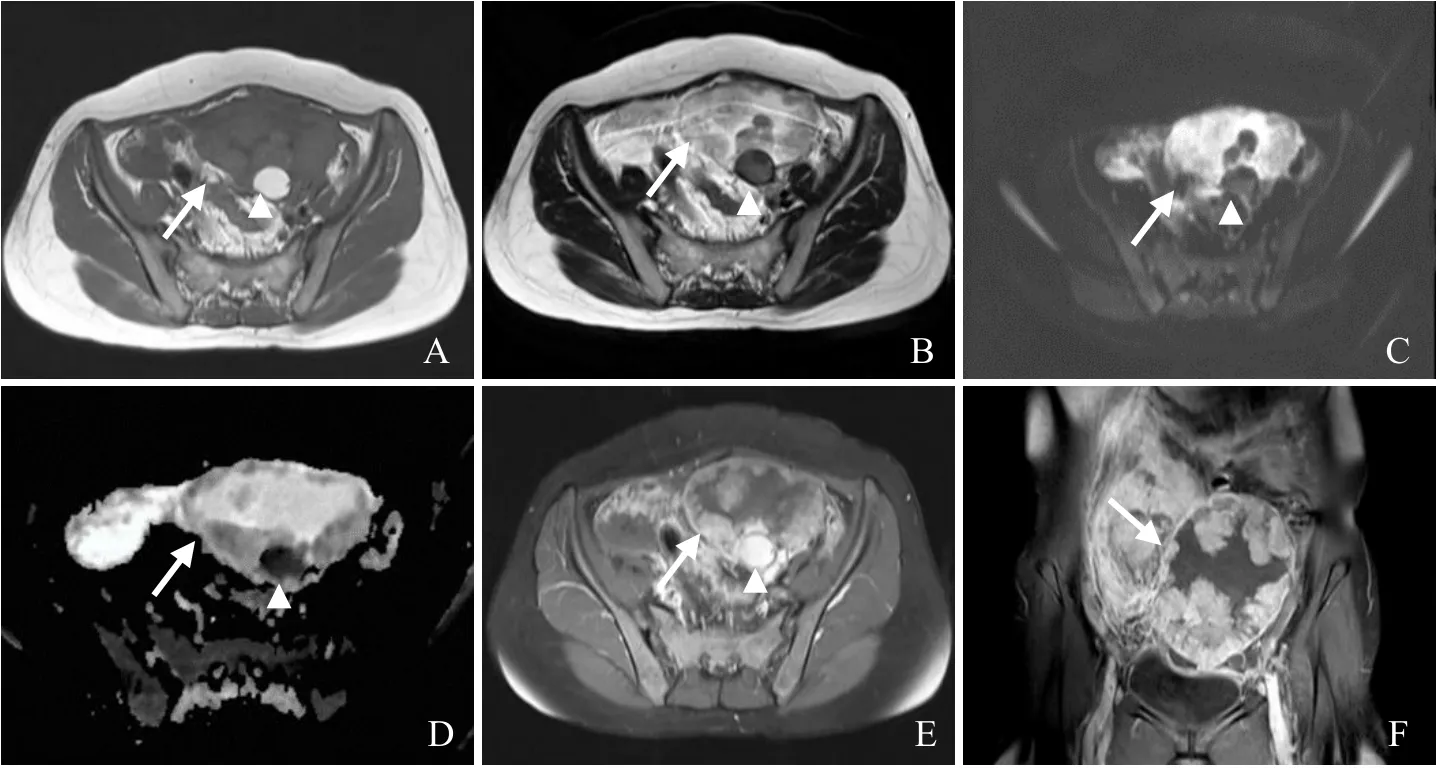
图1 女,51岁,腹膜恶性间皮瘤。横轴位T1WI示盆腔内巨大囊实性占位(箭),呈低信号,壁结节(箭头)呈高信号(A);横轴位T2WI示肿块呈不均匀高信号(箭),壁结节(箭头)呈低信号(B);DWI图示肿块扩散受限(箭),后壁可见结节(箭头,C);ADC图示肿块扩散受限(箭),后壁可见结节(箭头,D);横轴位增强扫描示病灶壁及边缘呈棉花团状强化(箭),壁结节强化不明显(箭头,E);冠状位增强扫描示病灶壁及边缘呈棉花团状强化(箭,F)
2 讨论
腹膜恶性间皮瘤是起源于腹膜浆膜的间皮和间皮下层细胞的腹膜原发恶性肿瘤,其发病率约为1/100万~2/100万,是临床罕见肿瘤[1]。本病的主要病因是患者接触石棉,但非石棉致病因素也有报道[2]。本病发病隐匿,具有高度侵袭性,预后差;临床表现无特异性,亦无特异辅助检查,诊断较为困难,误诊多见,尤其女性盆腔内被覆输卵管、子宫体、子宫颈的浆膜也是腹膜,故盆腔腹膜间皮瘤极易被误诊为卵巢癌。单纯依靠影像表现诊断腹膜间皮瘤非常困难,需结合临床病史、实验室检查及病理诊断结果。本例患者无石棉接触史,但血清和腹水中的透明质酸和CA125升高,与文献报道一致[3],有助于诊断腹膜恶性间皮瘤。
盆腔恶性腹膜间皮瘤的MRI表现有一定的特征性:①盆腔孤立性囊实性肿块,囊壁厚薄不均并见壁结节;②增强扫描后肿瘤实质部分、囊性部分的囊壁及壁结节不均匀显著强化;③肿瘤可侵犯邻近器官,但无淋巴结及远处转移[4]。本例表现为囊实性占位,合并壁结节,其边缘棉花团状强化改变具有一定的特征性,是否可作为典型改变尚需更多病例支持。
本病需与以下疾病鉴别:①卵巢囊腺癌:囊实性占位,囊壁厚薄不均,多房分隔。增强扫描后实性成分不均匀中度强化,囊性成分均不强化,常伴腹水、腹膜及大网膜转移,与腹膜间皮瘤鉴别困难。②淋巴瘤:侵犯网膜、肠系膜,表现为饼状、结节状软组织肿块,常包绕腹腔干、肠系膜血管呈“三明治”样外观。淋巴瘤是一种全身性疾病,常合并其他部位淋巴结肿大。③恶性肿瘤腹膜转移:常引起继发恶性腹腔积液及网膜增厚,但本病多有原发恶性肿瘤,其CEA等肿瘤指标升高明显,而腹膜间皮瘤CEA等肿瘤指标多不高,但腹水透明质酸多升高。④神经源性肿瘤:多为囊实性肿块,增强扫描呈轻中度不均匀强化,可见椎间孔或骶孔扩大,邻近骨质可见受压及硬化改变。⑤胃肠间质瘤:临床上常有腹痛、便血等症状,肿块多呈类圆形,可向腔内外生长,较大肿块常合并囊变坏死,增强扫描多呈不均匀边缘强化,延时扫描呈延迟强化。此外,病变还需与卵巢外的颗粒细胞瘤、畸胎瘤等少见肿瘤鉴别。
总之,尽管腹膜间皮瘤的临床表现隐匿,恶性程度高,但MRI有助于明确病灶的部位、大小、侵犯范围及转移情况,为临床诊断及治疗提供客观依据。

