高危胸腺瘤与胸腺癌的CT征象鉴别
廖俊杰,李胜开,蓝博文,代海洋
惠州市中心人民医院放射科,广东惠州 516001;
胸腺上皮肿瘤是前纵隔常见的肿瘤,WHO组织学分型可反映其临床特征及预后,并对临床治疗具有重要指导意义[1-2]。既往研究认为影像学检查可对胸腺上皮肿瘤的良恶性或侵袭性进行一定的评估,但判断其组织学分型仍存在一定的困难。因此,Jeong等[3]在WHO分类的基础上,将胸腺上皮肿瘤分为低危胸腺瘤(A、AB和B1型)、高危胸腺瘤(B2、B3型)和胸腺癌,这一方法得到广泛认可和应用。低危胸腺瘤具有良性肿瘤的影像学特征,而高危胸腺瘤和胸腺的影像学特征有较多重叠,两者的鉴别存在一定的困难[4]。本研究回顾性分析137例经手术 或穿刺病理证实的高危胸腺瘤和胸腺癌的CT特点, 并通过构建Logistic回归模型探讨两者的鉴别要点, 以提高对高危胸腺瘤和胸腺癌影像学特点的认识及 诊断能力。
1 资料与方法
1.1 研究对象 回顾性分析2009年7月—2018年3月惠州市中心人民医院经手术或穿刺活检病理证实为高危胸腺瘤和胸腺癌的137例患者,其中男84例,女53例;年龄15~78岁,平均(53.8±12.6)岁;临床症状:胸痛49例,气促28例,咳嗽32例,重症肌无力症状7例,体重下降6例,15例无明显症状或在常规体检中发现。
1.2 仪器与方法 所有患者均行胸部CT平扫和增强扫描,其中32例患者同时进行颅脑和全腹部CT平扫和增强扫描。采用GE LightSpeed 64排螺旋CT或Philips Ingenuity 64排CT,扫描方式为容积数据采集。增强扫描时利用高压注射器经肘静脉团注非离子型碘对比剂优维显或碘比乐80~100 ml,流速3.0~3.5 ml/s,分别于注射对比剂后30 s和90 s进行动脉期和静脉期扫描。扫描结束后数据传输至后处理工作站,根据需要进行冠状位、矢状位等多平面重组,常规重建层厚和层间隔为5 mm。
1.3 图像分析 所有CT图像由2位副主任医师以上级别的影像诊断医师独立阅片,意见不一致时共同协商达成共识。分析高危胸腺瘤和胸腺癌的CT特点:①肿瘤本身特点,包括肿瘤的部位、形态、大小、钙化、强化方式、坏死或囊变等;②邻近结构情况,包括是否伴有淋巴结肿大、纵隔侵犯、血管侵犯等;③其他伴随情况,包括是否伴有胸腔积液、心包积液、胸膜转移、肺转移和胸外远处器官转移等。
1.4 统计学方法 使用SPSS 17.0软件,患者年龄和肿瘤大小比较采用成组资料t检验,其他各CT征象比较采用χ2检验,P<0.05表示差异有统计学意义。χ2检验中有统计学意义的征象进一步纳入Logistic回归分析,并利用受试者工作特征(ROC)曲线对构建的回归模型进行效能评价。
2 结果
2.1 基本临床特征 137例胸腺上皮肿瘤中,高危胸腺瘤45例,包括B2型20例、B3型15例、B2/B3混合型10例;胸腺癌92例,包括鳞状细胞癌64例、腺癌22例、肉瘤样癌3例、未分化癌2例和黏液表皮样癌1例。胸腺癌患者平均年龄(56.1±12.3)岁,大于高危胸腺瘤患者的(49.1±13.6)岁,差异有统计学意义(t=3.023,P=0.003)。高危胸腺瘤的瘤体最大径为(7.72±3.94)cm,胸腺癌的瘤体最大径为 (7.51±2.81)cm,两者差异无统计学意义(t=0.353, P=0.725)。
2.2 CT征象分析 高危胸腺瘤和胸腺癌在肿瘤形态、强化方式、坏死或囊变、纵隔侵犯、血管侵犯、淋巴结肿大、心包积液及胸外远处器官转移等征象之间差异均有统计学意义(P<0.01)。胸腺癌患者出现不规则形态、不均匀强化、出现坏死或囊变、淋巴结肿大、心包积液和胸外器官转移的发生率高于高危胸腺瘤患者(P<0.05);而在肿瘤部位、是否出现钙化、胸膜转移、肺转移和胸腔积液等征象之间差异无统计学意义(P>0.05),见表1及图1、2。Logistic回归分析显示,淋巴结肿大、血管侵犯和心包积液为鉴别高危胸腺瘤和胸腺癌的独立因素,见表2。ROC分析显示该模型的曲线下面积为0.919(95% CI 0.826~0.975),见图3。
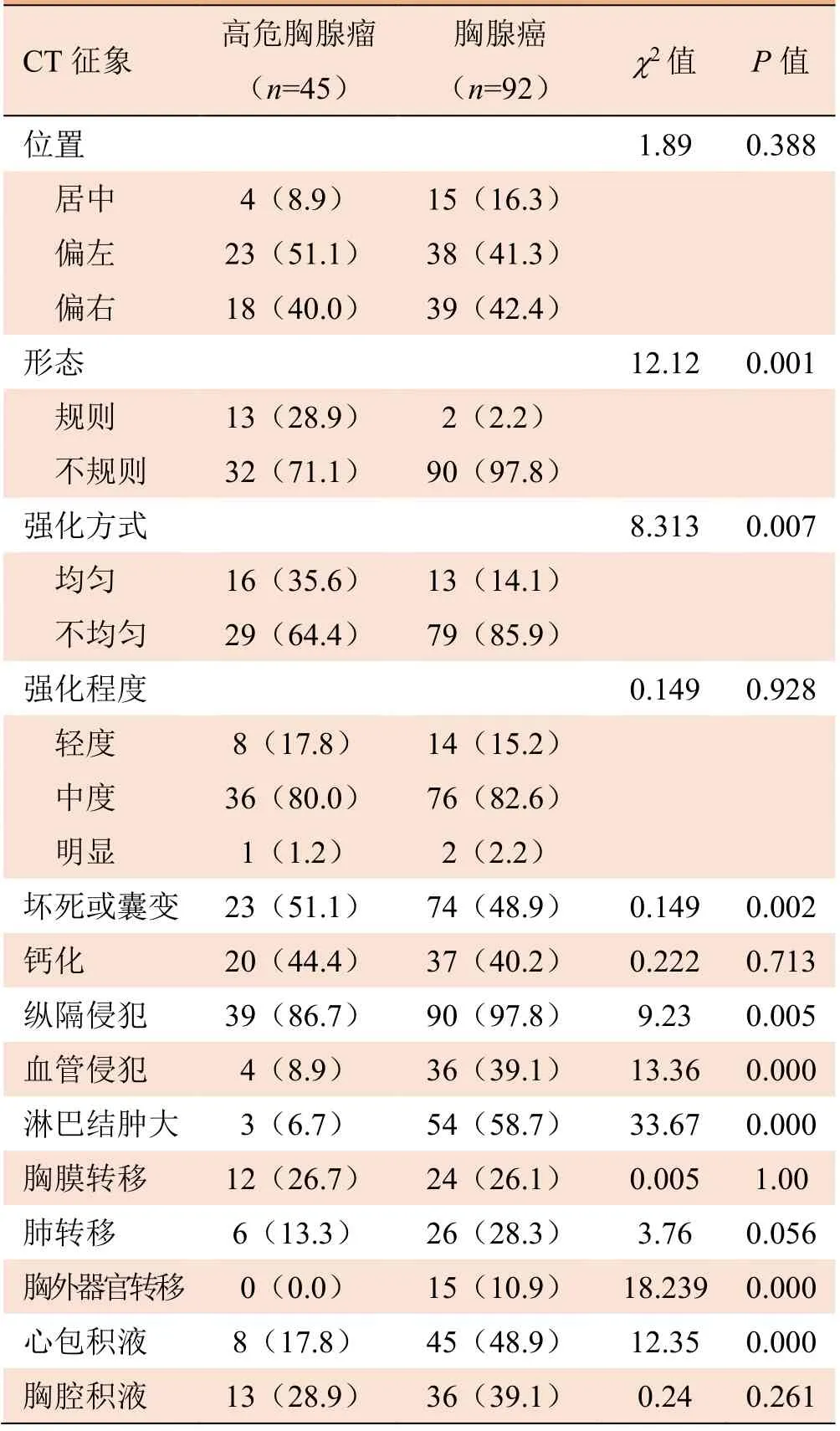
表1 高危胸腺瘤和胸腺癌的CT征象分析[n(%)]
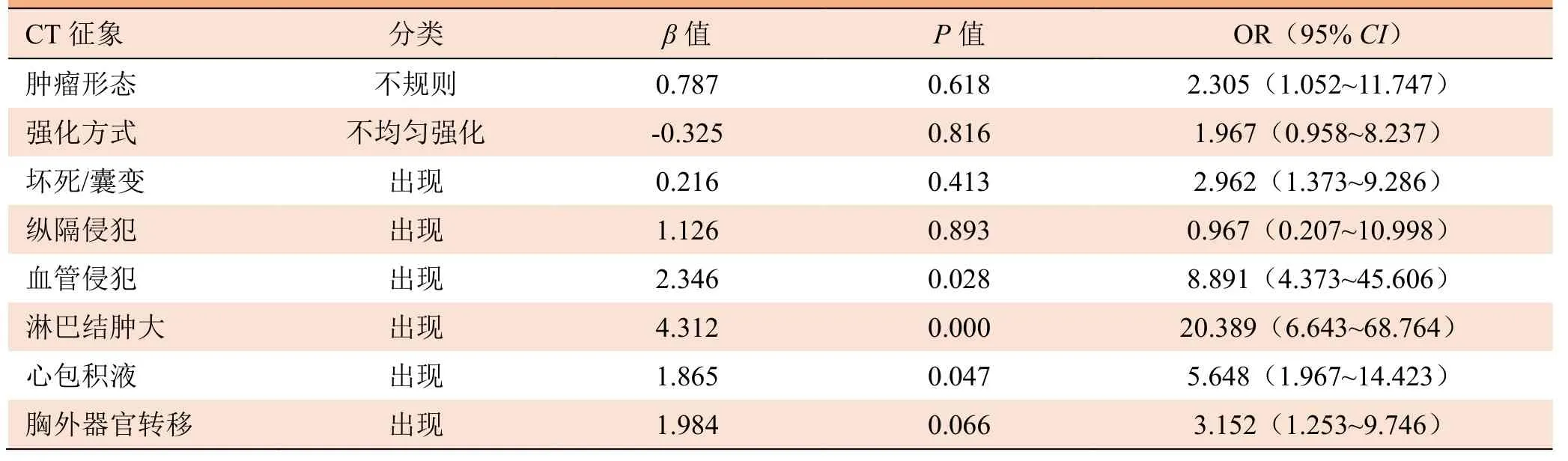
表2 高危胸腺瘤和胸腺癌CT征象二元Logistic分析
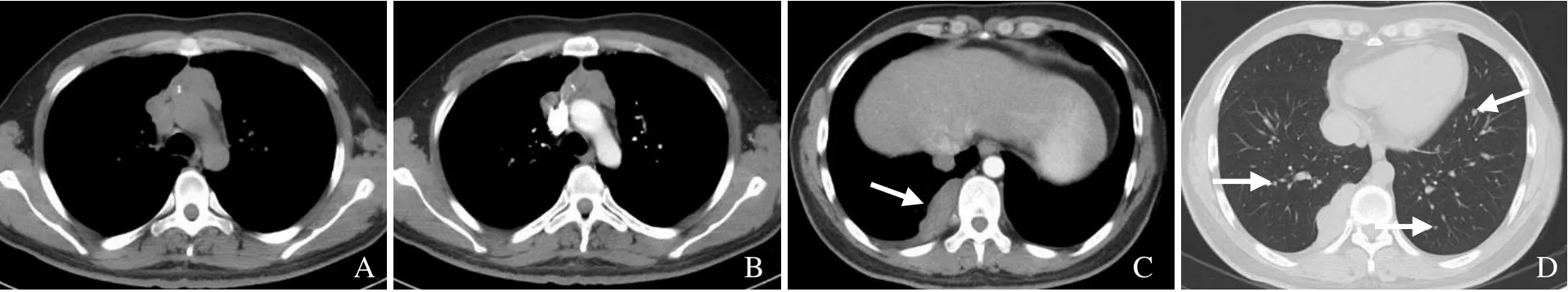
图1 男,32岁,B3型胸腺瘤。横断位CT平扫示前纵隔不规则软组织肿块伴斑点状钙化(A);增强扫描动脉期呈中度均匀强化(B);右侧胸膜肿块证实为胸膜转移瘤(箭,C);双肺多发小结节证实为肺转移瘤(D)
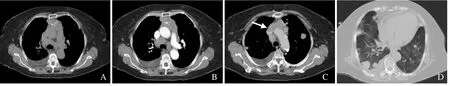
图2 男,60岁,胸腺低分化鳞癌。横断位CT平扫示前纵隔不规则软组织肿块伴弧形钙化(A);增强扫描动脉期肿块呈中度不均匀强化,纵隔见肿大淋巴结(B);增强扫描静脉期示左侧头臂静脉内见充盈缺损(箭,C);双肺多发结节证实为肺转移瘤(D)
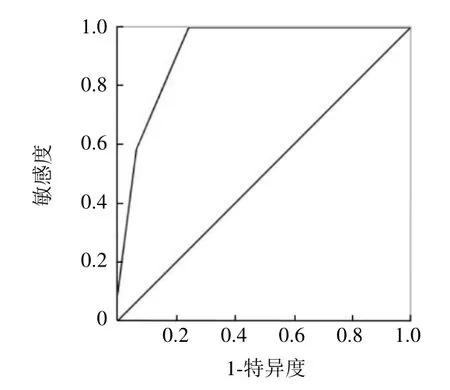
图3 Logistic模型诊断胸腺癌的ROC曲线。AUC=0.919,表明构建的Logistic回归模型具有较高的可靠性
3 讨论
高危胸腺瘤和胸腺癌的影像学特征存在较多重叠,对两者的鉴别是影像诊断的难点[5-6]。增强CT可直观反映肿瘤的形态及内部特征,评估肿瘤对周围的侵犯以及转移情况等,对患者的分期和治疗方案的制订有重要指导意义[7]。本研究结果表明,相对于高危胸腺瘤,胸腺癌更容易表现为形态不规则,出现不均匀强化、坏死或囊变和对纵隔结构的侵犯,且对纵隔血管的侵犯以及出现纵隔淋巴结肿大、心包积液和胸腔外器官转移也较高危胸腺瘤更为常见。而胸腺癌和高危胸腺瘤在肿瘤大小、部位、强化程度、出现钙化和胸腔积液等征象间差异无统计学意义,提示上述征象对两者的鉴别价值有限。Logistic回归分析显示淋巴结肿大、血管侵犯和心包积液是鉴别的独立预测因子,胸腺肿瘤伴有纵隔淋巴结肿大、血管侵犯和心包积液高度提示为胸腺癌。ROC曲线分析显示该模型的曲线下面积为0.919,表明该模型具有较高的可靠性。
胸腺癌与高危胸腺瘤的鉴别征象一直存在较多争议。Sadohara等[8]研究认为大血管侵犯常见于胸腺癌。Jeong等[3]和Shinya等[9]研究认为纵隔脂肪侵犯是胸腺癌的提示征象;而纵隔大血管侵犯仅见于胸腺癌。Jung等[10]研究认为淋巴结肿大仅见于胸腺癌。陆杨等[11]研究认为淋巴结肿大是胸腺癌较为特异的征象。本组病例中,36例(39.1%)胸腺癌和4例(8.9%)高危胸腺瘤出现纵隔大血管侵犯,表现为肿瘤包绕大血管导致血管周围间隙消失以及血管腔变窄或出现腔内充盈缺损。本研究结果表明,血管侵犯并非胸腺癌的特有征象,与Sadohara等[8]和陆杨等[11]的研究结论一致。既往研究报道,胸腺癌出现淋巴结肿大的几率为40%~44%[10,12]。本组病例中,54例(58.7%)胸腺癌出现纵隔淋巴结肿大,显著高于高危胸腺瘤(6.7%),表明淋巴结肿大对胸腺癌的诊断具有重要提示作用。本组发现的淋巴结肿大高于既往研究报道,但与Sadohara等[8]报道的结果一致。既往研究报道胸腺上皮肿瘤合并心包积液的发生率为20%~30%[3,12]。本组病例中胸腺癌发生心包积液的几率明显高于高危胸腺瘤(48.9%比17.8%),是诊断胸腺癌的重要提示征象。另外,国内外文献对胸腺上皮肿瘤出现远处器官转移的报道不多,可能与多关注肿瘤的主体征象有关。本组病例中,远处器官转移包括脑、肝脏、肾上腺和骨转移等仅见于胸腺癌,与既往研究结果一致[13]。肿瘤形态、强化模式、坏死或囊变等其他CT征象在高危胸腺瘤和胸腺癌之间差异有统计学意义,对两者的鉴别有提示作用。同时,本研究进一步通过Logistic回归分析发现,仅淋巴结肿大、血管侵犯和心包积液是鉴别的独立预测因子。
既往研究认为胸腺癌的瘤体大于高危胸腺瘤[6];但也有研究认为两者差异无统计学意义[8]。有研究认为钙化可能对胸腺肿瘤的定性具有提示作用[14-15]。本组病例中,高危胸腺瘤和胸腺癌在肿瘤大小、部位、钙化、强化程度和伴发胸腔积液等征象之间差异均无统计学意义,提示上述征象在两者的鉴别诊断中价值有限。此外,本研究发现肺转移和胸膜转移在胸腺癌和高危胸腺瘤中均可发生,且差异无统计学意义。因此不能认为出现肺转移或胸膜转移即考虑诊断为胸腺癌,而应结合其他征象进行综合分析。

