经鼻高流量吸氧对ICU呼吸衰竭患者血气指标及APACHEⅡ评分影响研究
王 诚, 徐非凡, 曹 昊, 吕学斌
安徽省池州市人民医院重症医学科,安徽池州247000
氧吸入疗法是呼吸衰竭的首选治疗方式,ICU内呼吸衰竭患者拔除气管插管后易再次出现肺通气功能障碍,可导致血氧饱和度和血氧分压降低,严重时需再次插管帮助进行气体交换[1]。面罩低流量吸氧法是临床常采用的氧疗方法,但治疗效果有限。经鼻高流量吸氧疗法近年来广泛应用于新生儿呼吸窘迫、慢性阻塞性肺病中,可充分供氧,保证患者气道湿化,明显改善患者的呼吸功能[2-3]。目前,经鼻高流量吸氧在呼吸衰竭中应用较多,但其作为ICU呼吸衰竭患者拔管后初始支持策略对患者病情进展及血气指标的影响尚未达成一致意见[4-5]。故本研究对60例ICU内机械通气拔管后出现呼吸衰竭患者分组采用不同方式治疗,旨在探究经鼻高流量吸氧对ICU呼吸衰竭患者相关指标与慢性健康评分量表(Acute Physiology and Chronic Health EvaluationⅡ,APACHEⅡ)评分的影响。 现报道如下。
1 资料与方法
1.1 一般资料 选择安徽省池州市人民医院重症医学科收治的ICU内行机械通气并拔管的60例呼吸衰竭患者为研究对象,分为低氧组、观察组,每组各30例。低氧组患者年龄51~85岁,平均年龄(70.34±5.87)岁;男性17例,女性13例;入 ICU诊断:脓毒血症7例,肺炎4例,心脑血管疾病14例,消化道出血5例。观察组患者年龄54~86岁,平均年龄(71.23±5.35)岁;男性19例,女性11例;入ICU诊断:脓毒血症8例,肺炎3例,心脑血管疾病15例,消化道出血4例。两组性别、年龄等一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经医院伦理委员会批准,患者均签署知情同意书。
1.2 纳入与排除标准 纳入标准:符合呼吸衰竭诊断要求;临床资料完整;未合并心肌缺血动态变化,血流动力学较稳定[6]。排除标准:自主呼吸能力完全丧失,未通过自主呼吸试验;严重感染性疾病患者[7];气道堵塞或痉挛;昏迷、意识不清或精神障碍,无法交流并完成问卷调查者;大咯血和活动性上消化道出血者[8]。
1.3 治疗方法 观察组患者通过AirvO 2呼吸湿化治疗仪(新西兰 Fisher&Paykel公司)进行经鼻高流量吸氧治疗,气体温度设置为37℃,相对湿度设置为50%,氧气流量控制为35~60 L/min,吸氧浓度控制为21%~100%。低氧组患者给予面罩低流量氧疗治疗。治疗前及通气治疗48 h使用ABL90 FLEX血气分析仪(丹麦雷度公司)检测两组患者的血氧饱和度、氧分压及二氧化碳分压。同时,使用APACHEⅡ量表对两组患者病情严重程度进行评价,得分越高患者病情越严重[9]。观察治疗前及通气治疗48 h患者的ICU停留时间、住院时间及再次插管进行机械通气的情况。
1.4 统计学方法 采用SPSS 21.0统计学软件进行数据分析。计数资料以例(百分率)表示,组间比较采用χ2检验;计量资料以均数±标准差(±s)表示,组间比较采用t检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者APACHEⅡ评分比较 通气治疗前,两组患者的APACHEⅡ评分比较,差异无统计学意义(P>0.05);治疗后,两组患者的APACHEⅡ评分均明显降低,观察组患者显著低于低氧组,差异有统计学意义(P<0.05)。见表1。
表1 治疗前后两组患者APACHEⅡ评分比较(±s,评分/分)
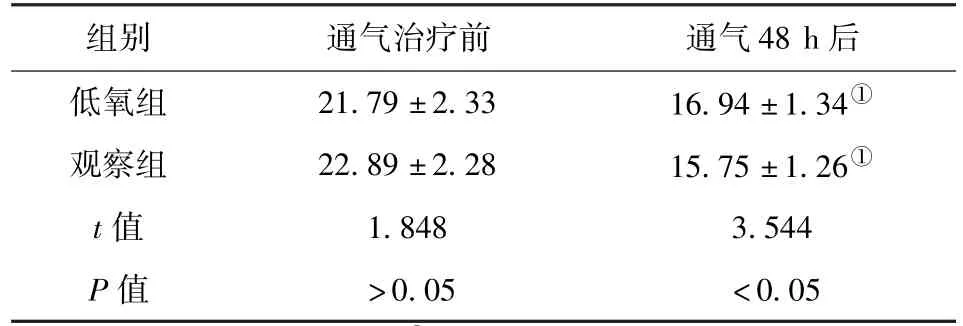
表1 治疗前后两组患者APACHEⅡ评分比较(±s,评分/分)
注:与本组治疗前比较,①P<0.05
组别 通气治疗前 通气48 h后低氧组 21.79±2.33 16.94±1.34①观察组 22.89±2.28 15.75±1.26①t值 1.848 3.544 P值 >0.05 <0.05
2.2 两组患者相关指标比较 观察组的ICU停留时间(5.08±1.45)d、住院时间(25.46±4.63)d及再插管率23.33%(7/30)均低于低氧组的ICU停留时间(9.13±2.03)d、住院时间(32.15±5.37)d及再插管率43.33%(13/30),差异有统计学意义(P<0.05)。治疗前,两组患者的血氧饱和度、氧分压及二氧化碳分压水平比较,差异无统计学意义(P>0.05)。治疗后,两组患者的血氧饱和度、氧分压升高,且观察组高于低氧组,差异有统计学意义(P<0.05)。治疗后,两组患者的二氧化碳分压水平降低,且观察组低于低氧组,差异有统计学意义(P<0.05)。见表2。
表2 治疗前后两组患者血气指标比较(±s)
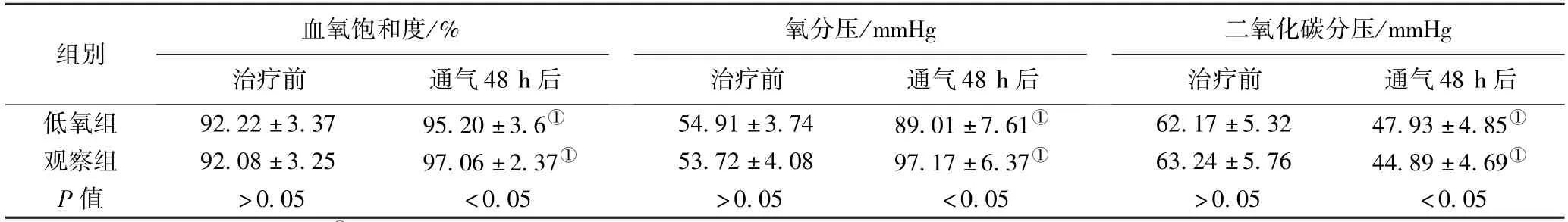
表2 治疗前后两组患者血气指标比较(±s)
注:与本组治疗前比较,①P <0.05;1 mmHg=0.133 kPa
血氧饱和度/%氧分压/mmHg 二氧化碳分压/mmHg组别治疗前 通气48 h后 治疗前 通气48 h后 治疗前 通气48 h后低氧组 92.22±3.37 95.20±3.6① 54.91±3.74 89.01±7.61① 62.17±5.32 47.93±4.85①观察组 92.08±3.25 97.06±2.37① 53.72±4.08 97.17±6.37① 63.24±5.76 44.89±4.69①P值 >0.05 <0.05 >0.05 <0.05 >0.05 <0.05
3 讨论
呼吸衰竭患者肺通气能力不足,气体交换存在障碍,可导致机体缺氧,生理功能和代谢紊乱,严重威胁患者生命安全[10]。及时纠正缺氧是呼吸衰竭治疗的关键,因此充分氧疗是治疗呼吸衰竭的原则之一,寻找机械通气后更为有效的氧疗方式也是临床关注的重点。传统面罩低流量给氧可减轻高浓度氧疗对呼吸中枢的兴奋抑制作用,避免加重机体呼吸性酸碱失衡[11-12]。经鼻高流量吸氧则通过鼻塞导管给患者提供高速、接近人体温度、高湿度的空氧混合气体,不仅避免了氧浓度过高产生的呼吸抑制作用,还可通过高速气流减少患者呼吸做功,对呼吸衰竭患者各项指标均有改善[2]。
血氧饱和度、氧分压及二氧化碳分压均为机体血气指标,可有效反映肺泡通气能力及呼吸因素对酸碱平衡的影响[13]。本研究显示,治疗后两组患者的血氧饱和度、氧分压水平均升高,且观察组患者的血氧饱和度、氧分压水平高于低氧组;两组患者的二氧化碳分压水平均降低,且观察组患者二氧化碳分压水平低于低氧组。两组患者均持续给予氧疗,故治疗后患者血液中溶解氧含量升高,血液携带输送氧气的能力有所提高,机体代谢产生的CO2在肺部的交换速度也加快。分析观察组患者血气指标改善更明显的原因如下:经鼻高流量吸氧提供高流速的气体,在通气量相同的情况下,通过高速气流冲洗有效减少了解剖无效腔气量,提高肺泡通气量,减少CO2的重吸收[14];上呼吸道与气体及气体内部间的摩擦力阻碍气流流动,高速气流及鼻咽部设计可有效降低吸气阻力及呼吸功;经鼻高流量吸氧产生气道正压可促进肺复张,并维持呼气末肺泡稳定性,进而改善肺泡气体交换功能,提高机体氧合能力[15]。
传统氧疗过程中气体带走呼吸道大量水分,使呼吸道干燥、纤毛活动减弱,是造成患者需要有创机械通气的重要原因[16]。有研究表明,采用经鼻高流量吸氧的患者经口咽通气道吸痰次数低于采用鼻导管、面罩传统氧疗的患者,且再插管率亦降低[17]。本研究结果显示,观察组的再插管率显著低于低氧组,原因可能为经鼻高流量吸氧治疗通过加温及湿化气体增加肺部的顺应性,避免干冷气体对呼吸道的刺激作用,促进气道黏膜的纤毛运动,减少呼吸道痰痂的形成;同时37℃、50%相对湿度的气体更符合上呼吸道的生理节律,可降低鼻黏膜、气道对呼入气体进行加温湿化的静息能量消耗[18-19]。通气治疗后,观察组患者的APACHEⅡ评分显著低于低氧组,可能与观察组患者进行经鼻高流量吸氧对患者血气指标的改善更为显著,降低了急性生理评分中氧合指标及慢性生理评分中低氧、CO2潴留的相关评分。本研究观察组的ICU停留时间、住院时间均低于低氧组,减轻患者治疗及护理的负担。这与既往研究结果一致[20]。
综上所述,经鼻高流量吸氧可有效改善ICU呼吸衰竭患者血气指标,降低再插管率,缓解病情并帮助患者康复。

