远程医疗管理联合药物治疗老年高血压合并阻塞性睡眠呼吸暂停低通气综合征病人的效果
高血压是我国重点防治的心血管疾病,血压控制达标可以降低高血压病人脑卒中、冠心病、心肌梗死、心力衰竭以及动脉夹层的发生,延长高血压病人的寿命。阻塞性睡眠呼吸暂停低通气综合征(obstructive sleep apnea hypopnea syndrome,OSAHS)是呼吸系统常见疾病,表现为睡眠过程中反复的呼吸停止或低通气,造成反复低氧和(或)觉醒,最终导致一系列病理生理改变。有临床研究结果表明,OSAHS与高血压密切相关,是独立于年龄、性别以外的高血压危险因素[1-3]。合并OSAHS的老年高血压病人,常规降压药物往往不能有效控制其血压。因此,探索老年高血压合并OSAHS病人血压管理的新模式具有重要临床意义。
1 资料和方法
1.1 研究对象 选取2017年1月至2018年1月东南大学附属中大医院心血管内科和呼吸内科收治的128例老年高血压合并OSAHS病人(年龄>60岁)为研究对象。纳入标准:(1)符合2011年《中国高血压防治指南》[4]高血压诊断标准;(2)符合中华医学会呼吸病学分会睡眠呼吸疾病学组制定的《阻塞性睡眠呼吸暂停低通气综合征诊治指南(2015年修订版)》的诊断和病情分度标准[5]。排除标准:(1)存在能够引起继发性高血压的其他病因;(2)合并脑血管病、冠心病、心力衰竭、慢性肾功能不全和糖尿病等;(3)合并精神疾病或意识障碍,无法进行主观判断的病人;(4)合并阻塞性或限制性通气功能障碍、上气道阻力综合征、单纯性鼾症、发作性睡病、肥胖低通气综合征的病人;(5)中枢性睡眠呼吸暂停低通气综合征的病人;(6)已经开始使用药物治疗或准备通过手术治疗的OSAHS病人。
1.2 方法 根据病人血压控制情况,统一为所有入选病人制定治疗方案后再根据病人是否同意参加云平台远程医疗管理系统分成2组:云平台管理组和非云平台管理组。参与云平台管理组的病人将通过物联网云平台技术应用,连接便携式多导睡眠呼吸监测仪和远程实时多参数血压监测系统对病人实时监测,病人每日血压,尤其是清晨血压可以自动测量并上传,医生自动在手机或者电脑终端上获得数据,并随时根据病人的血压数据及时调整用药并指导病人改善生活方式;非云平台管理组的病人则在家中自测血压,每月门诊随访调整用药。
1.2.1 便携式多导睡眠呼吸监测:采用ResMed(瑞思迈)便携式多导睡眠监测系统,该系统由主机(规格型号:ApnealLink Air)、呼吸努力度传感器(采用瑞思迈气动原理)、绑带、鼻套管、血氧传感器等组成,可以对病人的呼吸鼻气流量、呼吸努力度、血氧饱和度和心率进行实时同步监测记录,并将检测结果上传至数据中心,形成多导睡眠呼吸报告。此系统可以有效地区分中枢型、阻塞型、混合型、未定义型睡眠呼吸暂停综合征。
1.2.2 实时多参数同步监测血压:采用实时多参数同步监测血压系统对病人的血压进行实时监测,既可选择单次测量模式,又可调整为动态测量模式,可在24 h内自动测量40次血压(白天 07:00~22:00每30 min测量1次,夜晚 22:00~次日07:00每60 min测量 1次)。
1.2.3 降压药物的选择:常用为钙离子拮抗剂、肾素-血管紧张素系统(RAS)抑制剂、β受体阻滞剂和利尿剂等。
1.3 监测指标 记录病人的无呼吸-低呼吸指数(AHI)、清晨收缩压和舒张压、24 h平均收缩压(24hSBP)、24 h 平均舒张压(24hDBP),并计算出各组血压达标率(收缩压<140 mmHg和舒张压<90 mmHg的例数与该群体总例数的比值)评价治疗效果。
1.4 统计学方法 采用SPSS 21.0统计学软件对数据进行统计分析。计量资料以均数±标准差 (±s)表示,组间比较采用t检验;计数资料采用百分数表示,组间比较采用χ2检验。P<0.05表示差异具有统计学意义。
2 结果
2.1 2组一般资料比较 2组病人性别、年龄、体质量指数(BMI)和AHI等指标比较,差异无统计学意义(P>0.05),具有可比性,见表 1。
表1 2组病人一般资料比较(±s,n=64)
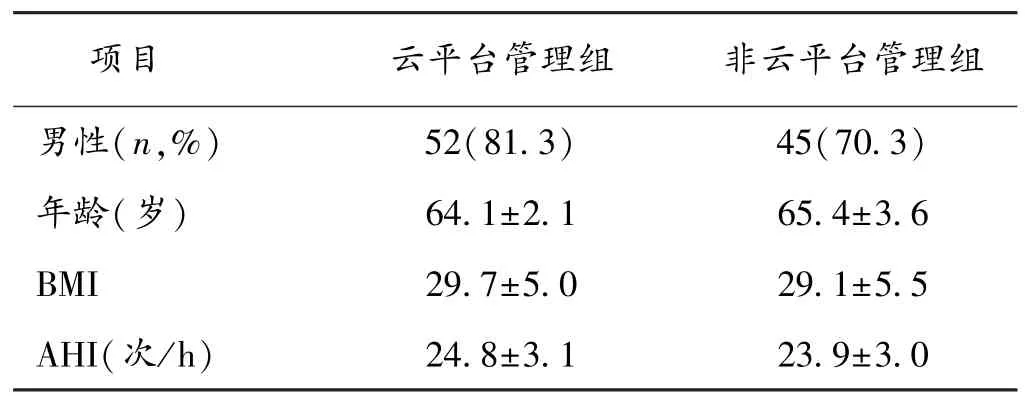
表1 2组病人一般资料比较(±s,n=64)
项目 云平台管理组 非云平台管理组男性(n,%) 52(81.3) 45(70.3)年龄(岁) 64.1±2.1 65.4±3.6 BMI 29.7±5.0 29.1±5.5 AHI(次/h) 24.8±3.1 23.9±3.0
2.2 2组治疗前后血压比较 治疗前,2组病人的24hSBP、24hDBP、清晨收缩压和清晨舒张压比较,差异无统计学意义(P>0.05)。治疗1个月后,2组病人的血压均较治疗前明显改善,差异有统计学意义(P<0.05),且云平台管理组的24 h平均血压和清晨血压达标率均较非云平台管理组更高,差异有统计学意义(P<0.05)。治疗6个月后,2组病人的血压均较治疗前有明显改善,差异有统计学意义(P<0.01),但2组间24 h平均血压和清晨血压的达标率差异无统计学意义(P>0.05)。 见图 1~2、表 2。
表2 2组治疗前后血压比较(±s,mmHg,n=64)

表2 2组治疗前后血压比较(±s,mmHg,n=64)
注:与治疗前比较,∗P<0.05,∗∗P<0.01
非云平台管理组 云平台管理组指标 治疗前 治疗1个月 治疗6个月 治疗前 治疗1个月 治疗6个月24hSBP 157.6±5.6 149.0±6.5∗ 138.6±8.0∗∗ 156.9±5.0 143.9±7.8∗ 136.2±9.7∗∗24hDBP 93.6±5.4 89.5±4.8∗ 85.0±3.5∗∗ 94.0±3.4 87.8±4.0∗ 85.2±4.1∗∗清晨收缩压 157.2±6.0 149.8±6.5∗ 141.5±8.5∗∗ 156.9±4.7 145.8±8.1∗ 140.1±9.8∗∗清晨舒张压 93.8±4.9 89.3±3.9∗ 85.6±3.2∗∗ 93.1±3.0 87.4±3.4∗ 86.0±3.9∗∗
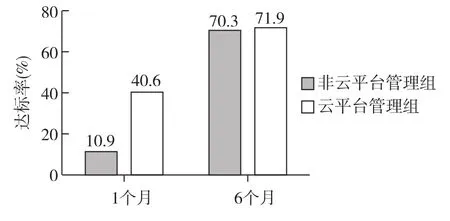
图1 2组24 h平均血压达标率
3 讨论

图2 2组清晨血压达标率
高血压作为一种慢性非传染性疾病,患病人数目前达2.7亿,已成为我国家庭和社会的沉重负担。研究表明,降压治疗可降低脑卒中、心肌梗死和心力衰竭等风险。因此,积极控制高血压具有重要意义。目前高血压控制率仍处于较低水平,与病人知晓率低、不规律监测血压以及治疗依从性差有关,另外,合并其他疾病,如OSAHS,也是导致血压控制不佳的原因,这是一种在睡眠中打鼾并伴有呼吸暂停和日间思睡为主要临床表现的呼吸疾病。OSAHS是难治性高血压的重要发病因素,占难治性高血压的8%~12%[6]。有研究者认为OSAHS病人夜间反复发生间歇性缺氧,从而导致缺氧-复氧现象反复发生,刺激交感神经兴奋,引起血压的迅速上升,使得血压控制情况比一般单纯高血压个体更难[7-8]。正常个体血压存在双峰双谷以及呈杓型分布的昼夜节律,而高血压合并OSAHS的病人血压则呈“非杓型”或“反杓型”分布,表现为夜间及晨起血压增高,且单纯的药物降压效果不易控制。所以积极控制高血压合并OSAHS病人的血压,减缓此类病人远期并发症以及靶器官损害具有十分重要的临床意义。
目前针对此类病人的研究和治疗进展无非单纯侧重于高血压机制层面或者OSAHS机制层面开展。在高血压机制层面,主要通过改善病人生活方式、调整降压药物来改善病人血压,却忽略了病人的依从性这个对血压控制影响最大的外界干扰因素。而在OSAHS机制层面,无创气道正压通气治疗是目前最普遍的治疗方案,其中以持续气道正压通气 (continuous positive airway pressure,CPAP)最常用,可降低病人24 h平均血压,抑制OSAHS病人炎症反应[9]。有研究发现,OSAHS相关性高血压病人在未口服降压药的情况下,通过CPAP的治疗,血压可控制在正常水平[10-11]。CPAP治疗可显著改善OSAH病人的血压水平,但却忽略了药物降压本身的问题[12-14]。
本研究针对研究对象的治疗措施包括高血压层面和OSAHS层面。高血压层面通过改善病人生活方式、调整降压药物、提高病人依从性来降低。在OSAHS层面,注意睡眠体位、病人减重和CPAP等综合血压控制措施。基于此,我们在以往的研究基础上引入云平台远程医疗管理的概念,通过建立数据库,录入相关数据,动态监测血压和睡眠情况并自动上传数据至数据库,医生根据数据调整治疗措施,对研究对象相应数据再录入等新模式指导病人控制血压。通过数据库整理资料,能够快速及时节约社会成本,在家中即可把病人和医生紧密连接,由经验丰富的医生做出准确诊断,与熟悉病人基本生活的社区医生共同确立个体化治疗方案。本研究结果显示,治疗 1、6个月后,2组的24hSBP、24hDBP和清晨血压均分别较治疗前有所改善(P<0.05),同时治疗1个月时云平台管理组的24 h平均血压和清晨血压的达标率较非云平台管理组更高(P<0.05)。说明远程医疗管理系统通过自动监测血压,对病人进行睡眠指导和药物调整等,保证了病人血压在早期即得到控制。而随着时间的推移,2组间便不再有明显差异,说明云平台管理主要优势在于更早达到控制高血压的作用。
综上所述,应用远程医疗联合药物管理老年高血压合并OSAHS病人的清晨血压和24 h平均血压比单纯药物管理更易获得早期控制,对改善远期并发症有重要的临床意义。

