运用光学相干断层扫描血管成像技术分析无眼底病变的糖尿病患者黄斑区变化
鲍伟利,高 健,廖荣丰
近年来,糖尿病(diabetes mellitus,DM)患病人数日益增加,根据最新国际糖尿病联盟流行病学调查的数据显示,我国糖尿病视网膜病变(diabetic retinopathy,DR)的人数占DM患者总人数的24.8%~37.5%,而且随着我国社会经济的日益发展,人民的生活水平的提高,DM及其并发症糖尿病视网膜病变的发病率呈上升趋势[1]。多数DM患者在视网膜病变发生的初期并无明显感觉,而当眼部出现症状前来就诊时, 视网膜病变往往处于中晚期, 从而丧失了最佳治疗时机,因此导致视功能严重受损,甚至引起患者失明[2]。因此,DR的早期防治是亟待解决的临床问题。
光学相干断层扫描血管成像技术(optical coherence tomography angiography,OCTA)是一项快捷的、非侵入性的血流成像技术,具有快速、无创、高分辨率等优点,具有可重复性和一致性[3]。该研究采用最新版的血流分析软件(2017.1.0.151版),该软件具有去伪影技术,并提供新的中心凹无血管区(foveal avascular zone,FAZ)参数,评估无DR的DM患者与正常人之间黄斑中心凹微血管变化,为DM患者提供早期眼底筛查手段。
1 材料与方法
1.1 病例资料选取2017年12月~2018年9月安徽医科大学第一附属医院收治的患者85例(共144眼)。其中无糖尿病视网膜病变(no diabetic retinopathy, NDR)组患者41例(共74眼),44例对照组(共70眼)。
1.2 纳入标准和排除标准纳入标准:① 散瞳后眼底检查所见无糖尿病视网膜病变患者;② 能较好地配合所需检查。排除标准[4]:① 临床可检查出具有标志性的 DM视网膜改变者;② 具有青光眼包括正常眼压性青光眼病史;③ 具有高眼压症病史;④ 具有葡萄膜炎等炎症;⑤ 曾行视网膜光凝、玻璃体切除等眼部手术;⑥ 屈光间质浑浊影响眼底检查患者,如严重的白内障、玻璃体浑浊、玻璃体积血等。本研究中所有受检者及其家属均告知详情并签署了知情同意书,而且本研究通过了安徽科大学第一附属医院医学伦理委员会的审批。
1.3 方法所有受检者在行OCTA检查前,均需行最佳矫正视力、裂隙灯及散瞳后的裂隙灯眼底检查,其中视力检查采用小数对数视力表,转换为最小分辨角对数视力。OCTA检查时所有受检者均在检查前用复方托吡卡胺滴眼液散瞳30 min左右,至瞳孔直径≥5 mm时,嘱受检者正坐于OCTA仪器前,采用内注视法检查,获取视网膜厚度、图像质量、FAZ面积及周长、非圆指数(A-circularity index,AI)、中心凹旁300 μm血流密度(feveal density 300 μm,FD-300)、旁中心凹浅层及深层视网膜血流密度等一系列参数。所有受检者的OCTA 检查均须由同一名熟练眼科医师独立完成,所有结果最后需另一名住院医师负责核对检验。
2 结果
2.1 一般资料比较本研究纳入NDR患者41例(共74眼),其中男27例,女14例,年龄在29~71(52.27±10.56)岁,病程在1~11年之间。对照组44例(共70眼),其中男35例,女9例,年龄在39~74(50.27±8.17)岁。NDR组与对照组相比,年龄、图像质量、视网膜厚度差异无统计学意义。与对照组比较,随着DM病程的进展,患者糖代谢紊乱,从而引起视网膜微血管系统的损害,最终导致视网膜一系列病理改变,NDR组患者最佳矫正视力下降,最佳矫正视力差异有统计学意义。见表1。
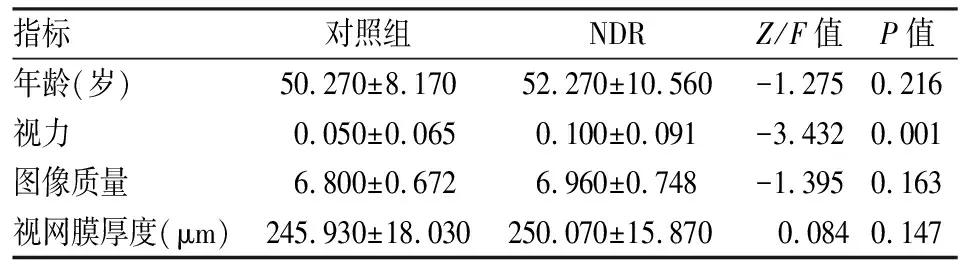
表1 两组间一般资料
2.2 FAZ形态参数NDR组患者眼底未发现微动脉瘤、血管中断、扩张等病变,但与对照组比较,NDR组患者FAZ扩大,形态开始变得不规则,FAZ周边毛细血管间隙增大。见图1。定量分析结果显示,NDR组与对照组相比,FAZ面积增大,周长增长,AI增大,差异均有统计学意义(P均<0.01),见表2。
表2 两组间FAZ形态参数
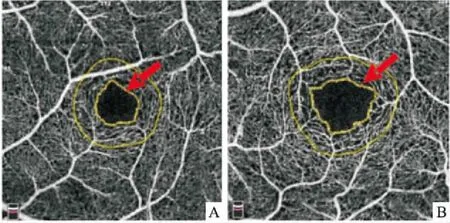
图1 FAZ形态
A:对照组的FAZ形态;B:NDR组FAZ形态(红色箭头)
2.3 黄斑区血流参数NDR组黄斑区毛细血管分布基本规律,但FAZ周边毛细血管间隙增大,见图1;浅层毛细血管分布未见明显异常,而深层毛细血管间隙明显增大,见图2。定量分析显示,NDR组与对照组相比,FD-300及深层血流密度均降低,差异有统计学意义(P均<0.05);而NDR组与对照组的浅层血流密度间的差异无统计学意义(P>0.05),见表3。
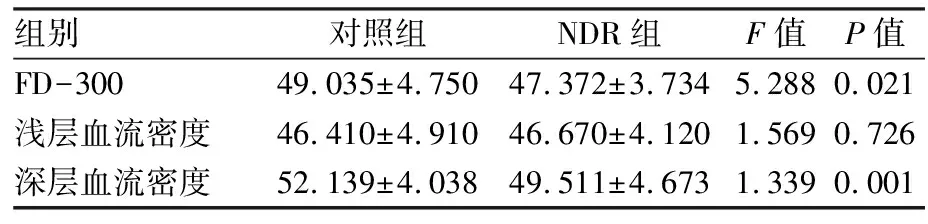
表3 两组间黄斑区血流参数
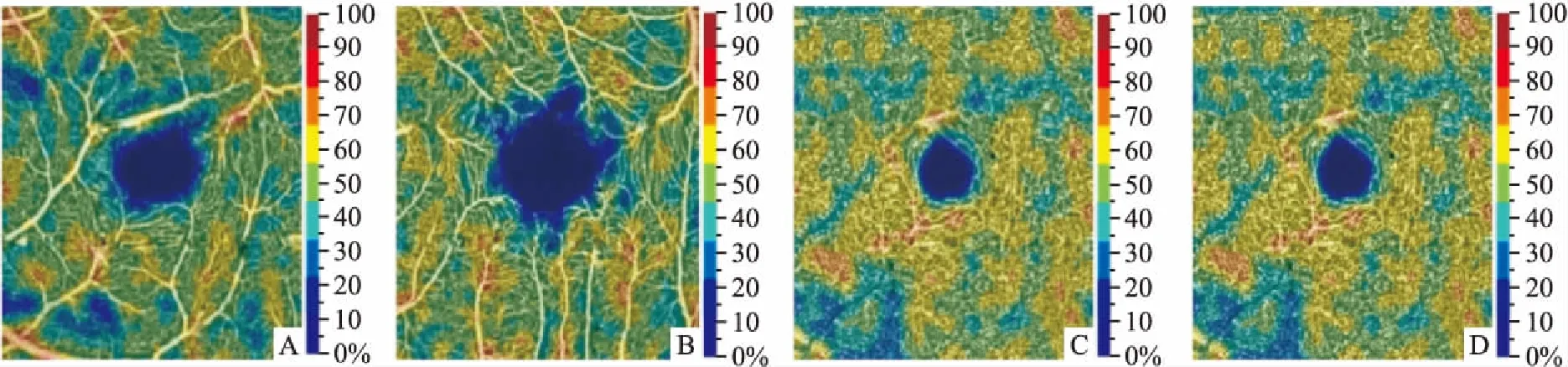
图2 黄斑区血流
A:对照组的旁中心凹浅层视网膜毛细血管;B:NDR组的旁中心凹浅层视网膜毛细血管分布基本规律;C:对照组的旁中心凹深层视网膜毛细血管;D:NDR组的旁中心凹深层视网膜毛细血管间隙增大,血流密度降低
3 讨论
DR是DM患者最常见的严重并发症之一,不仅严重影响患者的生活质量,而且给患者本人、家庭及社会均带来极大的经济负担。因此早期发现诊断DR进而进行防治干预有着极其重要的价值。
荧光素造影是诊断DR的金标准,但其禁忌症较多,在检查过程中需要造影剂,可能对患者造成如恶心、过敏、休克等不良反应[5]。近年来OCTA的出现使得这一问题得到良好解决。OCTA是通过对同一横断面进行多次扫描的光协调性体层摄影术信号变化测量来探测血管腔中红细胞的运动,合并连续X-Y平面和视网膜表面平行的断层图像的信息后得到完整的视网膜脉络膜三维血管图像。它相较于荧光素眼底血管造影术能够精确的定性分析眼部血管的形态,而且可以无创的定量测量眼部血管及血流灌注,同时还能够对病变深度进行评估[3]。
研究[6-8]表明DM患者的FAZ面积相比于正常人是扩大的。本实验结果显示NDR患者的FAZ面积比对照组增大,这符合既往结果。相关研究[9]表明,在DM早期,白细胞参与了DR的形成,在血液中的黏附分子-1高度表达,白细胞暂时性的凝集导致毛细血管阻塞,从而造成FAZ周长扩大,FAZ周长这一近期新增加的检查项目可以佐证这一结论。
大量的定性研究[10]已经表明,FAZ的面积及周长随着DM病情的加重而增加。然而,很少有研究定量分析FAZ的变化,并将此指标与DR分期相关联。王健 等[11]研究表明NDR 患者的黄斑中央凹无血管区拱环形态发生改变。因此,AI这一检查项目的出现定量的解决这一问题。AI是最新血管分析软件,其值越接近1,黄斑中心凹无血管区呈现的形状越规则。正常人的黄斑中央凹无血管区呈拱环形,本研究结果显示早期DM患者的AI会增加,说明DM患者拱环形态发生改变,变得不再规整,这与Freiberg et al[7]研究的结果相符。进一步研究发现随着DR病情的加重,AI在统计学上呈上升趋势,AI可能比FAZ参数更有助于DR的监测。
本研究还表明NDR患者比正常受检者的深层血流密度降低,其结果表明NDR患者的眼底相比于正常人的眼底有黄斑缺血性病变,符合DM患者眼底变化,同时多项研究[12-13]显示DR患者的黄斑血流密度较正常受检者有明显降低。FD-300是中心凹旁300 μm的血流密度,可以更直接敏感的显示出眼底黄斑血流密度的变化。在本研究中,NDR组与对照组两组间FD-300比较,差异有统计学意义,更加验证了这一说法。不过在有关研究中DR患者的血流密度与正常人比较,差异无统计学意义[7]。并且黄江 等[14]研究结果可以佐证这一结论,这符合本研究中浅层血流密度的结果。经对比发现,上述两种不同的结果之间有不同的人种族及不同的病程时间等不同之处,这些因素可能是造成结论有差异的原因。而且在本研究中深层血流密度采取了最新的去伪影技术,排除了浅层血流对深层血流的影响,使结果更具可靠性。所以,FD-300及旁中心凹深层视网膜血流密度也可作为有效诊断早期NDR患者的检查。
当然本研究也有一些不足之处: OCTA并不是适用于所有DR患者,需要患者有较好的视力及屈光介质清晰。而且OCTA血管成像需要受检者注视光标数秒钟,这对于年龄较大、视力较差的受检者难度较大。
综上所述,本研究结果显示通过OCTA定量分析,DM患者在出现眼底视网膜病变之前,FAZ面积、周长及AI增加,FD-300及旁中心凹深层视网膜血流密度下降,这为DM患者出现临床眼底改变之前提供新的筛查手段,从而对患者可以做到及时的监测并干预防治病情的进一步发展。

