主动脉瓣膜置换术后卒中研究进展
熊荣,黄光
严重的主动脉瓣狭窄(aortic stenosis,AS)是老年人常见的瓣膜疾病,在普通人群中患病率为2%~4%,死亡率较高,瓣膜置换术延长了重症患者的生存期[1]。目前,外科主动脉瓣置换术(surgical aortic valve replacement,SAVR)是有症状的主动脉瓣疾病患者的首选治疗方法,也是有症状AS患者治疗的金标准,但至少1/3有症状的AS患者由于老年和虚弱、生命受限等原因不能进行SAVR[2]。2002年,Alain Cribier等[3]完成了首例人类经导管主动脉瓣置换术(transcatheter aortic valve replacement,TAVR),至今全球超过1000个中心已完成30万例TAVR(图1)。TAVR技术的发展给高手术风险或不能手术的重症AS患者带来了希望。卒中,尤其是缺血性卒中,是主动脉瓣置换术后主要不良事件之一[4]。心脏手术后并发卒中与住院时间延长、费用增多和死亡率增加有关,尤其是在高危和老年患者中[4]。
1 主动脉瓣置换术与卒中风险
1.1 外科主动脉瓣置换术后卒中 SAVR后并发卒中较为常见,在高危患者中更为明显。美国胸外科医师学会对67 292例SAVR患者资料进行了分析,术后30 d内卒中发生率高达1.5%[5]。德国主动脉瓣登记显示6523例SAVR患者术后卒中发生率为1.3%[6]。有研究中的249例高危AS患者接受微创SAVR治疗后,4%的患者出现卒中[7]。Vinod H.Thourani等[8]的研究显示,接受SAVR治疗的极高危患者,卒中发生率为4.4%,病死率高达16.4%。Donald S.Likosky等[9]的研究显示80~84岁患者SAVR术后卒中发生率为2.1%,而85岁以上患者为4.6%。Steven R.Messé等[4]对196例单纯SAVR患者的前瞻研究显示,17%患者出现了症状性卒中,54%发生静息性卒中,另外有2%出现TIA,总病死率为5%。

图1 经导管主动脉瓣置换术模式图
1.2 经导管主动脉瓣置换术后卒中 卒中也是TAVR术后常见的并发症。经导管主动脉瓣置入(Placement of AoRTic TraNscathetER Valve Trial,PARTNER)两项试验显示TAVR术后卒中发生率随着技术的成熟逐渐下降,从6.7%下降至3%[10-11]。一些大样本的研究显示,高危或不能手术患者TAVR后的卒中发生率为1.7%~4.8%[6,11-12]。美国经导管瓣膜治疗注册研究纳入了7710例患者进行TAVR,分析发现住院期间卒中发生率为2%,30 d卒中发生率为2.8%[13]。法国国家经导管主动脉瓣植入登记研究(French national transcatheter aortic-valve implantation registry,FRANCE 2)显示TAVR后卒中发生率在30 d时为3.4%,1年时为4.1%,而不同手术入路和瓣膜类型间卒中的发生率无显著差异[14]。英国的一项研究也证实不同瓣膜类型和入路之间卒中没有显著差异[15]。我国TAVR术后卒中发生率为1.3%~2.1%,1年卒中发生率为3.0%,均低于国外报道的发生率[16-17]。
发病时间上来看,TAVR后卒中发生率在术后即刻达到高峰,随后几个月呈稳步下降趋势[18-19]。Edgar L.W.Tay等[20]对253例TAVR患者的研究显示,87%的卒中发生在术后2个月内,一半发生在手术后24 h内。PARTNER研究中的12例术后卒中患者,58%发生在2 d内,17%发生在第3~5天,其余的发生在10 d内[21]。
1.3 不同手术方式的比较 尽管许多研究显示对于高危患者,TAVR较SAVR有更好的临床效果,但随机对照研究较少。PARTNER研究中,高危患者被随机分配至SAVR和TAVR组,TAVR后30 d和1年严重卒中发生率几乎是SAVR的2倍,所有神经系统并发症发生率也以TAVR组较高[10];然而,两组1年的存活率相当,5年内卒中发生率也相似[10-11]。David H.Adams等[22]发现经导管自膨主动脉瓣置换术30 d卒中发生率较SAVR低,分别为4.9%和6.3%。另外几项采用倾向性评分方法进行的研究显示,TAVR组卒中率为0~3.9%,SAVR组则为0.5%~5.7%,两组卒中发生率无显著性差异。另外,Philipp Kahlert等[23]研究显示TAVR组卒中病灶数多、病灶体积小、分布于双侧大脑半球,而SAVR组卒中患者缺血病灶数较少,但单个病灶体积较大。
2 主动脉瓣置换术后卒中发病机制和危险因素
主动脉置换术后,卒中依据发病时间不同,其发病机制和危险因素可能不同。TAVR术后急性和亚急性期发生的卒中与手术过程中的因素密切相关,而晚期发生的卒中主要与患者自身因素相关[24]。SAVR后可能也存在相似特点。
在SAVR手术过程中,插入主动脉插管、交替夹闭升主动脉、体外循环结束后恢复心脏泵血及切除主动脉瓣钙化瓣时,都可能产生固体栓子导致脑栓塞[25]。Jan Van der Linden等[26]发现SAVR术毕心脏复跳时也可发生大脑气体栓塞。而在TAVR手术过程中出现的卒中可能是由导丝和导管穿过狭窄的主动脉瓣和主动脉弓时形成的栓子栓塞脑血管所致[20]。Nicolas M.Van Mieghem等[27]对TAVR栓塞保护装置中栓塞碎片的病理学研究也支持了以上观点。在可以发现栓子碎片的30例患者中,27%的碎片为钙化或退化的瓣膜组织,43%来自瓣膜或主动脉壁的胶原组织,55%为血栓组织碎片。此外,在球囊主动脉瓣成形术过程中可能会因短暂的心搏量减少出现脑灌注不足,导致位于大脑分水岭区域缺血,进而形成分水岭脑梗死[28]。
完整的血管内皮具有抗血小板、抗凝和纤溶的特性,这对于维持血栓形成和抗血栓形成之间的平衡至关重要。无论在SAVR还是在TAVR中,血管内皮细胞都有不同程度的损害,这增加了术后瓣膜血栓形成的风险。另外,与正常瓣膜不同,狭窄的瓣膜承载着大量的被血管内皮覆盖的局部组织因子和凝血酶[29]。瓣膜手术可能通过内皮剥脱和瓣膜破裂,将这些因素暴露在血液循环中,进而引发凝血级联反应和血小板活化,从而导致血栓形成。
老年人TAVR术后迟发性卒中风险可能与手术过程无关,更多的与既往卒中病史、心房颤动及周围血管疾病等因素相关,这些因素反映了这一人群的动脉粥样硬化负荷[21,30]。另外,年龄、性别、高血压、糖尿病和吸烟等传统卒中危险因素也是TAVR手术后主要的危险因素[31]。
3 主动脉瓣置换术后卒中的预防
主动脉瓣膜置换术后卒中的预防包括术后抗栓和术中预防措施。两种手术方式的预防策略也不尽相同。
3.1 SAVR相关卒中的预防 SAVR术后的抗栓治疗依据瓣膜假体的类型不同,选择药物亦有差异。目前相关指南对于机械瓣膜术后的抗栓治疗推荐采用维生素K拮抗剂(vitamin K antagonist,VKA)抗凝治疗[32-33]。但有研究表明,与单纯VKA治疗相比,VKA联合阿司匹林可降低机械瓣膜患者栓塞的风险和死亡率[34]。因此,对于所有可接受出血风险的机械瓣膜患者,美国胸科医师学会瓣膜病抗血栓和溶栓治疗指南和美国心脏学会/美国心脏病学会瓣膜性心脏病患者管理指南都建议每天添加75~100 mg的阿司匹林[32-33]。新型口服抗凝药目前仍不推荐作为机械瓣膜置换术后抗凝药物使用[35]。
生物瓣膜术后最佳的抗栓治疗方案和持续时间尚不明确。但相关指南强调了抗血小板聚集药物在生物瓣膜置换中的抗栓作用[32-33]。Haris Riaz等[36]进行的Meta分析显示,与单独抗血小板聚集相比,联合华法林抗凝并不减少生物瓣膜置换术后3个月的卒中及静脉血栓形成风险,却增加出血风险。
SAVR中脑栓塞保护装置的使用对卒中的预防效果暂不明确。Gil Bolotin等[37]研究认为在SAVR术中使用脑栓塞保护装置可以减少卒中的数量及体积。但Michael J.Mack等[38]进行的随机对照研究显示,SAVR术中使用脑栓塞保护装置并不能降低患者7 d内的卒中风险。
3.2 TAVR相关卒中的预防 虽然TAVR手术已开展了十余年,但其最佳的抗栓治疗方案尚未确定。抗血小板治疗被认为是预防TAVR继发卒中的主要措施,不同研究之间抗血小板治疗的差异很大。在两项比较阿司匹林联合氯吡格雷双联抗血小板和任意单药(氯吡格雷或者阿司匹林)治疗的研究中,双联抗血小板并不降低新发卒中的发生率,却显著增加了危及生命的出血并发症[39-40]。美国心脏病学会发布的经导管主动脉瓣置换术治疗成人主动脉狭窄的专家共识则推荐术后经验性应用阿司匹林和氯吡格雷双联抗血小板治疗3~6个月,此后终生服用阿司匹林[41]。Tarum Chakravarty等[42]发现亚临床瓣叶血栓与卒中相关,与双联抗血小板相比,抗凝(华法林)可有效预防和治疗瓣叶血栓。Raj R.Makkar等[43]的研究也发现华法林抗凝与双联抗血小板相比可显著降低瓣叶活动减退的发生率。为此,术后6~12个月的抗凝策略可能对减少亚急性和晚期卒中有益[44]。而对于正在使用华法林的心房颤动患者,可在起始的3或6个月加用1种抗血小板聚集药物进行联合应用[45]。
另外,也可通过改善TAVR术中操作来降低卒中风险。减小瓣膜设备和相关导管的尺寸可能会减少血管并发症[46]。在TAVR前进行多模态成像以确定瓣膜尺寸和位置,避免瓣膜膨胀不全及不必要的操作是必要的。与颈动脉支架植入术类似,脑保护装置也常被用于主动脉弓或无名动脉和颈总动脉。这些装置在保持正常的脑灌注同时,通过过滤或分流碎片避免碎片进入脑循环以避免脑栓塞[47]。图2显示了几种常见的TAVR术中脑保护装置[48]。
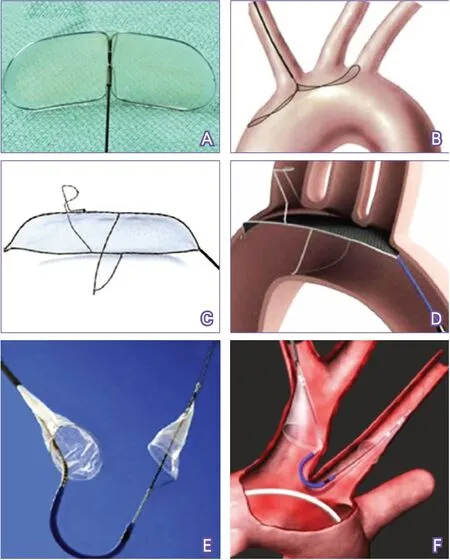
图2 经导管主动脉瓣置换术相关的脑保护装置[48]
随着SAVR和TAVR技术的进一步进展,主动脉瓣膜置换术的卒中风险势必会进一步降低,但确定不同手术的适宜人群、规范术中操作、优化围手术期的管理及合适的抗栓方案以降低卒中发生率,使得主动脉狭窄患者更加获益是十分重要的。此外,未来新医疗器械的发明和完善,成像技术更好地应用于临床,对主动脉置换术后卒中的预防和治疗会更加有利。
【点睛】本文介绍了外科主动脉瓣置换和经导管主动脉瓣置换术后卒中风险、发生机制和相应的预防措施。

