中性粒细胞与淋巴细胞比值和降钙素原与重度急性一氧化碳中毒合并医院获得性肺炎患者预后的相关性研究
马国营,韩永燕*,杨俊礼,孙伟,王维展
急性一氧化碳中毒(ACOP)系一氧化碳吸收入血后与血红蛋白(Hb)结合,降低Hb携氧能力,阻碍氧释放,从而导致组织缺氧[1]。目前,ACOP已成为急诊科最常见的一种急症,若不给予及时有效救治,易出现多种并发症,近期可能合并肺部感染,远期可能出现迟发型脑病,影响患者预后。ACOP后血液中多种生物学指标在早期即有不同程度的升高[2],但是目前临床仍然没有可靠的指标能够用于早期评估重度急性一氧化碳中毒(ASCOP)合并医院获得性肺炎(HAP)患者的病情及预后。中性粒细胞与淋巴细胞比值(NLR)是外周血中性粒细胞计数与淋巴细胞计数的比值,已经成为公认的可以更好地反映机体全身炎性反应的有效指标之一。降钙素原(PCT)作为降钙素的前体蛋白,在细菌感染时明显升高,已被指南推荐用于鉴别细菌与病毒、真菌等感染的炎性指标[3-4]。急性生理学与慢性健康状况评分系统Ⅱ(APACHEⅡ)是重症加强治疗病房(ICU)患者常用的评分系统,研究证实其与脓毒症患者病死率呈正相关[5]。有不少关于NLR、PCT与脓毒症关系的研究,但尚未见关于NLR及PCT与ASCOP合并HAP关系的研究。本研究的目的在于通过回顾性分析ASCOP合并HAP患者临床资料,观察NLR、PCT与其之间的关系,比较NLR、PCT对ASCOP合并HAP患者预后的评估价值,为临床救治提供简单可靠的生物学参考指标。
1 对象与方法
1.1 研究对象 选取2015—2017年河北医科大学哈励逊国际和平医院急救医学部住院治疗的ASCOP合并HAP患者68例为研究对象,其中男30例,女38例;年龄18~85岁,平均年龄(67.2±14.0)岁。
1.1.1 纳入标准 (1)符合《一氧化碳中毒临床治疗指南(一)》[6]中关于ASCOP的诊断标准;(2)出现并符合HAP的诊断标准,参照2014英国国家卫生与临床优化研究所(NICE)临床指南中提出的《成年人社区和医院获得性肺炎诊断和管理》[7];(3)病例资料完整者。
1.1.2 排除标准 符合以下任意一项即给予排除:社区获得性肺炎、急性心血管病变、既往明确合并严重慢性疾病(肝硬化、慢性心力衰竭、慢性肝肾疾病晚期、呼吸衰竭、肺源性心脏病)伴器官功能不全、创伤早期。
1.2 检测指标 所有符合ASCOP患者出现院内感染时,即结合症状、体征及影像学资料,符合HAP诊断标准[7]的患者,及时用EDTA-K2抗凝真空管采集静脉血2 ml混匀后,应用XFA6100全自动血液细胞分析仪检测血常规:白细胞计数(WBC)、中性粒细胞计数、淋巴细胞计数,并按下列公式计算:NLR=中性粒细胞计数/淋巴细胞计数;应用德国全自动免疫分析仪检测PCT;根据入院24 h内临床指标最差值计算APACHEⅡ。APACHEⅡ用于评估患者疾病严重程度,分值越高,说明病情越重,预后越差[8]。
1.3 治疗方法 患者入院后均按照指南[6-7]要求接受ASCOP及HAP规范化治疗,给予常规治疗措施,如吸氧、高压氧治疗,给予静脉滴注甘露醇、静脉推注呋塞米等减轻患者脑水肿,同时静脉给予营养脑细胞、改善循环等综合治疗;根据感染症状、PCT等炎性指标结果、血及痰液病原菌结果采用合适的抗生素抗感染治疗。
1.4 随访 随访28 d观察病情变化及预后,根据预后情况分为存活组45例和死亡组23例。
1.5 统计学方法 采用SPSS 17.0软件进行统计学分析。符合正态分布的计量资料以(±s)表示,两组间比较采用成组t检验;不符合正态分布的计量资料以M(QR)表示,两组间比较采用非参数检验;计数资料比较采用χ2检验;相关性分析采用Spearman秩相关分析;绘制受试者工作特征(ROC)曲线,计算ROC曲线下面积(AUC),比较采用Z检验。以P<0.05为差异有统计学意义。
2 结果
2.1 临床资料比较 存活组与死亡组患者性别、年龄及WBC比较,差异均无统计学意义(P>0.05);死亡组患者NLR、PCT、APACHEⅡ评分高于存活组,差异均有统计学意义(P<0.05,见表1)。
2.2 NLR、PCT水平与APACHEⅡ评分的相关性NLR、PCT与APACHEⅡ评分均呈正相关(rs=0.611,0.415,P<0.01)。
2.3 NLR、PCT水平对ASCOP合并HAP预后的评估价值 PCT评估ASCOP合并HAP患者预后的AUC〔0.804,95%CI(0.645,0.930)〕大于NLR评估ASCOP合并HAP患者预后的AUC〔0.776,95%CI(0.621,0.930)〕(Z=2.12,P<0.01);当PCT截断值为0.155 μg/L时,灵敏度为92.3%,特异度为70.8%;当NLR截断值为8.00时,灵敏度为90.3%,特异度为54.2%(见图1)。
ASCOP是机体吸入过量一氧化碳气体后引起的全身性中毒疾病,若不给予及早诊治,患者易出现病情恶化甚至发生猝死[9]。NLR作为新近提出的炎性标志物,是中性粒细胞计数和淋巴细胞计数的比值,通过检测患者外周血白细胞即可以获得,能够较好地反映机体不同的炎性状态[10],目前广泛用于肿瘤[11]及多种心血管疾病的病情及预后评估[12-13]。关于NLR与ACOP病情及预后的关系,有研究进行了回顾性分析发现NLR是ASCOP的独立危险因素,且对ACOP不良预后具有一定的预测作用[14]。HAP是ASCOP患者常见的医院感染类型,病情进展较快,甚至导致多脏器功能衰竭,是患者死亡的主要原因之一[15]。许冬等[16]对老年住院死亡时间进行了研究,结果发现,肺部感染占老年住院患者的主要死亡原因之首,这可能与老年患者免疫力低下且多同时合并慢性呼吸系统疾病、部分老年患者住院时间较长、长期卧床等因素有关[17]。本研究纳入ASCOP患者多为老年患者,且多有昏迷卧床,故增大院内感染的概率。本研究结果发现,作为炎性标志物的NLR,在ASCOP合并HAP患者中存活组较死亡组明显降低。
PCT在健康成年人中含量很低,一般<0.05 μg/L,当<0.25 μg/L可以基本排除血流及腹腔感染的可能性,<0.10 μg/L时则不考虑细菌感染[18];在合并重症感染尤其是合并革兰阴性杆菌感染时其水平显著升高,甚至可以高至数千倍[19-20]。新近提出的PCT临床指南中指出,PCT在细菌感染性肺炎患者中的水平高于病毒、结核及不典型病原体感染;且明确提出PCT水平和肺炎的严重程度呈正相关,临床可用来评估病情及用于指导抗生素的使用[3];对于HAP,PCT水平与痰细菌培养阳性率呈正相关,如果PCT水平在治疗初始越高或在治疗过程中持续升高或不降,则提示预后不良[21]。本研究比较了存活组和死亡组ASCOP合并HAP患者PCT水平的差异,结果发现存活组明显低于死亡组。
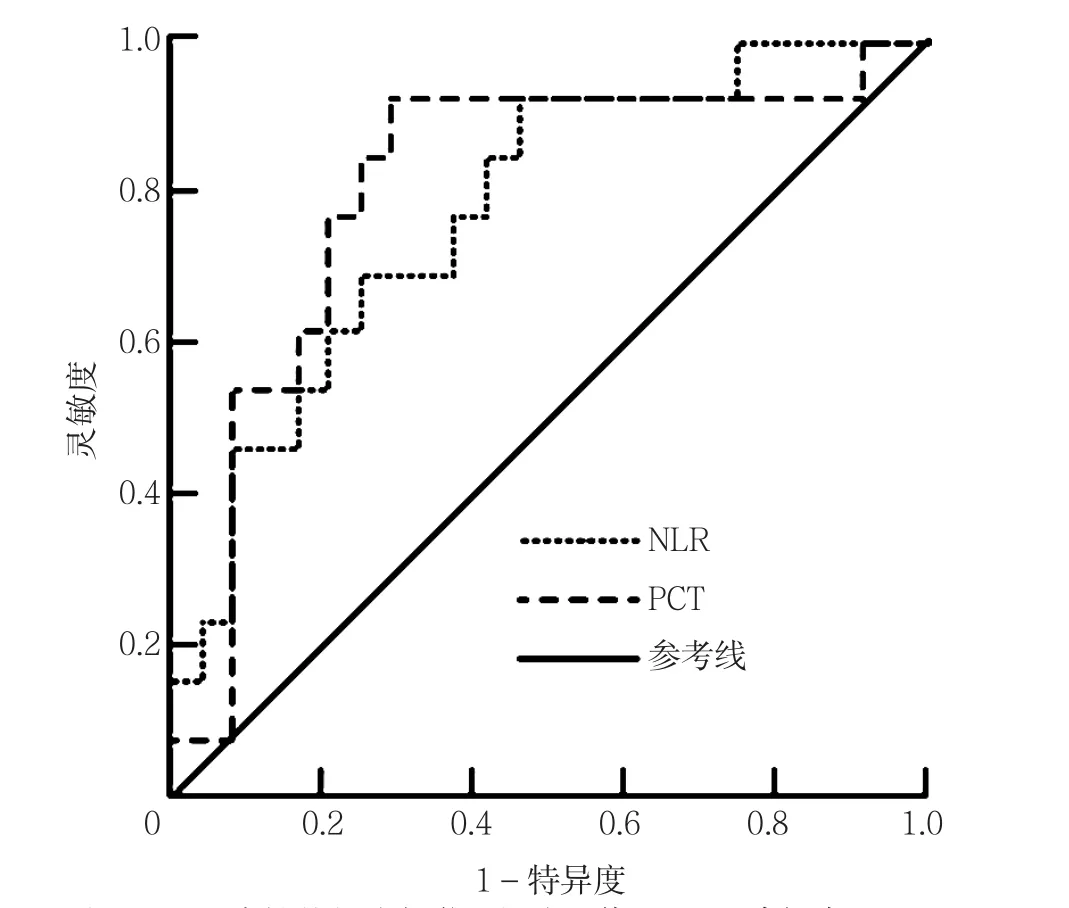
图1 NLR及PCT评估ASCOP合并HAP患者预后的ROC曲线Figure1 ROC curves of NLR and PCT in predicting the prognosis of patients with acute severe carbon monoxide poisoning combined with hospital-acquired pneumonia
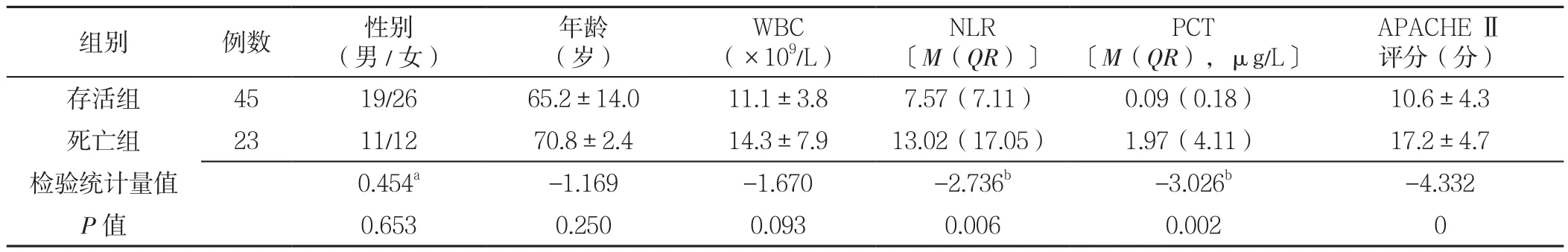
表1 存活组与死亡组ASCOP合并HAP患者临床资料比较Table1 Comparison of general data between the survived and deceased patients with acute severe carbon monoxide poisoning combined with hospitalacquired pneumonia
3 讨论
既往有不少研究探讨NLR、PCT与感染的关系,但尚未见同时探究二者与ASCOP合并HAP的研究。国内外多项研究表明,APACHEⅡ评分能够评估ICU重症患者的病情及预后[22-25],由于其评分方法简单,目前被推荐用于ICU患者病情及预后的评估,患者病情越重,预后越差,其评分越高;黄山等[26]研究发现,与非严重感染相比,严重感染患者的APACHEⅡ评分明显升高,且存活组APACHEⅡ评分明显低于死亡组。本研究比较了存活组和死亡组ASCOP合并HAP患者的WBC、NLR、PCT、APACHEⅡ评分差异,结果显示存活组NLR、PCT、APACHEⅡ评分均明显低于死亡组。本研究进一步探讨了NLR、PCT对ASCOP合并HAP患者预后的评估价值,结果提示NLR与APACHEⅡ评分具有更好的相关性(r=0.611),但PCT评价预后的AUC大于NLR。
综上所述,对于ASCOP合并HAP患者而言,由于病情重,病情变化大,需要快速、简便且能实时反映患者病情的检测指标,NLR只需要监测患者的血常规就可以获得,方便、简单且成本低,在早期可利于临床医生用于病情及预后评估。PCT是目前判断血流细菌感染最为敏感的指标,判断ASCOP合并HAP患者预后价值较高,本研究仅比较了二者在ASCOP合并HAP预后判断的价值,未探究两项指标联合应用的优势,今后需进一步扩大样本量,采用多中心随机对照研究以弥补该项不足。此外,由于本研究为单中心回顾性研究,样本量偏少,缺乏动态性,适用人群有限。今后可扩大样本量、采用多中心、前瞻性研究进一步分析NLR、PCT与ASCOP合并HAP的关系。
作者贡献:马国营进行文章的构思与设计,结果的分析与解释,撰写论文,负责文章的质量控制及审校;王维展进行研究的实施与可行性分析;马国营、韩永燕、杨俊礼进行数据收集;韩永燕、孙伟进行数据整理;韩永燕进行统计学处理;韩永燕、王维展进行论文的修订;马国营、王维展对文章整体负责,监督管理。
本文无利益冲突。

