动脉瘤夹闭术后脑脊液引流与直接缝合硬脑膜对脑积水及脑血管痉挛风险的影响
胡海斌
【摘要】 目的:探討动脉瘤夹闭术后脑脊液引流与直接缝合硬脑膜对脑积水、脑血管痉挛风险(CVS)的影响。方法:选取笔者所在医院2015年5月-2016年5月收治的脑动脉瘤并蛛网膜下腔出血(SAH)患者102例,均接受动脉瘤夹闭术治疗。根据随机数字表法分成A组与B组,各51例,A组术后行脑脊液引流,B组术后直接缝合硬脑膜。比较两组术后脑积水、脑血管痉挛发生率,并分析术后脑积水、脑血管痉挛发生的危险因素。
结果:A组脑积水、CVS发生率为5.88%、3.92%,低于B组的19.61%、15.69%,且A组总发生率为9.80%,低于B组的35.29%,差异有统计学意义(P<0.05)。发生脑积水、CVS患者的Hunt-Hess Ⅲ~Ⅳ级、大型动脉瘤、无脑脊液引流占比分别为52.17%、21.74%、78.26%,高于未发生患者的22.78%、2.53%、41.77%,差异均有统计学意义(P<0.05)。Logistic回归性分析提示Hunt-Hess Ⅲ~Ⅳ级、大型动脉瘤、无脑脊液引流是患者动脉瘤夹闭术后脑积水、CVS发生的独立危险因素(P<0.05)。结论:动脉瘤夹闭术后不进行脑脊液引流是导致术后出现脑积水、CVS的重要因素,与直接缝合硬脑膜相比,术后行脑脊液引流能降低脑积水、CVS风险。
【关键词】 脑动脉瘤; 蛛网膜下腔出血; 脑积水; 脑血管痉挛
doi:10.14033/j.cnki.cfmr.2019.04.001 文献标识码 A 文章编号 1674-6805(2019)04-000-03
Effect of Cerebrospinal Fluid Drainage and Direct Suture of Dura Mater on the Risk of Hydrocephalus and Cerebral Vasospasm after Aneurysm Clipping/HU Haibin.//Chinese and Foreign Medical Research,2019,17(4):-3
【Abstract】 Objective:To investigate the effects of cerebrospinal fluid drainage and direct suture of dura mater on the risk of hydrocephalus and cerebral vasospasm(CVS) after aneurysm clipping.Method:A total of 102 patients with cerebral aneurysm and subarachnoid hemorrhage(SAH) admitted to our hospital from May 2015 to May 2016 were treated with aneurysm clipping.According to the random number table method,51 cases were divided into group A and group B.Group A was followed by cerebrospinal fluid drainage,and group B was directly sutured.The incidence of hydrocephalus and cerebral vasospasm was compared between the two groups,and the risk factors of postoperative hydrocephalus and cerebral vasospasm were analyzed.Result:The incidence of hydrocephalus and CVS in group A was 5.88% and 3.92%,which was lower than 19.61% and 15.69% in group B,and the total incidence rate in group A was 9.80%,which was lower than 35.29% in group B,the differences were statistically significant(P<0.05).The percentage of Hunt-Hess Ⅲ-Ⅳ,large aneurysm and cerebrospinal fluid drainage of patients with hydrocephalus and CVS were 52.17%,21.74% and 78.26%,respectively,which were higher than 22.78%,2.53% and 41.77% of patients without hydrocephalus and CVS,the differences were statistically significant(P<0.05).Logistic regression analysis indicated that Hunt-Hess Ⅲ-Ⅳ,large aneurysm and cerebrospinal fluid-free drainage were independent risk factors for hydrocephalus and CVS after aneurysm clipping(P<0.05).Conclusion:Cerebrospinal fluid drainage after aneurysm clipping is an important factor leading to hydrocephalus and CVS after operation.Compared with direct suture dura mater,cerebrospinal fluid drainage can reduce the risk of hydrocephalus and CVS.
【Key words】 Cerebral aneurysm; Subarachnoid hemorrhage; Hydrocephalus; Cerebral vasospasm
First-authors address:Guangan Peoples Hospital,Guangan 638001,China
腦动脉瘤具有发病急、病情凶险等特点,研究表明在这类病例中,约90%的患者首发症状为蛛网膜下腔出血(SAH),致残率、死亡率高[1]。即便患者存活,若病情未能及时处理,在1~3周内极易导致再次出血。动脉瘤夹闭术在脑动脉瘤并SAH治疗中应用广泛,它能使载瘤动脉管壁恢复正常,改善局部血流速度,将瘤体封闭。然而,有研究指出术后因受血脑屏障破坏、脑组织损伤等影响,脑血管痉挛、脑积水发生风险仍未得到有效控制,对患者预后有不良影响[2]。鉴于此,临床必须采取有效措施减少术后相关并发症的发生。近年来,研究发现脑脊液引流能将脑部积血及时清除,使脑膜刺激减轻,有利于预防术后并发症发生[3]。为了进一步分析脑脊液引流对动脉瘤夹闭术后脑积水与脑血管痉挛风险的影响,本院纳入102例脑动脉瘤并SAH患者为研究对象,为临床治疗提供依据,便于改善预后,现将研究情况报告如下。
1 资料与方法
1.1 一般资料
选取笔者所在医院2015年5月-2016年5月收治的脑动脉瘤并SAH患者102例,均接受动脉瘤夹闭术治疗。根据随机数字表法分成A组与B组,各51例。A组男28例,女23例,年龄18~65岁,平均(42.30±15.19)岁;Hunt-Hess分级:Ⅰ级9例、
Ⅱ级28例、Ⅲ级13例、Ⅳ级1例;病灶部位:前交通动脉20例、
中动脉11例、后交通动脉8例、椎动脉12例;高血压史:有15例、无36例;糖尿病史:有11例、无40例;吸烟史:有13例、无38例;动脉瘤大小:小型19例、中型28例、大型
4例。B组男26例,女25例,年龄18~65岁,平均(41.24±14.02)岁;Hunt-Hess分级:Ⅰ级6例、Ⅱ级29例、Ⅲ级14例、Ⅳ级
2例;病灶部位:前交通动脉23例、中动脉10例、后交通动脉7例、椎动脉11例;高血压史:有13例、无38例;糖尿病史:有14例、无37例;吸烟史:有11例、无40例;动脉瘤大小:小型21例、中型27例、大型3例。两组基线资料比较,差异无统计学意义(P>0.05)。研究方案经笔者所在医院伦理委员会
通过。
1.2 纳入与排除标准
1.2.1 纳入标准 (1)年龄18~65岁;(2)符合美国卒中委员会制定的《ASA/AHA 动脉瘤性蛛网膜下腔出血的治疗指南(2012版)》中的诊断标准[4];(3)发病后72 h内入院进行头颅CT检查,提示存在SAH;(4)经头部血管造影证实为脑动脉瘤,发病后行动脉瘤夹闭术;(5)入院时有家属陪同,并签署知情同意书。
1.2.2 排除标准 (1)肝、肾、肺等重要脏器损害;(2)有导管插入禁忌;(3)动脉瘤夹闭术前已发生脑积水、血管痉挛、感染等并发症;(4)近3个月内有激素、利尿剂等药物应用史。
1.3 方法
两组均行动脉瘤夹闭术,术前实施全身麻醉,将头部固定,从翼点入路,依次对外侧裂池、视交叉池、颈动脉池进行解剖,使载动脉瘤暴露,将其夹闭,采用生理盐水对蛛网膜下腔予以冲洗。A组术后行脑脊液引流,在腰大池留引流管,将硬脑膜缝合,每日引流量为200~300 ml,同时给予防脱水、止血等对症处理,引流时间为1~3 d。B组术后直接缝合硬脑膜,将引流管置于硬脑膜外,引流时间与A组相同。两组术后均每日取20 mg尼莫地平(拜耳先灵医药保健股份公司,批准文号:H20090578)泵注,给药2周。
1.4 观察指标
观察并比较两组术后脑积水、脑血管痉挛(CVS)发生率。脑积水参考中华神经外科分会神经创伤专业组制定的《颅脑创伤后脑积水诊治中国专家共识》进行诊断[5]。CVS参考中华医学会神经外科学分会制定的《脑血管痉挛防治神经外科专家共识》进行诊断[6]。主治医师统计102例患者脑积水、CVS例数,统计性别、年龄、Hunt-Hess分级、病灶部位、高血压史、糖尿病史、吸烟史、动脉瘤大小及动脉瘤夹闭术后有无脑脊液引流情况,经Logistic回归分析明确患者术后发生脑积水、CVS的危险因素。
1.5 统计学处理
采用SPSS 20.0对两组临床资料进行分析,计数资料以率(%)表示,采用字2检验,计量资料以(x±s)表示,采用t检验,利用Logistic回归性分析明确患者术后发生脑积水、CVS的危险因素,P<0.05为差异有统计学意义。
2 结果
2.1 两组脑积水、CVS发生率比较
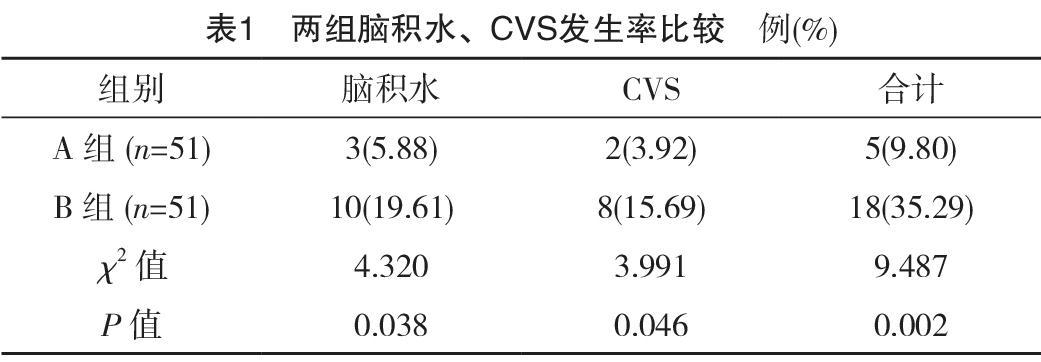
A组脑积水、CVS发生率为5.88%、3.92%,低于B组的19.61%、15.69%,差异均有统计学意义(P<0.05)。A组总发生率为9.80%,低于B组的35.29%,差异有统计学意义(P<0.05),见表1。
2.2 患者临床特征与动脉瘤夹闭术后发生脑积水、CVS的关系
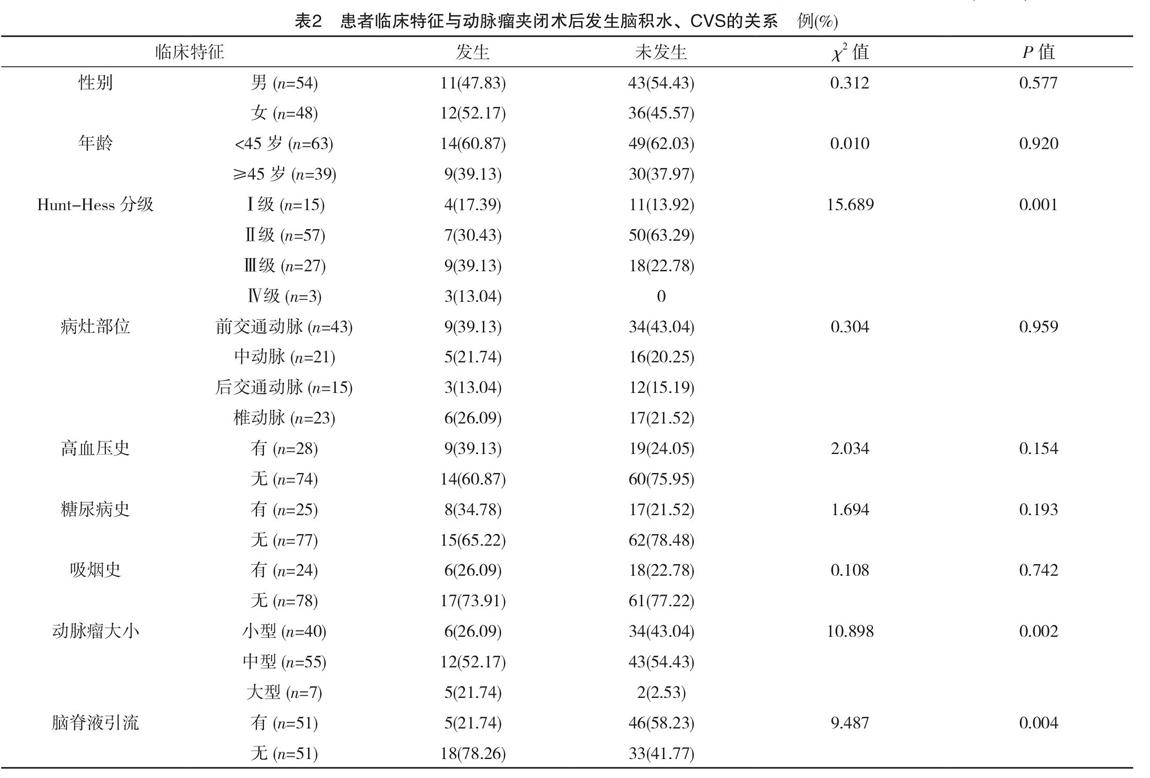
发生脑积水、CVS患者的Hunt-Hess Ⅲ~Ⅳ级、大型动脉瘤、无脑脊液引流占比分别为52.17%、21.74%、78.26%,高于未发生者的22.78%、2.53%、41.77%,差异均有统计学意义(P<0.05),见表2。
2.3 患者动脉瘤夹闭术后脑积水、CVS发生的独立危险因素
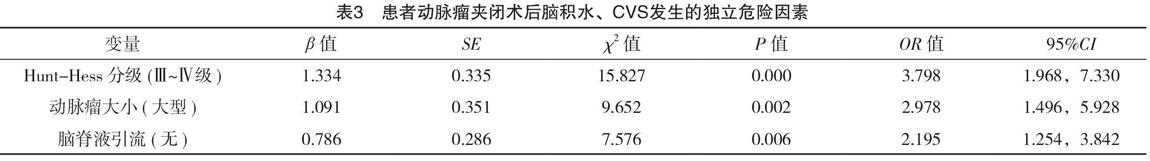
将表2中有统计学意义的变量纳入Logistic回归性分析,提示Hunt-Hess Ⅲ~Ⅳ级、大型动脉瘤、无脑脊液引流是患者动脉瘤夹闭术后脑积水、CVS发生的独立危险因素(P<0.05),见表3。
3 讨论
动脉瘤并SAH患者的脑积水、CVS发生率较高,尽管在动脉瘤夹闭术后予以药物治疗,但仍未能有效预防脑积水、血管痉挛等并发症的发生[7]。CVS主要因血液流入蛛网膜下腔,致血管壁受到机械性刺激所致。脑积水已被证实与蛛网膜下腔出血密切相关,患者出血量越多,则脑出血危险性越大[8]。近年来,引流技术在临床中被广泛应用,其主要目的在于将局部聚集的血液、脓性分泌物等液体引流至远处,从而促进创面愈合,减少并发症发生。
动脉瘤术后可能并发连通性脑积水,并导致对侧硬膜下积液,对患者预后影响非常大。究其原因可能在于脑脊液梗阻,导致蛛网膜下腔、蛛网膜绒毛中红细胞性质改变并破碎,促进软脑膜细胞增生,从而引起大量胶原产生,致蛛网膜粘连、血管间隙闭塞,不利于脑脊液循环、吸收,继而诱发脑积水或形成积液[9]。脑血管痉挛在动脉瘤术后发生率也较高,但具体机制尚未彻底明确,目前,研究认为可能与炎症反应、一氧化氮、红细胞分解产物、内皮素等相关,致残率、死亡率非常高[10]。本研究针对动脉瘤并SAH患者制定了两种术后处理方案,其中A组术后行脑脊液引流,B组直接缝合硬脑膜,结果提示A组脑积水、CVS发生率低于B组,表明术后脑脊液引流能控制脑积水、CVS发生风险。冯雷等[11]研究提示血性脑脊液容易造成血管压迫,促使管径变细,增加流速,而将血性脑脊液清除,能防止血管受压,避免不良事件发生,与本研究结论基本符合。笔者结合上述研究,推测脑脊液引流能将局部氧自由基、血管活性物质清除,使因创伤诱发的血管收缩缓解,从而降低脑积水、CVS发生率。
本研究发现,发生脑积水、CVS患者的Hunt-Hess Ⅲ~Ⅳ级、大型动脉瘤、无脑脊液引流占比高于未发生者,最终经Logistic回归性分析证实三者均为患者动脉瘤夹闭术后发生脑积水、CVS的独立危险因素。脑积水、CVS对脑动脉瘤并SAH患者的预后影响非常大,其中Hunt-Hes分级、动脉瘤大小已被多项研究证实是动脉瘤夹闭术后并发症发生的危险因素[12-13]。本研究创新之处在于证实术后不进行脑脊液引流也是脑积水、CVS发生的重要影响因素。脑积水、CVS发生机制非常复杂,动物实验提示CVS程度与蛛网膜下腔出血量、积血位置存在关联[14]。当发生蛛网膜下腔出血后,导致红细胞破坏,诱发血管收缩,增加内皮素释放量与内皮细胞合成量,从而引起相关并发症。而术后及时进行脑脊液引流,能缓解血管收缩,改善局部缺氧、缺血状态,纠正脑循环紊乱,能降低脑积水风险。
综上,本研究证实动脉瘤夹闭术后行脑脊液引流,能降低脑积水、CVS发生率,且术后不进行脑脊液引流是导致脑积水、CVS发生的独立危险因素,临床需引起重视。除此之外,本研究也存在局限性,如纳入样本量少,未来将扩大样本量进一步分析脑脊液引流对患者脑积水、CVS发生风险的影响。
参考文献
[1]魏社鹏,赵继宗.未破裂颅内动脉瘤的研究进展[J].国际神经病学神经外科学杂志,2017,44(3):311-315.
[2]韩利,丁新民.大脑中动脉动脉瘤破裂伴血肿的手术诊疗研究[J].山西医药杂志,2016,45(13):1519-1521.
[3]侯明山,许彦钢,杨军,等.早期血管内栓塞联合脑脊液引流治疗动脉瘤性蛛网膜下腔出血[J].中华神经外科疾病研究杂志,2017,16(2):165-166.
[4] Jr C E,Rabinstein A A,Carhuapoma J R,et al.Guidelines for the management of aneurysmal subarachnoid hemorrhage:a guideline for healthcare professionals from the American Heart Association/american Stroke Association.[J].Stroke:a Journal of Cerebral Circulation,2012,25(9):1901-1914.
[5]中华神经外科分会神经创伤专业组.颅脑创伤后脑积水诊治中国专家共识[J].中华神经外科杂志,2014,30(8):840-843.
[6]中华医学会神经外科学分会.脑血管痉挛防治神经外科专家共识[J].中华医学杂志,2008,88(31):356-362.
[7]刘炎,杭春华,茅磊,等.高分级动脉瘤性蛛网膜下腔出血颅内动脉瘤夹闭术后不同引流方式的疗效及对预后的影响[J].疑难病杂志,2017,16(6):623-626.
[8]贾翊平,郭永川,梁世鹏,等.早期终板造瘘对动脉瘤性蛛网膜下腔出血后脑积水影响的研究进展[J].中国实验诊断学,2017,21(3):552-556.
[9]刘庆国,宋志斌,高建伟,等.颅内破裂动脉瘤夹闭术和栓塞术后分流依赖性脑积水的系统评价[J].中国现代神经疾病杂志,2016,16(2):71-78.
[10]路驚宇,王小健.外伤性与动脉瘤性蛛网膜下腔出血脑血管痉挛的对比分析[J].中华神经外科疾病研究杂志,2016,15(5):420-423.
[11]冯雷,吕传峰,刘运振,等.颅内压监测下持续腰大池引流血性脑脊液的安全性及效果[J].实用临床医药杂志,2017,21(1):113-114.
[12]黄充,李志强.影响颅内动脉瘤性蛛网膜下腔出血预后的相关因素分析[J].中华老年医学杂志,2016,35(6):596-599.
[13]赵红英,杨国涛,王海滨,等.合并症对脑动脉瘤破裂引起蛛网膜下腔出血老年患者早期预后的影响[J].现代预防医学,2017,44(13):2489-2492.
[14]李晓天,赵冬,代林志,等.Neuritin对大鼠蛛网膜下腔出血后早期脑损伤影响的研究[J].中国全科医学,2016,19(24):2908-2915.

