孕妇与新生儿脐血及对应儿童的乙型肝炎病毒标志物的对比分析
张淑仪 黄素然
(东莞市莞城医院妇产科 东莞 523000)
乙型肝炎病毒(hepatitis B virus,HBV)属于全球性疾病,而母婴传染是其主要传播途径。虽然孕前主动免疫和生产后被动免疫,可以大幅降低母婴垂直传播率,但仍然有10%左右的免疫失败率,使得新生儿成为慢性HBV携带者[1]。因此,针对乙型肝炎传播的常用模式,对比孕妇(产检分娩时)、新生儿和对应儿童(>3岁,入托时体检)乙型肝炎病毒标志物,深入分析HBV垂直传播规律,为降低和阻断母婴传播率提供参考。
1 研究资料和方法
1.1 研究资料
回顾性分析2018年1月~2019年1月妇产科收治的孕妇、新生儿和对应儿童60例,孕妇共60例,孕期(36.42±0.23)周,平均年龄(22.45±1.09)岁;对应儿童男童42例,女童16例,平均年龄(1.5±0.1)岁。检验三者的血液中的HBV标志物,即乙型肝炎表面抗原(HBsAg)、乙型肝炎表面抗体(HBcAb)、乙型肝炎e抗原(HBeAg)、乙型肝炎e抗体(HBeAb)、乙型肝炎核心抗体(HBcAb)。
1.2 研究方法
抽取孕妇与对应儿童静脉血各10ml及新生儿脐带血5ml,进行2000r/min速度离心,离心10min,静置10min后进行全自动酶免疫分析(深圳爱康生产的Uranus-AE-150型),分析过程中使用人乙型肝炎病毒HBV检测盒(上海彩佑公司生产),全程检测严格按照操作说明进行[2]。
1.3 统计方法

2 结果
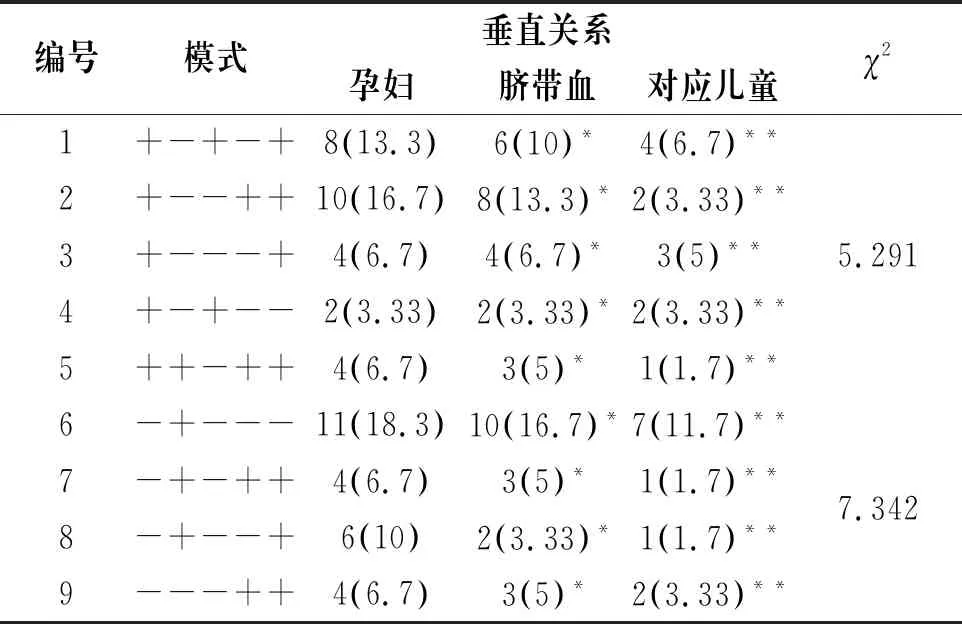
统计结果显示,HBV标志物的常见9种组合中,HBsAg阳性模式对应的垂直传播率(孕妇-新生儿-儿童)为(4+2+3+2+1)/(8+10+4+2+2)=46.15%;孕妇的HBsAg阳性率43.33%,新生儿脐带血为38.3%,对应儿童为20%,三者呈现HBsAg阳性率递减趋势,并存在显著差异(P<0.05);孕妇HBeAg阳性率51.7%,新生儿脐带血为38.3%,对应儿童为25%,三者呈现HBeAg阳性率递减趋势,并存在显著差异(P<0.05),见表1。
表1 孕妇与新生儿脐带血及对应儿童的HBV标志物所占比例[n(%)]
编号模式垂直关系孕妇脐带血对应儿童χ21+-+-+8(13.3)6(10)*4(6.7)**2+--++10(16.7)8(13.3)*2(3.33)**3+---+4(6.7)4(6.7)*3(5)**4+-+--2(3.33)2(3.33)*2(3.33)**5++-++4(6.7)3(5)*1(1.7)**5.2916-+---11(18.3)10(16.7)*7(11.7)**7-+-++4(6.7)3(5)*1(1.7)**8-+--+6(10)2(3.33)*1(1.7)**9---++4(6.7)3(5)*2(3.33)**7.342
注:*P<0.05代表与孕妇比,存在显著差异;**P<0.05代表与脐带血新生儿比,存在显著差异。
3 讨论
通过对2016年1月~2019年1月3年的孕妇、新生儿和对应儿童的回顾性分析,发现9种常见感染模式中孕妇的感染比例中,“小三阳”[HBsAg(+)、HBeAb(+)、HBcAb(+)]比例最大,约为13.3%, 且与新生儿、对应儿童存在显著差异(P<0.05),与国内研究结果保持一致[3],这可能是由于孕妇免疫能力下降,乙型肝炎病毒活动性增强。另外,本文选自孕妇均在25岁左右,自身免疫系统建立相对完善,所以呈现乙型肝炎携带状态。在对应儿童感染比例中,“大三阳”[HBsAg(+)、HBeAg(+)、HBcAb(+)]所占比例最大,约占10%,且与新生儿、对应儿童存在显著差异(P<0.05),与国内研究结果保持一致[4]。这可能是由于新生儿和对应儿童自身免疫系统尚未完善建立,且自身携带病毒,病毒增值活动增强。随着对应儿童自身免疫力的提高,病毒与免疫系统将处于“平衡状态”,进入乙型肝炎慢性期,即“乙肝病毒携带”。因此,孕期护理干预,以及新生儿和对应儿童的抗病毒治疗,应该选择时机早期进行。在HBsAg阴性感染模式中,HBsAb(+)感染的比例最高,孕妇为18.3%,儿童为11.7%,远高于其他感染情况,且三组间存在显著差异,具有统计学意义(P<0.05),与国内研究结果保持一致[5],这可能是由于孕期7~9个月时,注入200μg乙型肝炎免疫球蛋白,实现了乙型肝炎病毒传播的有效阻抗。
本文研究结果显示,“大三阳”、“小三阳”等HBsAg阳性感染模式,是孕妇、新生儿和对应儿童出现HBV感染的高危因素。因此,需要加强孕妇和新生儿的强行免疫干预,注射乙型肝炎免疫球蛋白,阻断母婴垂直传播。在HBsAg阴性感染模式中,HBsAb(+)感染的比例最高,孕妇为18.3%,儿童为11.7%,说明新生儿强行免疫,儿童免疫接种以及产前干预是预防乙型肝炎的主要手段。HBsAg阴性感染比例较大,说明社会加强乙型肝炎预防知识宣传、乙型肝炎疫苗接种和强行免疫,可以有效预防HBV的传播,更好地阻断母婴垂直传播。