分析阴道超声与腹部超声应用于宫腔内疾病患者临床诊断中的效果
徐丹
【摘要】 目的 分析宫腔内疾病诊断中阴道超声与腹部超声的临床应用价值。方法 71例宫腔内疾病患者, 分别进行腹部超声检查和阴道超声检查。将病理诊断作为金标准, 比较阴道超声和腹部超声的诊断结果及漏诊率、敏感度。结果 阴道超声诊断准确率92.96%高于腹部超声的73.24%, 漏诊率4.23%, 明显低于腹部超声的15.49%, 敏感度95.65%高于腹部超声的82.54%, 差异具有统计学意义(P<0.05)。结论 宫腔内疾病患者的临床诊断中, 阴道超声比腹部超声有着更高的诊断准确度和敏感度, 为了降低漏诊率建议两种联合使用。
【关键词】 阴道超声;腹部超声;宫腔内疾病
DOI:10.14163/j.cnki.11-5547/r.2019.03.020
宫腔内疾病在妇科疾病患者中占有较大比例, 常见的有子宫肌瘤、子宫内膜癌、子宫内膜炎、宫腔残留物、子宫内膜息肉等, 不同的疾病临床治疗的方式也会不同, 所以进行准确的鉴别诊断至关重要。超声检查能够通过宫腔形态、回声等进行诊断[1]。以往运用腹部超声, 通过多方向、多角度扫描, 探查宫腔内形态, 但是容易受到各种环境因素的影响, 出现漏诊、误诊情况;而阴道超声的应用, 在一定程度上弥补了腹部超声的不足[2]。本院为了进一步明确两种超声的诊断价值进行了深入研究, 现报告如下。
1 资料与方法
1. 1 一般资料 筛选本院2017年8月~2018年10月收治的71例宫腔内疾病患者为研究对象, 年龄18~62岁, 平均年龄(38.7±8.9)岁;其中41例有妊娠史、30例无妊娠史;病理诊断:8例宫内残留物、2例葡萄胎、12例子宫腺肌症、8例过期流产、10例子宫内膜癌、16例子宫肌瘤、6例子宫内膜增生、9例子宫内膜息肉。
1. 2 方法
1. 2. 1 腹部超声 患者检查前多饮水、憋尿, 呈仰卧体位, 将腹部暴露出来, 探头频率调整到3.5 MHz, 将耦合剂涂抹于探头上, 行斜向、横向、纵向常规下腹扫描, 观察输卵管、盆腔和周围组织、子宫、卵巢等状况, 同时仔细、准确的记录子宫形态、厚度、内膜回声、宫内肿块、周围肌层、局部血流等情况。
1. 2. 2 阴道超声 患者检查前排空膀胱, 呈截石体位, 将探头频率调整到7.5 MHz, 将消毒后的安全套置于探头上, 再涂抹耦合剂, 将其慢慢的放入阴道, 到穹窿、宫颈位置, 通过旋转探头进行横面、纵面和多角度扫描, 掌握盆腔、子宫内部等情况, 具体观察内容同对照组。
1. 3 观察指标 将病理诊断作为金标准, 比较阴道超声和腹部超声的诊断结果及漏诊率、敏感度。
1. 4 统计学方法 采用SPSS23.0统计学软件对研究数据进行统计分析。计数资料以率(%)表示, 采用χ2检验。P<0.05表示差异具有统计学意义。
2 结果
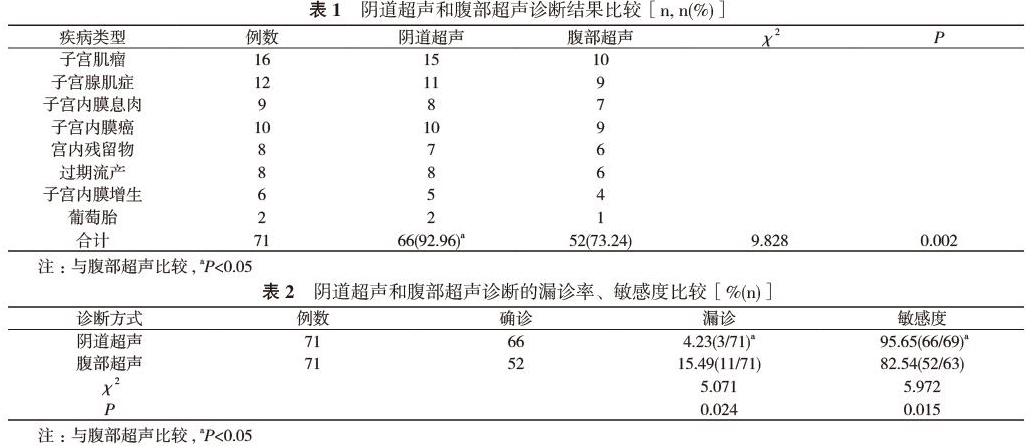
2. 1 阴道超声和腹部超声诊断结果比较 阴道超声诊断准确率为92.96%, 高于腹部超声的73.24%, 差异具有统计学意义(P<0.05)。见表1。
2. 2 阴道超声和腹部超声诊断的漏诊率、敏感度比较 阴道超声诊断漏诊率明显低于腹部超声, 敏感度高于腹部超声, 差异具有统计学意义(P<0.05)。见表2。
3 讨论
宫腔内疾病一直以来在女性中都有着较高的发生率, 患者分布在各个年龄层, 主要表现为不孕、阴道不规则出血、月经异常等, 给女性的身心健康带来巨大影响。良性和恶性的宫腔内疾病在治疗上区别较大, 所以在临床诊断中要准确鉴别, 随著诊疗设备的发展, 超声检测仪器也有了改进, 不仅能探查器官形态, 还能动态观察血流情况, 在疾病诊断中应用价值较高[3-5]。但是经腹部超声和经阴道超声在效果上有着一定的不同, 腹部超声在检查中探头频率低、距离宫腔较远, 更容易受到肥胖、肠气等因素的影响, 会降低诊断的准确性。
经阴道超声检查是近些年来备受关注的检查方式, 能够弥补腹部超声的不足, 在宫腔内疾病的诊断中, 可以获得更丰富、更真实的信息, 其优势主要表现为:首先, 在检查时不用憋尿, 检查时间更灵活, 能减少检查等待时长, 提升患者舒适度;其次, 经阴道超声有更高的探头频率, 离宫腔更近, 对宫腔位置、结构、大小等更清晰的显示;再次, 因为在扫描中不会受到子宫位置干扰, 可获得更清晰声像, 所以能观察到内膜、微小的病变, 还能清晰观察到术后宫腔内残留物, 降低漏诊率;然后, 探头体积小, 操作便捷, 能更好的转变扫描深度和方向, 所以能观察到更为明确的宫腔内异物、子宫肌瘤等情况;最后, 能显示宫腔内肌层浸润、积液等情况, 以便患者及时、有效治疗[6-11]。
本次研究中, 阴道超声诊断准确66例, 准确率为92.96%;腹部超声诊断准确52例, 准确率为73.24%;阴道超声诊断准确率高于腹部超声, 差异具有统计学意义(P<0.05)。阴道超声诊断漏诊率为4.23%, 明显低于腹部超声的15.49%, 差异具有统计学意义(P<0.05);阴道超声诊断敏感度为95.65%, 高于腹部超声的82.54%, 差异具有统计学意义(P<0.05)。由此可见, 阴道超声在宫内疾病的诊断中比腹部超声优势更大, 能为临床治疗提供更多依据。但是, 如果患者存在阴道不规则出血状况, 会影响影像质量, 为了进一步提升诊断精准性和及时性, 可用两种方式共同检查。
综上所述, 宫腔内疾病患者的诊断中, 阴道超声比腹部超声有着更高的诊断准确度和敏感度, 如有必要可两种联合使用。
参考文献
[1] 韩培辰, 陈伟. 腹部超声联合阴道超声诊断妇科急腹症的临床应用研究. 河北医科大学学报, 2017, 38(1):56-58.
[2] 冯涛, 陈群英. 腹部超声与阴道超声在子宫腺肌病中的诊断价值. 中国临床研究, 2016, 29(1):115-117.
[3] 邢孔丽. 腹部超声与阴道超声在异位妊娠诊断中的价值. 中国妇幼保健, 2017, 32(8):1802-1803.
[4] 贾群玲. 经阴道超声在女性盆腔疾病筛查中的应用. 中国超声医学杂志, 2016, 32(12):1129-1132.
[5] 韦金梅. 阴道超声和腹部超声诊断宫腔内疾病的应用研究. 当代医学, 2013(9):105-106.
[6] 李粒. 研究阴道超声与腹部超声应用于宫腔内疾病患者临床诊断中的效果. 医药前沿, 2016, 6(26):17-18.
[7] 沈莉君. 宫腔内疾病应用不同超声检查的临床效果. 保健文汇, 2016(2):77.
[8] 刘泽军, 管志能, 侯卓. 腹部超声和阴道超声对宫腔疾病的诊断价值. 医药与保健, 2015(4):167-168.
[9] 冯嘉贤. 阴道超声和腹部超声诊断宫腔内疾病的比较性研究. 医药前沿, 2014, 4(15):257.
[10] 王栋. 阴道超声与腹部超声应用于子宫腺肌病患者临床诊断中的效果探讨. 医学信息, 2016, 29(27):40-41.
[11] 刘红梅. 子宫内膜病变诊断中经阴道超声与腹部超声的应用效果对比分析. 世界最新医学信息文摘, 2016(2):183-184.
[收稿日期:2018-11-21]

