阻塞性睡眠呼吸暂停低通气综合征对2型糖尿病患者动态血糖及肾功能的影响
白 冰 ,赵文飞,吴毓敏△
(郑州大学第五附属医院:1.内分泌科;2.呼吸内科,郑州 450000)
阻塞性睡眠呼吸暂停低通气综合征(obstructive sleep apnea hypopnea syndrome,OSAHS)可由各种原因引起,患者临床症状表现为睡眠时发生呼吸暂停或低通气,反复发作夜间低氧和高碳酸血症,并产生一系列并发症如糖尿病、高血压、心脑血管疾病等[1]。OSAHS和2型糖尿病(T2DM)常常并存,T2DM患者OSAHS的发病率为18%~36%,而OSAHS患者T2DM的发病率高达40%[2]。OSAHS患者的夜间睡眠紊乱、低氧、交感神经活性增加及下丘脑-垂体-肾上腺皮质轴的功能改变等,均是导致机体应激并出现胰岛素抵抗、血糖紊乱和炎性反应等的因素[3]。同时,也有研究[4]认为,OSAHS对于T2DM患者造成的不良影响之中,还包括促进糖尿病肾病的发生、发展。目前国内外关于OSAHS合并T2DM患者动态血糖及肾功能的研究较少。本研究旨在探讨OSAHS对T2DM肾功能及动态血糖的影响,以期从改善睡眠、纠正夜间低氧等方面指导糖尿病及其并发症的防控。
1 资料与方法
1.1一般资料 选取2017年10月至2018年8月在郑州大学第五附属医院内分泌科及呼吸内科住院的T2DM患者共75例,其中合并OSAHS者50例。纳入标准(1)T2DM:根据世界卫生组织1999年糖尿病诊断标准[5],空腹血糖(FPG)≥7.0 mmol/L,餐后2 h血糖(OGTT 2 h PG)≥11.1 mmol/L;(2)OSAHS:每晚7 h睡眠过程中呼吸暂停及低通气反复发作超过30次以上,或者呼吸暂停低通气指数(AHI)每小时大于或等于5次。排除标准:(1)各种原因引起上气道解剖异常,如鼻息肉、鼻中隔偏曲、腺样体肥大、扁桃体肥大及有上气道手术史等;(2)合并甲状腺疾病、肾上腺疾病、脑梗死或脑出血、心功能不全(NYHA分级大于或等于3级)、感染、慢性阻塞性肺疾病、肿瘤等。本研究获得本院伦理委员会批准,且取得所有受试患者及家属的知情同意。
1.2方法
1.2.1一般资料及临床检验 收集受试者的一般资料:性别、年龄、身高、体质量,并计算体质量指数(body mass index,BMI),BMI=体质量(kg)/身高2(m2)。空腹抽取肘静脉血测定FPG、胰岛素水平(FINS)、糖化血红蛋白(HbA1c)、肌酐(Cr)、胱抑素C,留取晨尿检测尿微量清蛋白/尿肌酐(ACR),留取入院后第3天8:00时至第4天8:00时的全部尿液,行24 h尿蛋白定量(Upro)及24 h尿微量清蛋白(mAlb)测定。
计算胰岛素抵抗指数(HOMA-IR)=FBG×FINS/22.5。估算肾小球滤过率,eGFR[mL/(min·1.73 m2)]=(140-年龄)×体质量(kg)/72×Cr(mg/dL);上述所有临床检验项目均由郑州大学第五附属医院检验科进行测定。
1.2.2分组 根据中华医学会呼吸学分会睡眠呼吸障碍学组诊断标准(2011年修订)[6],以睡眠呼吸低通气指数(apnea hypopnea index,AHI)和夜间血氧饱和度(lowest arterial oxygen saturation,LSaO2)对T2DM合并OSAHS患者进行分组,其中AHI为主要判断标准,LSaO2作为参考。
睡眠呼吸障碍评价标准:轻度为5≤AHI<15或85%≤LSaO2<90%,中度为15≤AHI<30或80%≤LSaO2<85%,重度为AHI≥30或LSaO2<80%。
根据上述标准,将受试对象分为3组,分别为单纯T2DM组(T2DM组)、T2DM合并轻度OSAHS组(轻度OSAHS组),T2DM合并中重度OSAHS组(中重度OSAHS组)。
1.2.3多导睡眠图(polysomnography,PSG)监测 受试者于入院后均佩戴便携式睡眠呼吸监测仪,夜间连续检测不小于7 h,记录AHI和LSaO2。患者受检日均未引用咖啡、浓茶及酒等。
1.2.4动态血糖检测 动态血糖监测采用MMT-7102W型实时动态血糖监测系统(CGMS,美国Mini Med公司),所有入组患者均进行72 h实时监测。记录每位受试者的24 h平均血糖(24 h MBG),即监测期间共288个测定值的平均水平;平均血糖标准差(SDBG)即监测期间测定值的标准差;最大血糖波动幅度(LAGE)即监测期间最大与最小血糖值之差;平均血糖波动幅度(MAGE)即去除所有未超过一定阈值(1个SDBG)的血糖波动后,根据第一个有效波动方向计算血糖波动幅度而得到的平均值;日间血糖平均绝对差(MODD)即连续2 d内相对应测定值之差的绝对值的平均水平。

2 结 果
2.1一般情况 根据分组标准,T2DM组、轻度OSAHS组、中重度OSAHS组纳入患者人数分别为25、23、27例。各组间HOMA-IR的差异有统计学意义(P<0.05)。轻度OSAHS组、中重度OSAHS组HOMA-IR均高于T2DM组,中重度OSAHS组HOMA-IR水平高于轻度OSAHS组,见表1。

表1 各组一般情况
*:P<0.05,与T2DM组比较;#:P<0.05,与轻度OSAHS组比较

表2 各组间动态血糖波动水平
*:P<0.05,与T2DM组比较;#:P<0.05,与轻度OSAHS组比较
2.2各组动态血糖波动水平 轻度OSAHS组、中重度OSAHS组的24 h MBG、SDBG、MAGE、MODD水平均大于T2DM组;中重度OSAHS组的24 h MBG、SDBG、MAGE、MODD水平大于轻度OSAHS组。
2.3各组肾功能指标检测水平 轻度OSAHS组、中重度OSAHS组的mAlb、尿ACR、胱抑素C水平均大于T2DM组;中重度OSAHS组的Upro、mAlb、尿ACR、胱抑素C、Cr水平大于轻度OSAHS组;OSAHS组间eGFR水平无差异,但均小于T2DM组,见表3。
2.4OSAHS组动态血糖、肾功能与OSAHS病程进展之间的相关性分析 轻度OSAHS组24 h MBG、SDBG、MAGE、MODD、mAlb、尿ACR、胱抑素C、Cr与AHI呈正相关(P<0.05),与LSaO2无相关性(P>0.05);中重度组24 h MBG、SDBG、MAGE、MODD、mAlb、尿ACR、胱抑素C、Cr与AHI呈正相关(P<0.05),与LSaO2无相关性(P>0.05),eGFR与AHI呈负相关(P<0.05),与LSaO2无相关性(P>0.05),见表4、5。

表3 各组肾功能指标检测水平
*:P<0.05,与T2DM组比较;#:P<0.05,与轻度组比较

表4 OSAHS组间动态血糖指标与AHI的相关性分析
*:P<0.05

表5 OSAHS组间肾功能指标与AHI的相关性分析
*:P<0.05
2.5OSAHS组的多因素Logistic回归分析 将表2、表3中有统计学差异的各项指标作为自变量,AHI作为因变量,进行多因素Logistic回归分析。动态血糖指标中,轻度OSAHS组中24 h MBG、MAGE与AHI独立相关(r2=0.74);见表6,中重度OSAHS组中24 h MBG、MAGE、MODD与AHI独立相关(r2=0.67),见表7;肾功能指标中,轻度OSAHS组中尿ACR与AHI独立相关(r2=0.49),见表6;中重度OSAHS组中mAlb、尿ACR、胱抑素C、eGFR与AHI独立相关(r2=0.63),见表7。
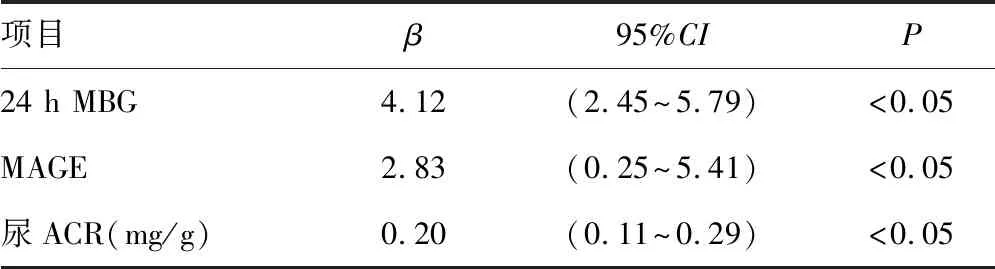
表6 轻度OSAHS组各指标与AHI的Logistic回归分析
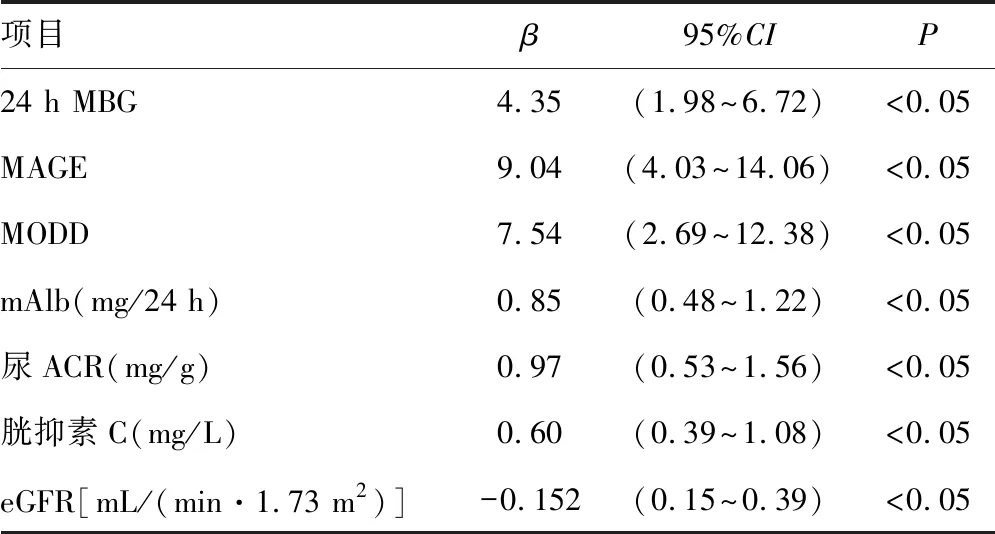
表7 中重度OSAHS组各指标与AHI的logistic回归分析
3 讨 论
T2DM是一种慢性代谢性疾病,可通过不同机制导致机体出现各种急慢性并发症,其中,糖尿病肾病是引起成人终末期肾病的主要原因。流行病学研究发现,T2DM与OSAHS的共患率较高。且有研究认为,OSAHS患者不仅存在不同程度的胰岛素抵抗和糖耐量异常,还可能引肾脏损害[7-8]。那么早期识其高危因素就显得至关重要,本研究就T2DM伴不同程度的OSAHS患者的血糖及肾功能相关因素进行探讨。
本研究观察到合并OSAHS的两组患者动态血糖波动指标(24 h BMG、SDBG、MAGE、MODD)及肾功能指标(mAlb、尿ACR、胱抑素C)均高于T2DM组,而肾小球滤过率在OSAHS组是下降的。在轻、中重度OSAHS组相关性分析中,上诉指标均与AHI具有相关性。进一步对两组进行回归分析,综合得出,动态血糖指标中,轻度OSAHS组中24 h MBG、MAGE与AHI独立相关,中重度OSAHS组中24 h MBG、MAGE、MODD与AHI独立相关;肾功能指标中,轻度OSAHS组中尿ACR与AHI独立相关;中重度OSAHS组中mAlb、尿ACR、胱抑素C、eGFR与AHI独立相关。因此可以认为,OSAHS有可能促进并加重T2DM患者血糖紊乱及肾功能的损害,且随着OSAHA的病程进展,这种影响更为显著。众国内外研究与本研究结果一致:FENDRI等[9]认为,OSAHS患者的夜间血糖水平升高,且独立于BMI;吴阳等[10]的研究显示,OSAHS可引起T2DM患者肾功能损害,且这种损害与OSAHS的严重程度有关。
T2DM和OSAHS在病理生理改变方面有相似之处,即二者均存在低氧、氧化应激及炎性反应[3,11]。合并有OSAHS的T2DM患者,其存在糖耐量异常、胰岛素抵抗的机制可能有以下几个方面:(1)OSAHS患者夜间睡眠紊乱、交感神经活动增加,导致某些升糖激素如儿茶酚胺、皮质醇失去其固有的正常节律,释放明显增多,从而导致血糖升高。(2)OSAHA患者因睡眠紊乱、呼吸暂停、低氧等情况,可出现糖的无氧酵解增多,部分丙酮酸还原成乳酸后进入肝脏转化为糖,同样可使血糖升高。(3)OSAHS患者反复发生低氧血症,细胞组织处于低氧及氧化应激状态,导致血管内皮功能障碍,使血管内皮上胰岛素受体功能受损,干扰胰岛素信号转导通路,最终可导致胰岛素抵抗,同时胰岛素抵抗加重血管内皮功能障碍,形成恶性循环[12]。(4)间歇性低氧可通过多个途径导致炎症因子如白细胞介素-6(IL-6)、肿瘤坏死因子-α(TNF-α)、C反应蛋白(CRP)等的释放增多,这些炎症因子之间的平衡失调也可诱发胰岛素抵抗及加重糖尿病并发症的发生发展[13]。
本研究还发现,OSAHS可加重T2DM患者肾功能的损害,推测原因可能如下:(1)OSAHS交感神经活性增加,可激活肾素-血管紧张素-醛固酮系统,导致缩血管效应,使肾小球出球小动脉阻力增加,肾小球高负荷,导致肾功能损伤。(2)OSAHS反复发生低氧,抑制血管内皮细胞NO合成酶的活性,进一步产生氧自由基,导致细胞损伤甚至细胞凋亡。同时,低氧可激活多种炎症因子导致血管内膜损伤,诱导肾脏结构功能损害[14]。(3)低氧及高碳酸血症反复发生,右心房压力、肺动脉压力、肾静脉压等增高,导致肾小球基底膜结构发生改变,致使蛋白滤出增加[15]。
在轻度OSAHS组与中重度OSAHS组中动态血糖指标与AHI的回归分析中,轻度OSAHS组24 h MBG、MAGE,中重度OSAHS组24 h MBG、MAGE、MODD与AHI独立相关,MAGE、MODD可较精确地评估日内、日间的血糖波动幅度[16],且MAGE更敏感,在轻度OSAHS中即可采用。肾功能指标分析中,轻度OSAHS组中尿ACR、与AHI独立相关;中重度OSAHS组中mAlb、尿ACR、胱抑素C、eGFR与AHI独立相关。尿ACR及eGFR作为糖尿病肾病诊断及分期的指标,同样可反映轻度OSAHS合并T2DM患者的肾损伤程度。而随着OSAHS的病情进展,胱抑素C、24 h尿微量清蛋白亦可反映肾功能mAlb损伤程度。
本研究样本量较小,具有一定局限性,需进一步扩大样本量及进行大规模的前瞻性研究,以明确OSAHS对T2DM血糖波动及肾功能的影响,进一步探讨其作用机制,从而对糖尿病及其并发症的预防、治疗措施等起到积极作用。

