阴道上药治疗宫颈高危型人乳头瘤病毒感染的临床疗效分析
杨敬红,谢秀超,张潇月,何丝思,陈 艾
(四川省绵阳市中医医院妇产科 621000)
宫颈癌是全球女性的第四大常见恶性肿瘤,在我国妇科癌症中居第一位,在全世界范围内每年新发宫颈癌病例已经高达47万左右,而死亡人数则超过23万,中国每年新发病例则达13.7万左右,且开始呈现出年轻化的趋势[1-2]。几乎所有的宫颈癌患者的宫颈组织中都能检测到人乳头瘤病毒(HPV)感染,可以确定HPV感染是宫颈癌的病因。HPV是一种微小的无胞膜双链环状小分子DNA病毒,属于乳多空病毒科,具有强烈的嗜上皮性、高度组织和宿主特异性,主要侵犯皮肤及黏膜上皮,目前已鉴定HPV型别约160种,其中40余种与女性生殖道感染有关,已确定13种高危型HPV与女性宫颈癌发病相关[3-4]。虽然目前广泛开展的宫颈癌筛查和宫颈疫苗的注射有效降低了宫颈癌的发病率,但是针对已经感染者发展为宫颈癌的风险仍然存在,所以针对宫颈高危型HPV的研究仍是必需的,笔者临床观察祖国医学锡类散针对宫颈高危型HPV感染疗效明确,现报道如下。
1 资料与方法
1.1一般资料 选择2016年6月至2018年6月在绵阳市中医医院妇产科门诊确诊为宫颈高危型HPV感染患者240例,所有患者经HPV-DNA检查确诊为高危型人乳头瘤病毒(HR-HPV)感染,按照中国《子宫颈癌筛查及异常管理相关问题专家共识》[5]进行分层研究且组织病理学分级低于子宫颈低级别鳞状上皮内病变(LSIL)。本研究经本院伦理委员批准,患者均签署知情同意书。根据随机同期对照试验方法入组,所有治疗组均纳入60例患者(年龄25~65岁),且4组患者一般资料比较差异无统计学意义(P>0.05),见表1。
1.2纳入标准与排除标准 纳入标准:(1)自愿签署知情同意书并完成全程临床试验;(2)年龄25~65岁且有性生活史;(3)HPV-DNA检测结果提示为高危型HPV者,且组织病理学分级低于子宫颈低级别鳞状上皮内病变(LSIL);(4)血常规、心、肺、肝肾功能正常,对药物无过敏。排除标准:(1)哺乳期或妊娠期妇女;(2)有精神疾病,依从性较差;(3)合并妇科肿瘤及严重的心、肝、肾、血液系统疾病;(4)接受了化疗或放疗;(5)治疗前4周内宫颈局部进行了物理及药物治疗;确诊感染人类免疫缺陷病毒(HIV)或梅毒;(6)子宫全切。
1.3治疗方法 治疗组1给予锡类散1 g(江苏七0七天然制药有限公司,国药准字号:Z32020726;规格 2 g)用生理盐水3 mL浸润后均匀涂擦于宫颈表面,隔日1次;治疗组2给予1枚α-2b干扰素栓(长春生物制品研究所有限责任公司,批号:S20150019,50万IU/枚)阴道上药,隔日1次;治疗组3给予瑞贝生女性抗毒洁阴复合剂[海南森瑞谱生命科学药业股份有限公司;卫生许可证号:琼卫消证字(2006)第0055号;规格 5套/盒(推注器:0.5 g冻干粉/支;溶解液:3.0 mL/支)],睡前推入阴道内,隔日1次;对照组予以生理盐水5 mL(四川科伦药业股份有限公司;批准文号:国药准字H51021156)均匀涂擦于宫颈表面,隔日1次。治疗周期为6周,于月经干净后第3天开始上药,隔日1次,共6周,经期停药。治疗期间告知患者如有性生活,要使用避孕套。治疗结束后2周进行HPV-DNA病毒载量检测、宫颈TCT检查。
1.4观察指标 观察各组患者治疗前后宫颈高危型HPV的转阴情况、宫颈TCT以及宫颈HPV-DNA病毒载量,治疗前后HPV16/18型的清除率的变化情况。

表1 患者一般资料比较
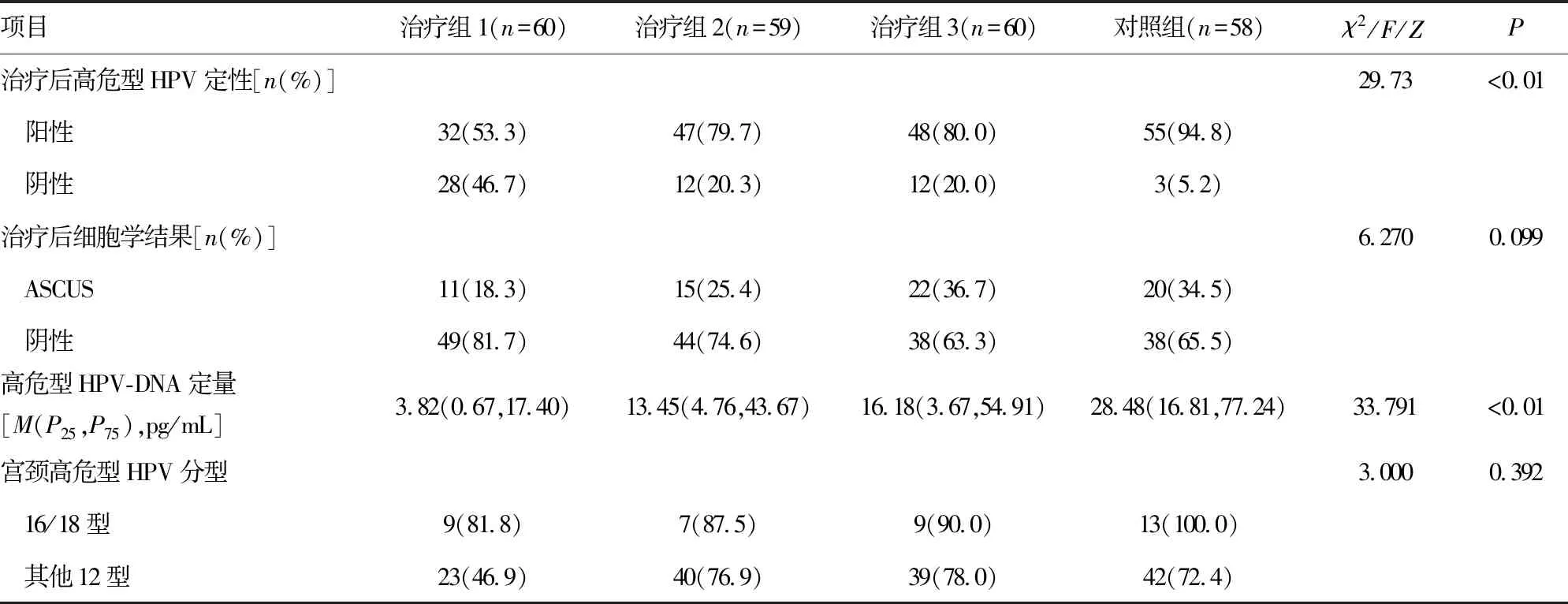
表2 4组患者治疗结果比较

2 结 果
治疗6周后治疗组1、治疗组3例患者均顺利完成试验,无脱落及不良事件;治疗组2有1例患者因对干扰素过敏(用后外阴皮肤发红、瘙痒)而中止试验,其高危型HPV分型为其他12型;对照组有1例患者因治疗过程中依从性较差(使用其他治疗药物)而中止试验,其高危型HPV分型为16型,有1例患者因外出而脱落,其高危型HPV分型为其他12型。治疗后4组患者高危型HPV转阴率差异有统计学意义、高危型HPV-DNA定量差异有统计学意义、宫颈细胞学无明显差异,见表2、3。
2.1治疗后患者宫颈高危型HPV转阴率 治疗6周后,4组患者高危型HPV转阴率具有差异,其中治疗组1明显优于其他治疗组,差异具有统计学意义(P<0.01);与对照组比较,其他3组转阴率均明显下降,差异具有统计学意义(P<0.05);对照组治疗前后高危型HPV转阴率无明显差异。
2.2治疗后患者宫颈细胞学转阴比较 治疗6周后患者宫颈细胞学转阴情况4组间差异无统计学意义(P>0.05),其中治疗组1转阴9例、治疗组2转阴1例、治疗组3转阴2例,治疗组1宫颈细胞学转阴率与其他3组相比较差异具有统计学意义(P<0.05),见表2、3。
2.3治疗后患者高危型HPV-DNA定量值比较 治疗6周后比较4组患者高危型HPV-DNA定量值差异具有统计学意义(P<0.01),其中治疗组1明显优于其他治疗组,差异具有统计学意义(P<0.01);与对照组比较,其他3组高危型HPV-DNA定量值比较差异明显下降,差异具有统计学意义(P<0.01);而对照组治疗前后无明显差异,见表2、3。
2.4治疗后患者高危型HPV转阴情况 治疗6周后4组患者HPV16/18型比较,治疗组1转阴2例,转阴率为18.2%;治疗组2转阴1例,转阴率为12.5%;治疗组3转阴1例,转阴率10.0%;对照组无明显转阴病例,转阴率为0。

表3 相关性分析
3 讨 论
宫颈感染HPV多数是一过性的,可以在18个月内被免疫功能正常的机体自动清除,仅小部分表现为慢性持续感染。HPV感染主要引起良性或非肿瘤性病变[6]。高危型HPV的持续感染可引起相关的妇科肿瘤,主要为宫颈癌及其癌前病变[7]。HPV感染后,机体产生的免疫机制可清除HPV,故绝大多数生殖道HPV感染是一过性的且无临床症状;约90%的HPV感染在2年内消退,其消退时间主要由HPV型别决定,低危型HPV需要5~6个月,高危型HPV需要8~24个月[8]。本研究纳入4组患者的病程均值在16个月左右,经治疗6周后对照组的高危型HPV转阴率与治疗前比较差异无无统计学意义,说明宫颈持续性高危型HPV感染的自愈率较低,而经药物治疗(治疗组1、治疗组2、治疗组3)高危型HPV转阴率前后对照差异均有统计学意义,说明宫颈上药锡类散、瑞贝生、干扰素栓均有清除宫颈高危型HPV感染的疗效。其中锡类散源于祖国医学清·尤在泾《金匮翼·卷五》中的烂喉痧方,由象牙屑、青黛、壁钱炭、人指甲(滑石粉制)、珍珠、冰片、牛黄等7味药组成,目前研究具有减轻大鼠宫颈炎症损伤,修复受损宫颈黏膜的作用[9];瑞贝生是近年来新兴的一种有效抗HPV病毒的药物,它的作用机制是:靶向破坏病毒DNA特异结构,阻止病毒复制;定向阻断HPV病毒与细胞受体结合,保护宫颈组织细胞免受感染;激活局部免疫系统,清除已感染细胞的病毒;修复上皮组织,防止病毒再感染[10];干扰素栓是经基因工程技术人工合成的糖蛋白,具有高效的抗病毒生物活性和广泛的免疫调节作用,对多种DNA和RNA病毒均有抑制作用,其通过与靶细胞表面受体结合,活化细胞中抗病毒蛋白基因,诱导细胞产生抗病毒蛋白,抑制病毒的复制,从而发挥抗病毒作用[11-12];还通过调节免疫功能增强淋巴细胞、巨噬细胞对靶细胞的特异细胞毒作用,从而抵御病毒侵袭、防止感染发生。
目前研究发现,66%的宫颈癌是宫颈感染高危型HPV16/18所致[13-14];虽然目前HPV疫苗广泛运用于妇产科临床,但是预防性疫苗接种的年龄限制和价格昂贵,普及率仍较低,而治疗性疫苗的临床运用仍需要相当长时间[15],且无论接种了哪种疫苗,后续的宫颈癌筛查仍十分必要,一旦感染高危型HPV后治疗仍是必需的,上述研究表明宫颈上药治疗宫颈高危型HPV有效,但是针对16/18型的疗效仍较其他12型的疗效差,可能与治疗疗程及药物剂量有关,后续仍需继续研究。
本研究按照中国子宫颈癌筛查及异常管理相关问题专家共识进行分层研究且组织病理学低于LSIL,因细胞学高于LSIL的患者需进行宫颈活检,必要时行宫颈手术治疗[16]。本研究4组患者经治疗后高危型HPV-DNA定量组间比较无明显差异,说明宫颈细胞学的转阴和HPV转阴不同步,细胞学的转阴晚于高危型HPV转阴,宫颈上药锡类散治疗前后细胞学转阴率差异具有统计学意义,说明宫颈上药锡类散针对宫颈细胞学LSIL转阴情况优于瑞贝生、干扰素栓组。
综上所述,针对宫颈高危型HPV的治疗药物虽然较多、具体作用机制不同,其中锡类散效果优于其他治疗组,且锡类散经济便宜、安全性高,值得临床上进一步研究推广。由于本研究未进行多中心大样本的前瞻性研究,且治疗和观察疗程不足,有待进一步研究,以期得到更全面、更有力的证据指导临床治疗策略的制定。

