宣白承气汤加味治疗老年社区获得性肺炎的临床研究*
李志尚 蔡海荣 张为章 蔡鑫桂 刘淑玲 高焕佳 陈伯钧△
(1.广州中医药大学第二附属医院,广东 广州 510120;2.广州中医药大学,广东 广州510405)
社区获得性肺炎(CAP)是指在医院外罹患的感染性肺实质炎症[1]。老年CAP是指年龄超过65岁患者罹患CAP。流行病学调查发现,美国CAP年发病人数约400万,年发病率为 2.5/(1 000人·年),其中 65岁以上发病率高达 22.7/(1 000 人·年)[2]。 我国老年 CAP患者约28.7%,远高于其他年龄段CAP患者[3]。CAP的死亡率随着年龄升高和病情严重而增加,美国CAP死亡率约12%,而重症CAP患者可高达20%~50%[4],日本老年CAP患者死亡率约16.2%,远高于<65岁的4.7%[5],我国 CAP 死亡率约 17.46/10 万,而老年 CAP死亡率达887.72/10万[6]。CAP已成为全球第4大致死性疾病,是我国居民因呼吸系统疾病死亡的主要原因。老年CAP临床症状不典型,易误诊漏诊,且随着老龄化进程加速、抗生素滥用和耐药菌的出现,其临床治疗
难度呈不断增长的趋势。CAP属于中医学“风温肺热病”的范畴,中医药联合治疗CAP具有多靶点、整体调节等特点。宣白承气汤出自《温病条辨》[7],具有清肺定喘、泻热通便的功效,治疗风温肺热病具有良好的疗效,但目前关于宣白承气汤治疗老年CAP的报道较少。本研究旨在观察宣白承气汤加味治疗老年CAP(痰热壅肺证)的临床疗效及对血浆超敏C反应蛋白(hs-CRP)、白细胞计数(WBC)、降钙素原(PCT)水平的影响。现报告如下。
1 资料与方法
1.1 病例选择 诊断标准:社区获得性肺炎西医诊断标准参照 《中国成人社区获得性肺炎诊断和治疗指南)》[1]中的诊断标准;痰热壅肺证的辨证标准参考文献[8-9]拟定。纳入标准:符合社区获得性肺炎的诊断标准;符合痰热壅肺证的辨证标准;年龄在65~90岁;胸部X光片或CT检查存在肺部斑片状阴影;病程7 d内;签署知情同意书;经医院伦理委员会批准。排除标准:年龄<65岁或>90岁;不符合CAP和痰热壅肺证的诊断标准;合并严重的肝肾功能不全、心肺功能不全、造血系统疾病、心脑血管疾病等疾病者;合并支气管哮喘、慢性阻塞性肺疾病、间质性肺病、肺纤维化、支气管扩张、肺栓塞、肺病肿瘤等呼吸系统疾病者;重症肺炎者;病程>7 d。
1.2 临床资料 采用回顾性研究方法,选取2016年1月至2018年8月广州中医药大学第二附属医院急诊科收治的老年CAP(痰热壅肺证)患者共86例,根据是否给予宣白承气汤治疗,分为对照组与治疗组各43例。对照组男性28例,女性15例;年龄65~86岁,平均(75.69±12.34)岁;病程 1~6 d,平均(3.24±1.54) d。治疗组男性30例,女性13例;年龄65~90岁,平均(74.52±14.85)岁;病程 1~6 d,平均(4.06±1.12) d。 两组患者临床资料差异无统计学意义(P>0.05)。
1.3 治疗方法 对照组按照指南推荐给予基础治疗[1],经验性抗感染治疗:β-内酰胺类+大环内酯类或喹诺酮类联合使用,留取3次痰培养送检,若体温超过38.5℃,则进行血培养,必要时根据细菌药敏试验结果调整抗感染治疗方案。同时给予纠正水/电解质紊乱、临时退热[洛索洛芬钠片,第一三共制药(上海)有限公司,60 mg/片,批号 20160536]、止咳[复方甲氧那明胶囊,第一三共制药 (上海)有限公司,60粒/瓶,批号20155423]、化痰(注射用盐酸氨溴索,上海勃林殷格翰制药有限公司,2 mL∶15 mg/支,批号 2016012)、雾化止咳平喘(吸入用复方异丙托溴铵溶液雾化,上海勃林殷格翰制药有限公司,2.5 mL/支,批号20160721)、吸氧、生命体征监护、营养支持治疗等处理措施,气促明显者给予多索茶碱(瑞阳制药有限公司,0.2 g/支,批号20163174)静脉滴注。疗程为10 d。治疗组在对照组常规西医治疗的基础上加用宣白承气汤加味,方药组成:炙麻黄 10 g,生石膏 30 g,生大黄 9 g,杏仁 15 g,瓜蒌15 g,甘草6 g,黄芩15 g。每日 1剂,煎煮2次,每次煮成100 mL/次,两次药液混合后分早晚各1次口服。疗程为10 d。
1.4 观察项目 1)实验室检查指标。患者治疗前后hs-CRP、WBC、N%、PCT、IL-6、白细胞介素-6(IL-6)、肿瘤坏死因子-α(TNF-α)、IgM、IgA、IgG、CD4+、CD8+、CD4+/CD8+的水平。2)中医证候积分:治疗前后壮热、咳嗽、便秘、口干、痰黄稠的评分变化。3)临床肺部感染评分(CPIS)。4)体温稳定时间,咳嗽消失时间,啰音消失时间,胸部阴影吸收>50%时间。
1.5 疗效标准 参考文献[10]拟定。痊愈:咳嗽、咯痰、体温恢复正常,肺部啰音消失,胸片示炎症完全吸收。显效:咳嗽、咯痰明显减轻,体温正常,胸片示炎症大部分吸收。有效:咳嗽、咯痰、体温减轻,胸片示炎症有所吸收。无效:症状、体征及检查无变化,或加重。
1.6 统计学处理 应用SPSS21.0统计软件。计量资料以(±s)表示,计数资料用率(%)表示,计量资料用独立样本t检验,计数资料用χ2检验。P<0.05为差异有统计学意义。
2 结 果
2.1 两组治疗前后hs-CRP、WBC、N%水平比较 见表1。治疗后,两组的hs-CRP、WBC、N%水平均较治疗前降低(P<0.05),且治疗组 hs-CRP、WBC、N%水平明显低于对照组(P<0.05)。
表1 两组治疗前后hs-CRP、WBC、N%水平比较(±s)
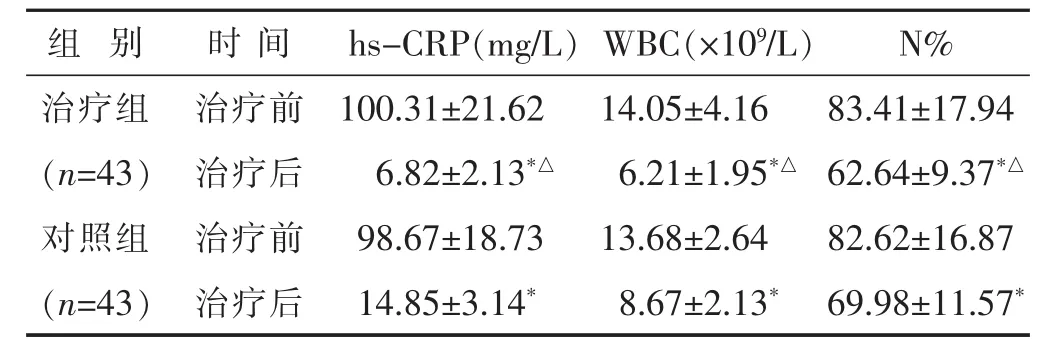
表1 两组治疗前后hs-CRP、WBC、N%水平比较(±s)
与本组治疗前比较,*P<0.05;与对照组治疗后比较,△P<0.05。下同
组 别 时间 N%hs-CRP(mg/L) WBC(×109/L)治疗组 治疗前 83.41±17.94(n=43) 治疗后 62.64±9.37*△对照组 治疗前 82.62±16.87 100.31±21.62 14.05±4.16 6.82±2.13*△ 6.21±1.95*△98.67±18.73 13.68±2.64(n=43) 治疗后 69.98±11.57*14.85±3.14* 8.67±2.13*
2.2 两组治疗前后PCT、IL-6、TNF-α水平比较 见表2。治疗后,两组的PCT、IL-6、TNF-α水平均较治疗前降低(P<0.05),且治疗组 PCT、IL-6、TNF-α 水平明显低于对照组(P<0.05)。
表2 两组治疗前后 PCT、IL-6、TNF-α 水平比较(±s)
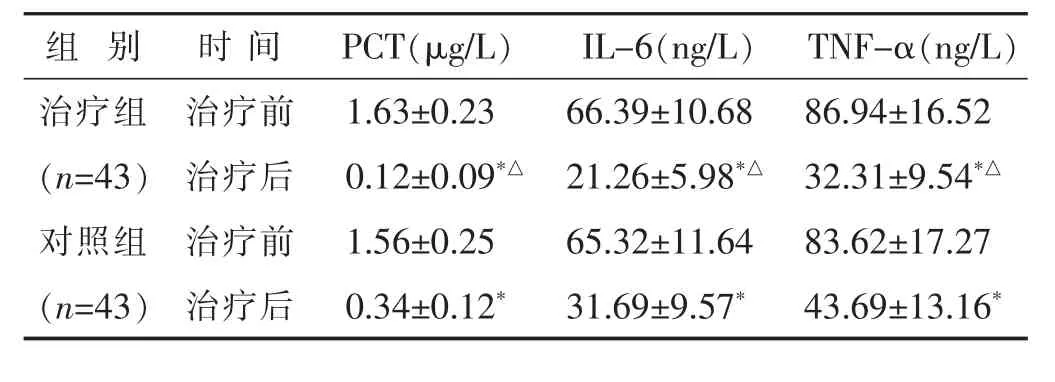
表2 两组治疗前后 PCT、IL-6、TNF-α 水平比较(±s)
组 别 时 间 TNF-α(ng/L)PCT(μg/L) IL-6(ng/L)治疗组 治疗前 86.94±16.52(n=43) 治疗后 32.31±9.54*△对照组 治疗前 83.62±17.27 1.63±0.23 66.39±10.68 0.12±0.09*△ 21.26±5.98*△1.56±0.25 65.32±11.64(n=43) 治疗后 43.69±13.16*0.34±0.12* 31.69±9.57*
2.3 两组治疗前后IgM、IgA、IgG水平比较 见表3。治疗后,两组的IgM、IgA水平均较治疗前升高 (P<0.05),且治疗组IgM、IgA水平明显高于对照组 (P<0.05),而IgG水平差异无统计学意义(P<0.05)。
表3 两组治疗前后IgM、IgA、IgG水平比较(±s)
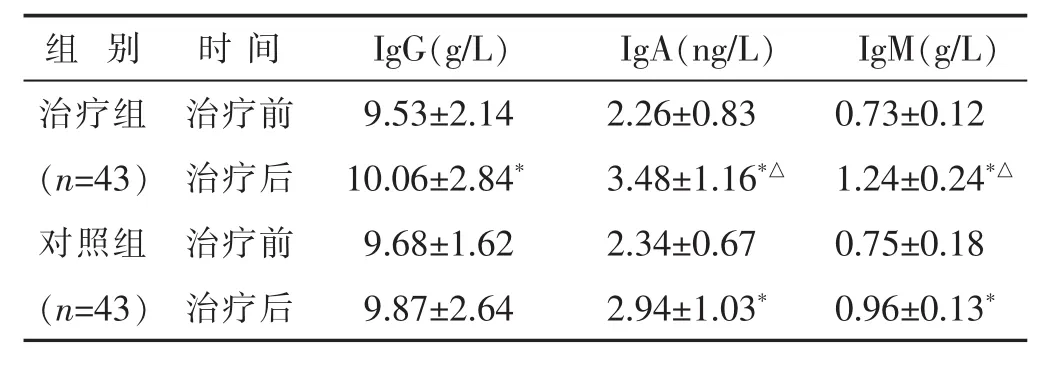
表3 两组治疗前后IgM、IgA、IgG水平比较(±s)
组 别 时 间 IgM(g/L)IgG(g/L) IgA(ng/L)治疗组 治疗前 0.73±0.12(n=43) 治疗后 1.24±0.24*△对照组 治疗前 0.75±0.18 9.53±2.14 2.26±0.83 10.06±2.84* 3.48±1.16*△9.68±1.62 2.34±0.67(n=43) 治疗后 0.96±0.13*9.87±2.64 2.94±1.03*
2.4 两组治疗前后 CD4+、CD8+、CD4+/CD8+水平比较 见表4。治疗后,两组的CD4+、CD4+/CD8+水平均较治疗前升高 (P<0.05),CD8+较治疗前降低 (P<0.05),且治疗组CD4+、CD4+/CD8+水平明显高于对照组(P<0.05),而 CD8+低于对照组(P<0.05)。
表4 两组治疗前后 CD4+、CD8+、CD4+/CD8+水平比较(±s)
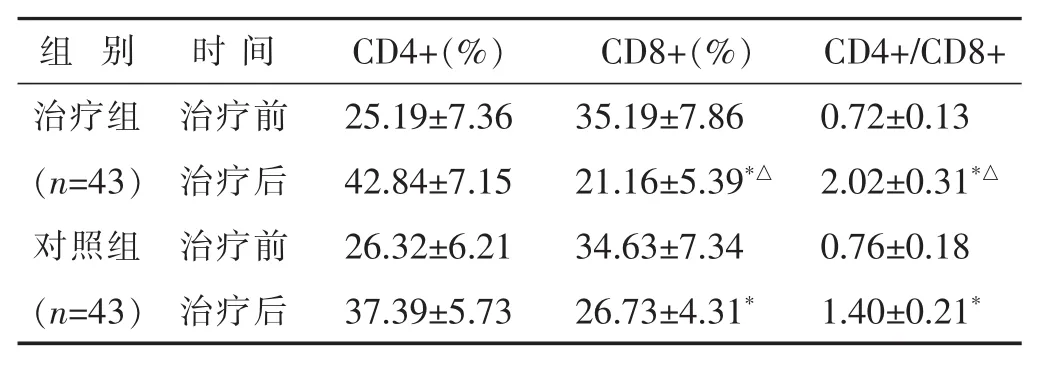
表4 两组治疗前后 CD4+、CD8+、CD4+/CD8+水平比较(±s)
组 别 时间 CD4+/CD8+CD4+(%) CD8+(%)治疗组 治疗前 0.72±0.13(n=43) 治疗后 2.02±0.31*△对照组 治疗前 0.76±0.18 25.19±7.36 35.19±7.86 42.84±7.15 21.16±5.39*△26.32±6.21 34.63±7.34(n=43) 治疗后 1.40±0.21*37.39±5.73 26.73±4.31*
2.5 两组治疗前后中医证候积分比较 见表5。治疗后,两组的壮热、咳嗽、大便干燥、口干、痰黄稠评分均较治疗前降低(P<0.05),且治疗组咳嗽、大便干燥、口干、痰黄稠评分明显低于对照组(P<0.05),而壮热评分差异无统计学意义(P>0.05)。
表5 两组治疗前后中医证候积分比较(分,±s)

表5 两组治疗前后中医证候积分比较(分,±s)
组 别 时 间壮热 咳嗽 大便干燥口干 痰黄稠治疗组 治疗前(n=43)治疗后对照组 治疗前2.23±0.84 4.96±1.04 1.76±0.24 0.18±0.05*1.53±0.41*△ 0.61±0.12*△2.15±1.06 4.82±1.13 1.87±0.36 1.71±0.27 3.71±0.34 0.21±0.08*△ 0.84±0.26*△1.63±0.21 3.68±0.57(n=43)治疗后0.21±0.04*2.13±0.82*0.93±0.12*0.43±0.12*1.86±0.14*
2.6 两组临床疗效比较 见表6。治疗组总有效率明显高于对照组(P<0.05)。
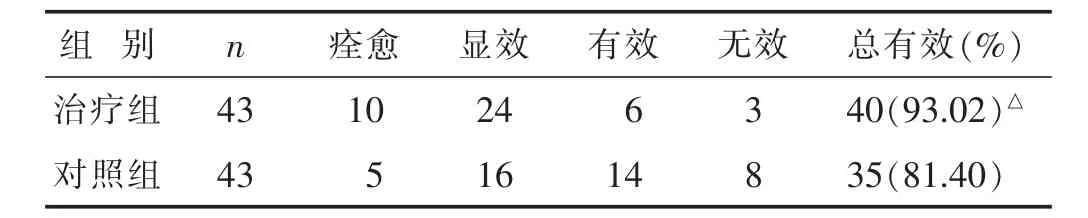
表6 两组临床疗效比较(n)
2.7 两组体温稳定时间、咳嗽消失时间、啰音消失时间、胸部阴影吸收>50%时间的比较 见表7。治疗后,治疗组体温稳定时间、咳嗽消失时间、啰音消失时间,胸部阴影吸收>50%时间均明显低于对照组(P<0.05)。
表7 两组体温稳定时间、咳嗽消失时间、啰音消失时间、胸部阴影吸收>50%时间比较(d,±s)

表7 两组体温稳定时间、咳嗽消失时间、啰音消失时间、胸部阴影吸收>50%时间比较(d,±s)
组 别 n 体温稳定时间 咳嗽消失时间 啰音消失时间 胸部阴影吸收>50%时间治疗组 43 2.31±0.85△ 4.59±1.64△ 6.13±2.84△ 6.34±1.93△对照组 43 3.64±1.06 6.38±2.14 8.27±2.39 8.68±2.39
2.8 不良反应 两组患者治疗期间均未见患者出现不良反应和肝肾功能异常。
3 讨 论
CAP是急诊科中老年患者最常见的呼吸系统疾病之一,是老人因病住院和死亡的主要原因,且发病率随着年龄增加而增加。CAP不仅严重危害老年患者的生命健康,影响其生活质量,而且造成严重的经济负担。由于抗生素的滥用、耐药菌的出现、人口老龄化、免疫功能低下等原因,老年CAP的治疗存在一定的困难[11]。随着中医现代化发展,中西医结合治疗老年CAP具有一定的优势,越来越受到临床医师的关注[12]。
炎症反应在老年社区获得性肺炎的发生、发展以及预后中起着非常重要的作用。IL-6、TNF-α等炎症因子可以使淋巴细胞、巨噬细胞活化并释放大量炎症因子,导致肺毛细血管通透性增加,促进炎症介质聚集在肺组织,引起肺泡损伤和肺泡塌陷[13]。PCT是一种重要的反映炎症程度的敏感性指标,不仅具有重要的诊断价值,而且具有良好的预后价值,其水平越高,提示感染越严重,预后越差[14]。hs-CRP是一种急性反应期蛋白,是一种非特异性炎症因子,当肺炎感染程度越严重时,hs-CRP水平越高,且不受免疫、性别等因素的影响,因此具有判断感染严重程度的价值[14]。WBC和N%是非特异性炎症指标,同样具有判断感染严重程度的价值。正常情况下,机体的hs-CRP、WBC、N%、PCT、IL-6、TNF-α水平趋于稳定,当罹患CAP时,其水平明显上升。免疫是老年患者重要的抗感染机制,在抑制CAP的发生、发展和改善预后等方面具有重要的意义。非特异性和特异性免疫对维持呼吸系统正常的免疫功能具有重要的作用。IgM、IgA、IgG是重要的非特异性抗体,当病原微生物侵入人体后,机体内会分泌IgM、IgA、IgG等抗体,进而与微生物结合,组织病原微生物黏附于细胞表面[15]。T细胞是重要的免疫效应细胞和调节细胞,在细胞免疫中具有重要的作用。CD4+T细胞可以促进巨噬细胞活化和CD8+T细胞增殖、分化和成熟,进而清除病原体。CD8+T细胞可以释放细胞毒性物质引起靶细胞凋亡,从而清除病原体,但是CD8+T细胞在杀伤宿主细胞的同时,可以破坏人体的免疫功能[16]。
社区获得性肺炎属于中医学 “风温肺热病”的范畴。中医学认为老年患者脏腑亏虚,抗邪能力低些,若外感风热之邪,或风寒之邪郁而化热。热郁于肺,炼津成痰,痰热互结,闭阻于肺,肺失宣降,故表现为发热、咳嗽、咯痰、气促等。且肺与大肠相表里,大肠传导正常,则肺气肃降正常。痰热阻滞,可致腑气不通,加重肺失宣降。因此,治疗上应清肺定喘、泻热通便[17]。宣白承气汤出自《温病条辨》,宣白承气汤加味在原方基础上加炙麻黄、甘草、黄芩而成。方中生石膏清肺胃之热,是为君药;黄芩清热解毒,尤清肺热,是为臣药;佐以杏仁、瓜蒌、炙麻黄止咳化痰、解痉平喘,大黄攻下腑实,泻热通便;使以甘草,益气和中,调和诸药。诸药配伍,共奏清肺定喘、泻热通便之功。现代药理学研究发现,宣白承气汤具有杀伤病原菌、调节机体免疫功能以及抗炎等作用[18]。本研究显示,对老年CAP痰热壅肺证患者,在常规西药治疗的基础上,加用宣白承气汤加味汤治疗,与对照组比较,可以明显提高临床疗效,降低血清 hs-CRP、WBC、N%、PCT、IL-6、TNF-α、CD8+的水平,提高机体 IgM、IgA、CD4+、CD4+/CD8+水平,降低壮热、咳嗽、口干、大便干燥、痰黄稠等中医证候积分,减少体温稳定正常时间、咳嗽消失、肺部啰音和肺部阴影消失时间。
综上所述,宣白承气汤加味治疗老年CAP可以提高临床疗效,改善症状,抑制炎症反应和提高机体免疫功能。

