血液超滤对心肾综合征病人心肺功能及相关指标的影响
心肾综合征(cardiorenal syndrome, CRS)为临床常见器官相互作用所致共同损伤的临床综合征,常可导致顽固性心力衰竭,伴随着较高的病死率,抢救是否及时,关系到病情转归及预后[1]。对于CRS的治疗,临床上主要采用药物治疗,往往难以获得良好的临床效果[2]。近年来研究发现,随着肾脏替代治疗手段的快速发展,其治疗范围已不再局限于肾脏疾病的治疗,而在多种急危重症的治疗中均发挥了重要的作用[3-4]。为了进一步探究血液超滤(ultrafiltration,UF)手段在心肾综合征治疗中的价值。本研究观察2014年1月—2017年3月在我院接受治疗的86例心肾综合征病人应用血液超滤治疗的临床疗效,现报道如下。
1 资料与方法
1.1 一般资料 经我院伦理委员会审核通过,选择2014年1月—2017年3月在我院接受治疗的86例心肾综合征病人作为研究对象,使用随机数字表法将其分成两组,即观察组和对照组,各43例。观察组:男26例,女17例;年龄56~82(68.6±3.9)岁;血液超滤前心功能分级(Killip分级)为Ⅲ级19例,Ⅳ级24例;冠心病19例,高血压性心脏病16例,扩张性心肌病5例,心脏瓣膜病3例。对照组:男24例,女19例;年龄57~80(67.9±4.1)岁;血液超滤前心功能分级(Killip分级)为Ⅲ级18例,Ⅳ级25例;冠心病18例,高血压性心脏病17例,扩张性心肌病4例,心脏瓣膜病4例。两组在性别、年龄、心功能分级以及基础病等一般资料方面比较差异无统计学意义(P>0.05),具有可比性。
1.2 纳入标准 急性心力衰竭的诊断符合中华医学会心血管病学分会制定的《中国心力衰竭诊断和治疗指南2014》中的相关诊断标准[5];心功能分级(Killip分级)为Ⅲ~Ⅳ级;血清肌酐(Scr)处于325~980 μmol/L;伴有胸闷、水肿、厌食、腹胀、贫血、腹水以及肺部干湿啰音等临床症状、体征;病人及其家属签署知情同意书,同意参与本次研究。
1.3 排除标准 不符合急性心力衰竭相关诊断标准的病人;伴有其他较为严重的心脑血管、肝脏、肾脏病人;伴有重症肺炎、呼吸衰竭的病人;伴有恶性肿瘤的病人;伴有精神性疾病的病人。
1.4 治疗方法 对照组常规除去诱因、吸氧以及药物治疗等,药物治疗包括强心药物、血管扩张药物、利尿药物、循环改善药物以及心肌营养药物等。观察组在对照组基础上加用血液超滤治疗。具体操作:首先以常规Seldinger法经由右股静脉建立静脉通路。使用瑞典金宝Prismaflex床旁血液净化系统,超滤有效膜面积为1.0 m2,低分子肝素抗凝,上机后使血流量缓慢上升至100 mL/min后维持10 min再逐渐上升至200 mL/min左右(根据病人血压等调节),滤过压根据机器定容自动调节。根据病人水钠潴留情况及生命体征决定脱水量和超滤时间。一般超滤时间2.5~4.5 h,脱水量1 500~2 500 mL。对超滤后心力衰竭症状缓解的病人不再超滤,对超滤后心力衰竭症状缓解不明显的病人,每日行超滤1次,待病情好转后改隔日超滤1次。
1.5 临床观察指标 记录两组治疗前后心率(HR)、呼吸频率(RR)、尿量及APACHE-Ⅱ评分的变化情况;心肺功能变化情况包括:心输出量(CO)、左室射血分数(LVEF)、外周血管阻力(SVR)、中心静脉压(CVP)以及动脉血氧分压(PaO2)。治疗前后尿素氮(BUN)、肌酐(Scr)、血钾水平的变化情况,检查方法:病人于清晨空腹时抽取外周静脉血液3 mL,以BS300型全自动生化分析仪(迈瑞公司,深圳)进行BUN、Scr、血钾水平的检测,试剂均购自科华公司(上海),严格按照操作说明进行操作。记录两组治疗前后超敏C反应蛋白(hs-CRP)、脑钠肽(BNP)水平变化情况,检查方法:病人于清晨空腹时抽取外周静脉血液2 mL,离心分离血清,于-20 ℃条件下待检,使用FH400A型全自动生化分析仪(丰汇仪器,上海)以酶联免疫吸附法(ELISA)进行hs-CRP水平的检测,以免疫荧光法进行BNP水平的检测,试剂均购自瑞源生物科技(宁波),严格按照操作说明进行操作。
2 结 果
2.1 两组生命体征、APACHE-Ⅱ评分比较 经相应治疗后,观察组HR、RR及APACHE-Ⅱ评分均较治疗前显著改善,而对照组变化不明显,组间比较差异具有统计学意义(P<0.05)。详见表1。
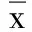
表1 两组治疗前后生命体征、APACHE-Ⅱ评分的比较(±s)
2.2 两组心肺功能指标比较 经治疗后,观察组心肺功能指标均较治疗前显著改善,而对照组变化不明显,组间治疗后比较差异具有统计学意义(P<0.05)。详见表2。
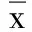
表2 两组治疗前后心肺功能指标的比较(±s)
注:1 cmH2O=0.098;1 mmHg=0.133 kPa
2.3 两组治疗前后肾功能及血钾水平比较 经治疗后,观察组BUN、Scr、血钾水平均较治疗前显著改善,而对照组变化不明显,组间治疗后比较差异具有统计学意义(P<0.05)。详见表3。
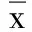
表3 两组治疗前后肾功能及血钾水平的比较(±s)
2.4 两组治疗前后hs-CRP、BNP水平比较 经治疗后,观察组hs-CRP、BNP水平均较治疗前显著改善,而对照组变化不明显,组间治疗后比较差异具有统计学意义(P< 0.05)。详见表4。
表4 两组治疗前后hs-CRP、BNP水平比较(±s)
3 讨 论
在正常人体中,心脏、肾脏这两个重要的脏器对于机体正常循环、体液平衡等的维持起着重要作用。而CRS的发生则是由于心脏、肾脏之中的一方出现损伤,累及到另一方也损伤,二者互为因果,共同作用而形成一系列临床综合征。CRS在临床上主要分成5种类型,其中,Ⅰ型即急性心肾综合征最为常见,在心肾综合征的发病机制方面,目前临床上尚未完全清楚,通常认为可能与血流动力学、尿毒症、炎症反应、氧化应激反应、BNP以及N末端脑钠肽前体(NT-proBNP)等多种因素有关,多种因素相互作用,共同促进心肾综合征的发生,临床上可从相关影响因素出发,进行心肾综合征的治疗方法研究[4-5]。
血液超滤是运用对流原理,用血泵式人体动静脉压力阶差,通过微孔过滤器清除血液中水分、血浆和小分子溶质的治疗手段。血液超滤时电解质以相同的浓度被清除,因此,血液超滤不会导致体内电解质紊乱,清除的液体量也是可预测的,且依从性好[6-7]。UNLOAD研究是比较急性失代偿性心力衰竭超滤和利尿剂的一项随机对照试验,该研究发现超滤组48 h脱水量更多和体重减轻程度更高,且超滤组的再住院率、总住院天数以及90 d就诊率更低[8]。Gilioli等[9]对30例心肾综合征病人超滤与利尿剂治疗比较后发现,超滤组NT-proBNP显著降低,血流动力学指标(每搏输出量、心脏指数、外周阻力等)明显改善。本研究发现,观察组病人行血液超滤治疗后,其相关生化指标、APACHE-Ⅱ评分、心肺功能、肾功能均较治疗前显著改善,效果优于对照组,显示血液超滤应用于心肾综合征治疗,能够有效促进病人心肺功能、肾功能的改善,对于预后有着重要的临床意义。
血液超滤作为常用的一种肾脏替代治疗手段,能够有效改善病人的循环障碍,缓解其心脏负荷,有助于心脏功能改善。相关研究显示,心力衰竭病人行血液超滤治疗能够有效改善血流动力学指标,降低心脏负荷,提高心排血量,促进心脏功能的改善,同时也有助于利尿剂用量的减少[10-11]。
在临床上,对于心肾综合征的诊断及其预后判断,有着多种指标的应用,如血清肌酐、BNP、白细胞介素-18(IL-18)以及肌钙蛋白等[12]。hs-CRP为临床上应用广泛的炎性细胞因子,在炎症反应的判断中有着重要的价值,近些年来的研究发现,其在心血管疾病的发生、发展中发挥着重要作用[13]。对于心肾综合征病人,存在着心力衰竭、肾衰的情况,并且二者均伴随着炎症的发生,因此,hs-CRP在其诊断及预后判断中能够发挥一定的参考价值。BNP作为临床常用生物标志物,主要由心室细胞分泌,能够有效反映病人的血流动力学,并且在心力衰竭病人中会异常升高,临床上主要用于心力衰竭的诊断及其治疗指导[14]。本研究中,观察组行血液超滤治疗后,hs-CRP、BNP水平均较治疗前显著改善,效果优于对照组,进一步肯定了血液超滤应用于心肾综合征治疗中的积极意义。
综上所述,连续性血液滤过应用于心肾综合征治疗中能够获得良好的临床效果,显著改善病人的心肺功能、肾功能,降低hs-CRP、BNP水平,具有重要的临床意义。

