两种不同入路行髓内钉固定胫骨中段骨折的手术效果及膝关节功能对比
李登军,李海亮,杜晓波,田艳红,张华东(通讯作者)
(1.东营市人民医院,山东 东营 257091;2.广饶县人民医院,山东 东营 257300)
0 引言
胫骨中段骨折多因直接暴力或间接暴力所致[1],是四肢骨折常见分型,占全身性骨折的14%左右[2]。从恢复患肢功能和改善患者生活质量考虑,髓内钉固定是本类骨折首选治疗方案[3]。为进一步提高髓内钉固定疗效,临床对这一手术方案入路方式进行了优化。目前主流的入路方案有两大类:髌上入路和髌下入路。为探究这两种治疗方案的手术效果及术后膝关节功能,本研究以80 例胫骨中段骨折患者收治情况进行了如下回顾性分析。
1 资料与方法
1.1 临床资料
选取我院(2012 年2 月至2016 年5 月)采用髓内钉内固定治疗的 80 例胫骨中段骨折患者进行回顾性分析,其中采用髌上入路手术(上路组)和采用髌下入路手术(下路组)的患者各40 例。上路组,患者年龄23-57岁,平均(38.8±11.4)岁,男性22例、女性18 例,骨折AO 分型:42-A1 型9 例、42-A2 型12 例、42-B1 型14 例、42-B2 型5 例;骨折至手术时间间隔(3.2±1.2)天。下路组,患者年龄24-55岁,平均(37.6±12.0)岁,男性25 例、女性15例,骨折AO 分型:42-A1 型12 例、42-A2 型10 例、42-B1 型12 例、42-B2 型6 例;骨折至手术时间间隔(3.4±1.5)天。两组患者的年龄、性别、骨折 AO 分型、骨折至手术时间间隔比较,差异不具有统计学意义,具有可比性。
纳入标准:①患者外伤病史明确;②新鲜骨折(骨折至手术时间间隔<1 周);③由同一组手术医生完成手术,采用切开复位髓内钉内固定治疗;④术前与患者签署知情同意书。
排除标准:①骨质疏松;②骨肿瘤、骨结核;③免疫系统疾病;④血液系统疾病;⑤陈旧性骨折;⑥长期使用糖皮质激素;⑦伴有大片组织缺损、大血管、神经损伤[4]。
1.2 手术方法
上路组采用髌上入路手术:患者仰卧于可透视床上,半伸直膝关节,常规麻醉,于沿胫骨髓腔中线于髌上正中行3 cm 纵向切口。于髌骨后方设置保护套及导向针,将进针点设置于胫骨髁间嵴外侧嵴内部,确保导向针剂髓内针均需通过保护套进入胫骨中段。于C 臂透视下复位骨折,必要时可借助复位钳、复位锤、小钢板、阻挡针等辅助复位,并行扩髓,注意清除游离的骨碎屑,清洗所有创口,逐步缝合,包扎。
下路组采用髌下入路手术:患者同上术前准备,嘱患者屈膝,麻醉后于髌骨下缘与胫骨结处行5 cm切口,逐步分离皮肤组织,将髌腱内侧纵向切开,并牵引至外侧,暴露胫骨最高点。于胫骨最高点作为进针点,进针时注意保证开口与胫骨解剖轴远端对齐,以确保髓内钉植入后复位的准确性。于 C 臂透视下复位骨折,并行扩髓,沿导向针插入髓内钉,回敲骨折近端加压,近端锁钉,拧紧尾帽,清洗创口,逐步缝合,包扎。
1.3 术后处理
术后给予两组患者常规抗生素治疗,同时给予消肿、抗血栓等药物。嘱咐患者术后第3 d 开始进行耐受疼痛性功能锻炼,患者优先进行小范围曲膝动作,并紧绷小腿肌肉,以疼痛不耐受为终止。逐步进行下床活动,患者可拄拐散步15-20 min,并逐步放弃拐杖自行负重散步20-30 min。
1.4 观察指标
对比两组患者的手术时间、术中出血量、X 线照射次数、骨折愈合时间、术后并发症、术后膝关节功能;膝关节功能评分采用 Lyshol m 评分法,参照Lyshol m 评分量表,跛行总分5 分、支持总分5 分、绞锁总分15 分、不稳定总分25 分、肿胀总分10 分、上楼总分10 分、下蹲总分5 分、疼痛总分25 分,均按照该量表评分分级标准进行评分。
1.5 统计学分析
数据表述采用(—χ—±s)表示,数据统计分析采用t 检验、χ2检验;P<0.05 说明差异有统计学意义,统计软件采用SPSS 16.0 版本。
2 结果
2.1 两组患者的手术操作情况、术后骨折愈合时间比较
上路组患者的手术时间、术中出血量、骨折愈合时间与下路组患者比较,差异均不具有统计学意义(P>0.05);上路组患者的 X 线照射次数显著的低于下路组患者(P<0.05),见表1。
表1 两组患者的手术操作情况、术后骨折愈合时间比较(±s)
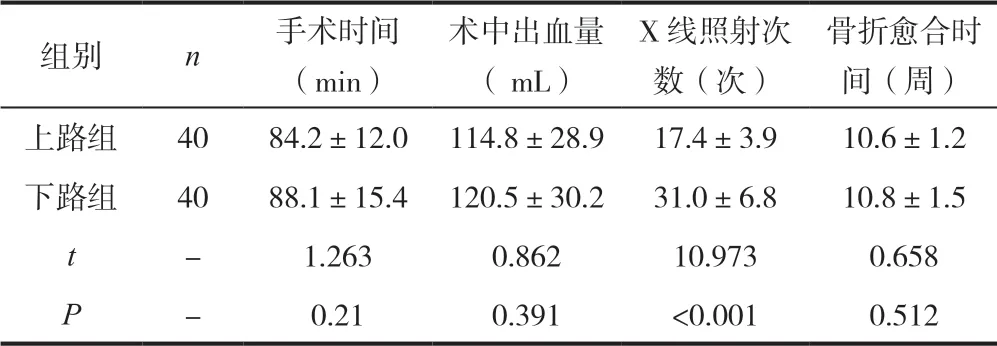
表1 两组患者的手术操作情况、术后骨折愈合时间比较(±s)
组别 n 手术时间(min)术中出血量( mL)X 线照射次数(次)骨折愈合时间(周)上路组 40 84.2±12.0 114.8±28.9 17.4±3.9 10.6±1.2下路组 40 88.1±15.4 120.5±30.2 31.0±6.8 10.8±1.5 t - 1.263 0.862 10.973 0.658 P - 0.21 0.391 <0.001 0.512
2.2 两组患者的手术后相关并发症比较
上路组患者的术后发生膝关节疼痛、切口感染的发生率与下路组患者比较,差异均不具有统计学意义(P>0.05);上路组患者髌前疼痛发生率低于下路组患者(P<0.05),见表2。
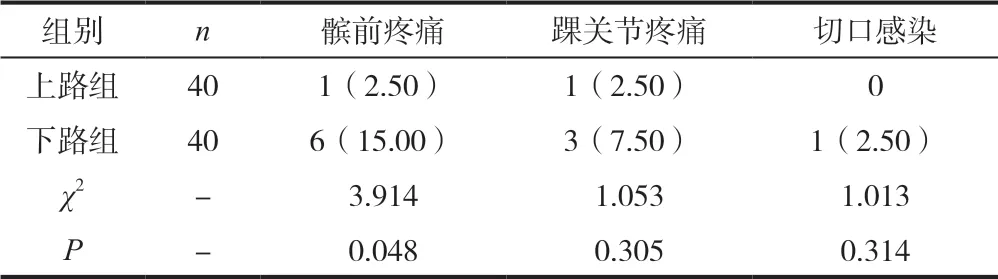
表2 两组患者的手术后相关并发症比较[n(%)]
3 讨论
胫骨中段骨折髌下入路髓内钉固定施术时可于直视环境下进行复位、进针,操作简便,易于推广[5-6]。但髌下入路由于术中需于屈膝状态进行复位,导致粉碎性及多段胫骨骨折患者无法应用这一方案[7]。此外,术中复位及钉针较困难,患者可能需多次复位,并因此加重骨折区软组织损伤,增加术后疼痛[8]。本组研究中,上路组患者的手术时间、术中出血量、骨折愈合时间与下路组患者比较,差异均不具有统计学意义(P>0.05);但上路组患者的 X 线照射次数显著的低于下路组患者(P<0.05)。髌上入路通常沿胫骨髓腔中线于髌上正中位切口,并于胫骨髁间嵴外侧嵴内部进针,手术复位更为准确,疗效稳定[9]。患者术中通常取膝关节半屈伸位,以避免牵拉髌韧带及肌肉,有效避免术中复位对这些软组织的损伤,降低术后疼痛[10]。本组研究中,上路组患者的术后发生踝关节疼痛、切口感染的发生率与下路组患者比较,差异均不具有统计学意义(P>0.05);上路组患者髌前疼痛发生率低于下路组患者(P<0.05),这与髌上入路复位对软组织损伤较小有关。
胫骨骨折多因暴力作用引发,即便是闭合性骨折,其骨折区域也存在广泛的软组织挫伤。髌上入路方案对骨折区软组织损伤更小,可有效避免肢体肿胀,并发感染等不良反应[11]。但髌上入路也存在一定缺陷:①髌上入路可能导致患者半月板损伤[12]。②髌上入路相关医疗支出更高,不利推广。③后期髓内钉取出操作可能导致髌韧带损伤,并以此引发膝关节疼痛。④可能导致膝关节内出现游离体,导致髌骨关节软骨损伤,形成永久性功能缺失[13]。
本研究通过对两组患者的手术时间、术中出血量、X 线照射次数、骨折愈合时间、术后并发症、术后膝关节功能进行了分析,同时选用Lyshol m 评分法对两组患者膝关节功能进行了评价,发现患者应用髌上入路髓内钉治疗较髌下入路具有一定的临床优势,体现在减少术中X 线照射、减少术后髌前疼痛发生率、术后膝关节功能恢复更好三个方面。但受限于手术器械、手术材料以及操作精度,我国骨近端骨折髌上入路方案利用率远低于国外,这需要全体医疗人员共同努力。

