基于多学科协作模式的单元护理在ACI患者中的应用*
徐艳华
(郑州大学第一附属医院 河南郑州 450052)
近年来,随着人们生活水平的提高及社会老龄化的进展,急性脑梗死(ACI)的发病率也呈上升趋势,并且逐渐向年轻化发展。ACI在中医中属于“中风”,常常使患者有不同程度的神经损伤,进而导致患者丧失部分或全部生活能力,给患者及家庭带来沉重的心理和经济负担[1]。因此,为ACI患者提供科学、优质的护理服务显得尤为重要[2]。本研究探讨基于多学科协作模式的单元护理在ACI患者中的应用及其对神经功能和希望水平的影响。现报道如下:
1 资料与方法
1.1 一般资料 选取2017年1月~2018年1月我院收治的90例急性脑梗死患者作为研究对象,按照随机数字表法分为对照组和观察组各45例。对照组男23例,女22例;年龄36~78岁,平均年龄(54.6±5.4)岁。观察组男21例,女24例;年龄35~76岁,平均年龄(53.8±6.2)岁。两组患者的一般资料相比较,差异无统计学意义,P>0.05,具有可比性。
1.2 选取标准 纳入标准:符合急性脑梗死诊断标准者;近期内未服用过任何抗凝或溶血栓药物者;对本研究知情同意者。排除标准:药物过敏者;合并感染性疾病者;恶性肿瘤患者;不能正常沟通交流者。
1.3 护理方法
1.3.1 对照组 给予常规护理服务,包括健康教育、生活干预和心理疏导等。
1.3.2 观察组 在对照组的基础上给予基于多学科协作(MDT)模式的单元护理,包括:(1)建立多学科协作单元护理小组。成员包括急诊医师、神经内科医师、康复医师、心理咨询师和护士等,小组成员各司其职,如急诊医师和神经内科医师负责患者的病情监控和治疗,康复医师指导患者康复训练,心理咨询师负责患者心理疏导等,小组成员之间相互协作,共同完成全方位护理。(2)制订有针对性的科学康复方案。康复训练及指导:康复医师指导患者睡眠时保持科学的体位,并定期更换;待患者病情稳定后,以神经发育疗法(Bobath)为主,多种感觉刺激(Rood)疗法和本体感觉神经肌肉促进技术(PNF)疗法为辅,对患者进行一对一康复训练指导,指导特殊患者进行站立行走训练;同时进行日常生活训练,30~45 min/次,1次/d。心理疏导:为患者提供良好的治疗环境和氛围,根据患者个人情况给予不同的心理治疗,平时多与患者进行沟通交流,以鼓励性的语言鼓励患者,并用他人成功案例帮助患者建立战胜疾病的信心;心理疏导2次/周。吞咽障碍训练:包括进食速度、下颌运动、口唇闭锁等,2次/d,通过反复练习改善患者进食状况。健康教育:医师通过发放健康手册或公开授课的方式,让患者及家属充分了解疾病知识和注意事项;护士向患者宣传科学护理知识,让患者及家属认识到护理的重要性,增强护患之间的信任感,从而有效提高护理工作配合度;心理咨询师指导患者平时如何宣泄自己的负面情绪,传授一些释放压力、保持心情愉悦的有效方法,鼓励患者培养自己的兴趣爱好,定期带患者出去散步或与患者进行一些娱乐性活动,尽量消除患者不安焦躁的负面情绪;营养师则给患者家属传授一些营养搭配知识及饮食禁忌,让患者家属懂得如何合理搭配营养套餐,保证患者出院后也能充足摄入营养。(3)方案实施及随访:各小组成员充分发挥自己领域的专业能力,各科室之间相互配合,严格按方案展开护理工作,为患者提供全方位优质服务;在患者出院后,由护士进行电话随访或家庭访视,评估患者出院后的康复状况并详细记录,对于患者存在的疑问给予专业指导,鼓励康复效果显著的患者,使患者出院后也同样享受到专业的指导和护理。
1.4 观察指标 (1)神经功能:采用美国国立卫生研究院卒中量表(NIHSS)评分评定,共15个脑神经系统项目,包括意识水平、视野、面瘫、上肢运动、下肢运动等,及2项精神状态检查、感觉机能、瞳孔反应和足底反射项目检查,得分越高,说明神经功能缺损越严重;(2)希望水平:采用 Herth 希望量(HHI)评分来评估,得分越高,表示患者希望水平越高;(3)生活质量:应用简明健康状况问卷(SF-36)评分和生存质量评定量表(QLQ-C30)评估两组患者预后生活质量。
1.5 统计学处理 数据处理采用SPSS19.0统计学软件,计数资料以%表示,采用χ2检验,计量资料以s)表示,采用t检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组神经功能比较 干预后,两组NIHSS评分均显著降低,且观察组的降低幅度大于对照组,差异有统计学意义,P<0.05。见表1。
表1 两组神经功能比较(分s)

表1 两组神经功能比较(分s)
注:与同组干预前相比较,*P<0.05。
组别 n 干预前 干预后对照组观察组45 45 t P 8.33±2.34 8.45±3.16 0.20>0.05 5.38±1.46*3.46±2.73*4.16<0.05
2.2 两组希望水平比较 干预后,两组希望水平评分均显著升高,且观察组的升高幅度大于对照组,差异有统计学意义,P<0.05。见表2。
表2 两组希望水平比较(分

表2 两组希望水平比较(分
注:与同组干预前相比较,*P<0.05。
组别 n 积极行动干预前 干预后总评分干预前 干预后对照组观察组与他人保持亲密关系干预前 干预后对目前及未来的态度干预前 干预后45 45 t P 7.85±1.32 8.01±1.11 0.62>0.05 8.73±1.34*12.43±1.36*13.00<0.05 8.19±1.38 8.10±1.28 0.32>0.05 9.55±4.30*11.34±2.46*2.42<0.05 8.22±4.25 8.31±4.21 0.10>0.05 9.64±3.63*12.25±2.51*3.96<0.05 24.26±1.26 24.42±1.34 0.69>0.05 27.92±3.43*36.02±4.32*9.96<0.05
2.3 两组生活质量比较 干预后,两组SF-36评分和QLQ-C30评分均显著升高,且观察组的升高幅度大于对照组,差异有统计学意义,P<0.05。见表3。
表3 两组生活质量比较(分
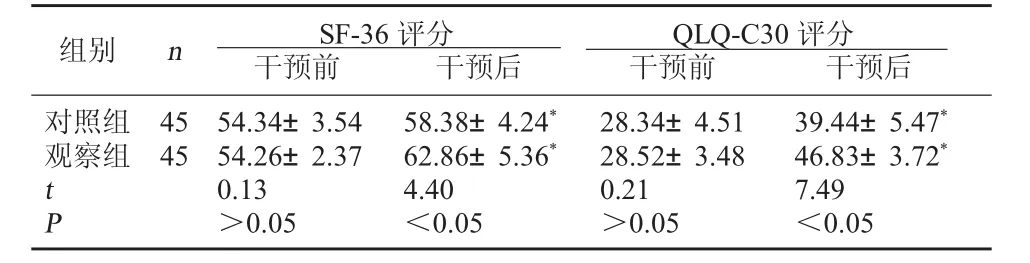
表3 两组生活质量比较(分
注:与同组干预前相比较,*P<0.05。
组别 n SF-36评分干预前 干预后QLQ-C30评分干预前 干预后对照组观察组45 45 t P 54.34±3.54 54.26±2.37 0.13>0.05 58.38±4.24*62.86±5.36*4.40<0.05 28.34±4.51 28.52±3.48 0.21>0.05 39.44±5.47*46.83±3.72*7.49<0.05
3 讨论
ACI患者发病后,中枢神经系统会受到严重损伤,接受有效的护理干预对神经康复机制恢复有着积极性的作用[3]。多学科协作是近年来兴起的一种医学诊疗模式,该模式将各科室医护人员组成协作小组,以专科护士为联络员,联合多学科共同为患者提供个性化、全方面的优质护理,达到合理分配医疗资源、多学科共同发展的目的[4~5]。有资料显示,MDT护理模式能有效改善患者预后,提高其生存状况[6]。
本研究对观察组患者实施基于多学科协作模式的单元护理,在具体实施过程中,首先通过建立多学科协作单元护理小组,突出护理实施的多学科性,治疗和护理都由专业团队协作进行,保证了护理实施过程的专业性和效率;其次通过为每位患者制定有针对性康复方案,保证了每位患者都能享受到优质护理服务;此外,在康复方案中,医护人员将训练指导、心理疏导、吞咽障碍和健康教育有机地结合在一起,实现了治疗和护理的全面性,让患者神经功能和希望水平均得到了有效改善;医护人员科学的康复训练可加速患者恢复速度,温馨的心理疏导可提高患者的希望水平,全面的健康教育有效保证了患者出院后康复训练,以上多种促使结合使观察组患者的生活质量显著提高;最后,医护人员还对患者进行随访,使患者病情得到了专业的监控和指导。研究结果显示,MDT护理模式有效增强了观察组患者的神经功能,显著提高了其希望水平和生活质量,证实了基于多学科协作模式单元护理的科学性和有效性,这一结果也与安学芳等[7]的研究结果一致。综上所述,给予ACI患者基于多学科协作模式的单元护理,能有效增强其神经功能,显著提高其希望水平和生活质量。

