不同麻醉方式对腹腔镜下全子宫切除术患者应激反应的影响
张丽
(河南省周口市太康县中医院麻醉科 太康 461400)
腹腔镜下全子宫切除术是临床治疗妇科肿瘤的重要手段,相较于传统开腹手术,腹腔镜手术具有创伤小、术后恢复快、并发症发生率低等优点[1]。有效的麻醉方式是腹腔镜下全子宫切除术成功的基础。随着麻醉学的快速发展,临床可供选择的麻醉方式种类也在不断增多,但不同麻醉方式对患者应激反应亦有不同影响[2]。本研究以腔镜下全子宫切除术患者为研究对象,对比全身麻醉联合硬膜外麻醉与单纯全身麻醉对患者应激反应的影响。现报道如下:
1 资料与方法
1.1 一般资料 将2017年1月~2018年6月在我院行腹腔镜下全子宫切除术治疗的86例患者随机分为对照组和实验组,每组43例。其中对照组年龄36~62 岁,平均(48.15±4.59)岁;体质量 44~78 kg,平均(59.18±4.63)kg;身体质量指数(BMI)22~28 kg/m2,平均(25.13±3.22)kg/m2;美国麻醉医师协会(ASA)麻醉分级:Ⅰ级22例,Ⅱ级21例。实验组年龄 33~64 岁,平均(48.27±4.67)岁;体质量 45~80 kg,平均(59.32±4.54)kg;BMI指数 22~29 kg/m2,平均(25.20±3.37)kg/m2;ASA 麻醉分级:Ⅰ级 23例,Ⅱ级20例。对比两组患者一般资料,差异无统计学意义(P>0.05),具有可比性。
1.2 纳入标准 临床资料完整;年龄18~70岁;符合全子宫切除术的手术指征;均行腹腔镜手术;ASA麻醉分级Ⅰ~Ⅱ级;患者及其家属签署知情同意书;治疗依从性良好者。
1.3 排除标准 有下腹部手术史;严重肝肾、心肺功能不全;凝血功能异常;免疫功能紊乱;严重感染;麻醉药物过敏;精神障碍者。
1.4 麻醉方法 对照组仅采用全身麻醉:患者入室后开放静脉通道,连接生命体征监测仪,使用咪唑安定(国药准字 H10980025)0.04 mg/kg,丙泊酚(国药准字H20130535)1.5 mg/kg,舒芬太尼(国药准字H20054172)0.4 μg/kg,苯磺顺阿曲库铵(国药准字H20090202)0.2 mg/kg进行麻醉诱导,肌肉松弛后连接呼吸机,设定通气参数为潮气量8~10 ml/kg,通气频率10~12次/min。术中持续丙泊酚10~20 mg/(kg·h),瑞芬太尼(国药准字 H20123422)20~40 μg/(kg·h)泵入维持麻醉。实验组接受全身麻醉联合硬膜外麻醉:首先进行硬膜外麻醉,患者在L1~L2椎间隙进行穿刺,缓慢注射1.5%利多卡因(国药准字H43021095)4 ml到硬膜外腔,5 min后追加0.4%的罗哌卡因(国药准字H20103552)6 ml以保证患者麻醉平面处于T6水平以下,然后进行全身麻醉。全身麻醉的麻醉诱导与对照组一致,术中持续泵入丙泊酚5 mg/(kg·h),瑞芬太尼0.1~0.5 μg/(kg·min)维持麻醉,间断推注苯磺顺阿曲库铵0.05~0.1 mg/kg维持肌肉松弛,手术过程中每小时追加0.4%罗哌卡因5 ml。
1.5 观察指标 取两组患者麻醉前、术毕和术后24 h的空腹静脉血,检测其肾上腺素(AD)及去甲肾上腺素(NA)水平;对比两组患者麻醉前(T0)、气管插管前(T1)、建立气腹10 min后(T2)、术毕拔管(T3)、术后 24 h(T4)不同时间点舒张压(DBP)、收缩压(SDP)、心率(HR)水平;对比两组患者自主呼吸恢复时间和苏醒时间。
1.6 统计学方法 采用Excel和SPSS22.0统计学软件对数据进行处理。计量资料以(±s)表示,行t检验;计数资料以率表示,行χ2检验。以P<0.05表示差异有统计学意义。
2 结果
2.1 两组不同时间点AD、NA水平比较 实验组术毕和术后24 h时的AD、NA水平均低于对照组(P<0.05)。见表 1。
表1 两组不同时间点AD、NA水平比较(μg/L,

表1 两组不同时间点AD、NA水平比较(μg/L,
images/BZ_123_237_342_2245_434.png对照组实验组43 43 t P 248.15±15.71 249.52±15.33 0.409 0.683 475.39±24.96 276.95±21.87 39.211 0.000 318.74±18.76 251.59±15.38 18.152 0.000 37.26±3.19 37.41±3.35 0.213 0.832 87.59±8.62 44.38±5.17 28.189 0.000 61.68±7.63 38.29±3.91 17.890 0.000
2.2 两组不同时间点血压和心率比较 两组T0、T1时的DBP、SBP、HR水平比较,差异无统计学意义(P>0.05),但 T2、T3 时实验组 DBP、SBP、HR 水平均低于对照组(P<0.05)。见表2。
表2 两组不同时间点血压和心率比较s)
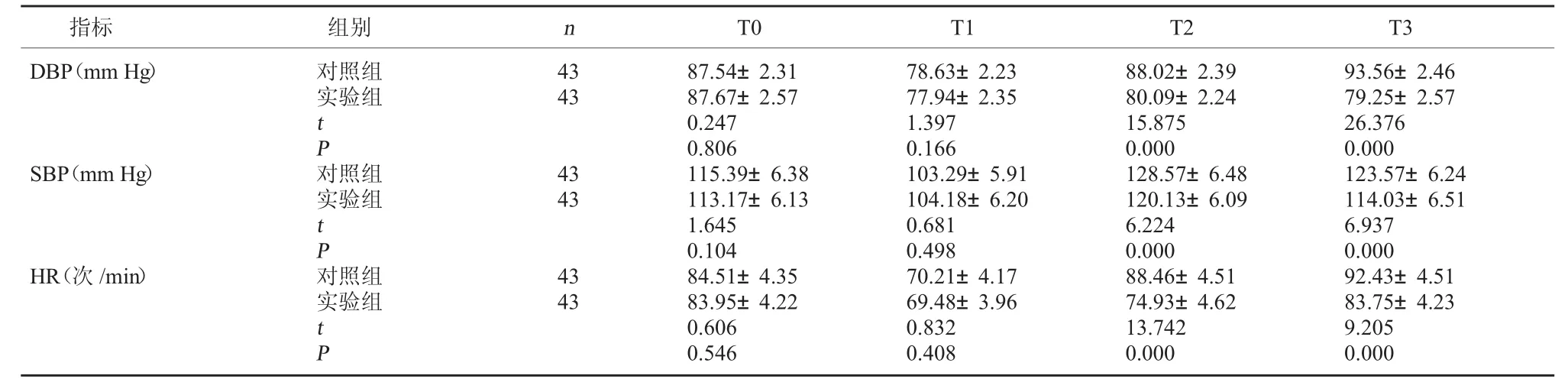
表2 两组不同时间点血压和心率比较s)
images/BZ_123_237_842_2245_898.png2.46 2.57 6.24 6.51 4.51 4.23
2.3 两组自主呼吸恢复时间和苏醒时间比较 实验组自主呼吸恢复时间(3.48±1.15)min和苏醒时间(8.75±1.73)min均短于对照组的(6.35±1.27)min、(13.26±2.41)min,差异有统计学意义(P<0.05)。
3 讨论
全子宫切除术是临床治疗女性生殖系统肿瘤,特别是恶性肿瘤的常用手段。随着微创技术的快速发展,腹腔镜下全子宫切除术已经逐渐替代开放性手术成为临床施行子宫切除术的首选手术方案。虽然腹腔镜手术创伤较小,但它仍是一个巨大应激源,会导致患者在围手术期出现应激反应。应激反应是指机体在外界因素作用下出现一种非特异性防御反应,发生时下丘脑-垂体-肾上腺髓轴和蓝斑-交感神经-肾上腺皮质轴会被特异性激活,从而导致患者机体正常的生理代谢发生改变,不仅影响手术操作的顺利进行,亦会给患者生命安全带来一定威胁[3]。因此,通过麻醉药物降低患者围手术期应激反应是十分必要的。
本研究探讨了全身麻醉联合硬膜外麻醉与单纯全身麻醉对腹腔镜下全子宫切除术患者应激反应的影响,研究结果显示实验组术毕和术后24 h时的AD、NA水平均低于对照组。AD和NA是应激反应调节过程中两种极为重要的激素,AD可促进血管收缩,提高血压,增加心率,而NA主要由交感节后神经元和脑内肾上腺素能神经末梢合成和分泌,可通过苯乙胺-N-甲基转移酶作用代谢形成AD,从而发挥提高血压、增强心率的作用。但AD和NA水平过高会引发心动过速和血压水平过高[4]。实验组术毕和术后24 h时的AD、NA水平较对照组低可能与硬膜外麻醉影响了交感神经低级中枢,从而抑制了肾上腺激素的分泌有关。对比两组不同时间点DBP、SBP、HR 水平,结果显示 T2、T3 时实验组DBP、SBP、HR水平均低于对照组,这与李继东等[5]的研究结果基本一致,说明全身麻醉联合硬膜外麻醉对降低腹腔镜下全子宫切除术患者应激反应具有积极作用。不仅如此,此次研究结果显示实验组术后自主呼吸功能恢复时间和苏醒时间均早于对照组,这可能与联合麻醉组术中维持麻醉药物用量较低有关。综上所述,全身麻醉联合硬膜外麻醉可有效降低腹腔镜下全子宫切除术患者围手术期AD、NA合成、分泌,从而降低患者DBP、SBP、HR水平。

