非酒精性脂肪性肝病与冠心病患病率和严重程度以及预后的相关性
李晨怡,陈 佳,施向凡
浙江医院干部保健科,杭州 310012
非酒精性脂肪性肝病(non-alcoholic fatty liver disease,NAFLD)是指除外酒精和其他明确肝损因素所致的以肝细胞脂肪变性为主要特征的临床病理综合征。流行病学调查显示,NAFLD是全球最常见的慢性肝病,普通成人患病率为6.3%~45.0%[1],已成为重要的公共卫生问题之一。鉴于NAFLD与代谢综合征(metabolic syndrome,MS)的密切关系,近年来,NAFLD与心血管疾病的关系成研究热点,研究显示NAFLD与冠心病(coronary heart disease,CHD)的发生、发展密切相关,CHD是NAFLD最重要的转归[2]。但也有一些研究质疑NAFLD作为CHD独立预测因素的观点[3]。既往国内的研究多集中于分析NAFLD与CHD风险之间的关系,关于NAFLD与CHD严重程度及预后影响的研究较少。本研究通过前瞻性队列研究分析,采用Gensini评分量化冠脉病变严重程度,探讨NAFLD与CHD的患病率、病变严重程度以及预后的相关性,及其对于病情评估和预后判断的临床参考价值。
对象和方法
对象选取2013年6月至2015年6月因怀疑CHD而在本院心内科接受冠脉造影检查的患者。排除标准:(1)过量饮酒者,饮酒折合乙醇量为男性≥140 g/周,女性≥70 g/周;(2)病毒性肝炎、药物性肝病、自身免疫性肝病、全胃肠外营养、肝豆状核变性等可导致脂肪肝的特定疾病;(3)急性心肌梗死患者;(4)曾接受冠状动脉介入治疗或冠状动脉旁路移植术治疗者;(5)合并其他重要脏器疾病、感染性疾病、恶性肿瘤等疾病者;(6)病历资料收集不全者。最终512例患者纳入研究,对其中318例确诊CHD的患者进行随访,至2017年12月最后1例入选者随访达30个月,失访42例,最终276例患者纳入随访研究。本研究均获得患者的知情同意,并通过本院伦理委员会批准。
资料收集详细收集入选患者的性别、年龄、体质量指数、吸烟史、饮酒史、既往疾病史、用药史、术前的实验室指标,以及术后的治疗方案等临床资料。
实验室检测采血前至少禁食8 h以上,清晨采静脉血,均由本院检验中心标准方法统一检测。实验室指标包括丙氨酸氨基转移酶(alanine transaminase,ALT)、天冬氨酸氨基转移酶(aspartate transaminase,AST)、γ-谷氨酰胺转肽酶(gamma glutamyl transpeptadase,GGT)、空腹血糖(fasting plasma glucose,FPG)、三酰甘油(triglyceride,TG)、总胆固醇(total cholesterol,TC)、低密度脂蛋白胆固醇(low density lipoprotein cholesterol,LDL-C)、高密度脂蛋白胆固醇(high density lipoprotein cholesterol,HDL-C)。
腹部B超检查前至少空腹8 h以上。判断是否有脂肪肝,诊断标准参照中华医学会肝病分会2010年修订的非酒精性脂肪性肝病诊疗指南。具备以下3项腹部超声表现中的2项者:(1)肝脏近场回声弥漫性增强(“明亮肝”),回声强于肾脏;(2)肝内管道结构显示不清;(3)肝脏远场回声逐渐衰减。脂肪肝的诊断由2名经验丰富的专业B超医生共同完成。
冠状动脉造影及诊断标准冠状动脉主支血管,包括左主干、左前降支、左回旋支及右冠状动脉,任何一支主支血管狭窄≥50%即定义为CHD。以主支血管管腔直径狭窄≥50%的支数判定冠状动脉病变支数,分为1、2和3支病变组,其中左主干算为2支病变,无论是否涉及左前降支和左回旋支。并根据美国心脏协会规定的冠状动脉血管图像评价标准,采用Gensini积分法[4],根据主要冠状动脉内径的狭窄部分和程度对冠状动脉病变严重程度定量判定,冠状动脉病变越严重,Gensini评分越高。对狭窄程度进行分析:≤25%为1分,26%~50%为2分,51%~75%为4分,76%~90%为8分,91%~99%为16分,100%为32分。不同节段冠状动脉乘以相应系数:左主干病变×5;左前降支近段病变×2.5,中段病变×1.5,远段病变×1;第一对角支病变×1;第二对角支病变×0.5;左回旋支近段病变×2.5,中段病变×1.5,远段和后降支病变均×1;后侧支病变×0.5;右冠近、 中、远段和后降支病变均×1。最终积分为各节段积分之和。冠状动脉造影结果至少经2名经验丰富的心内科介入医生确认。
随访通过门诊或电话对其中确诊为CHD的患者进行随访。每3~6个月进行1次调查,内容包括心血管相关症状、心功能状况、血压、服药情况。出现心血管终点事件或全因死亡则终止随访,心血管终点事件包括心血管病相关死亡、非致死性心肌梗死、需进一步冠脉介入治疗。
结 果
一般资料入选512例冠脉造影患者,其中男性296例(57.8%)、女性216例(42.2%),平均年龄(65.2±9.8)岁。确诊NAFLD 224例(43.8%),以有无NAFLD分组,NAFLD组较非NAFLD组的男性比率、高血压病患病率、糖尿病患病率更高,FPG、TG、ALT、GGT更高,HDL-C更低,差异均有统计学意义(P均<0.05)(表1)。
NAFLD与CHD确诊CHD 318例(62.1%),其中NAFLD组中CHD 172例(76.8%),非NAFLD组中146例(50.7%),NAFLD组和非NAFLD组CHD患病率的差异有统计学意义(P=0.000)。NAFLD组较非NAFLD组靶血管数更多(P=0.019),Gensini积分更高(P=0.022)(表2)。以CHD(无=0,有=1)为因变量,单变量分析显示,NAFLD、年龄、男性、糖尿病史、低HDL-C、FPG、ALT为CHD的预测因素。多变量分析显示,NAFLD、年龄、男性、低HDL-C为CHD的独立预测因素(表3)。
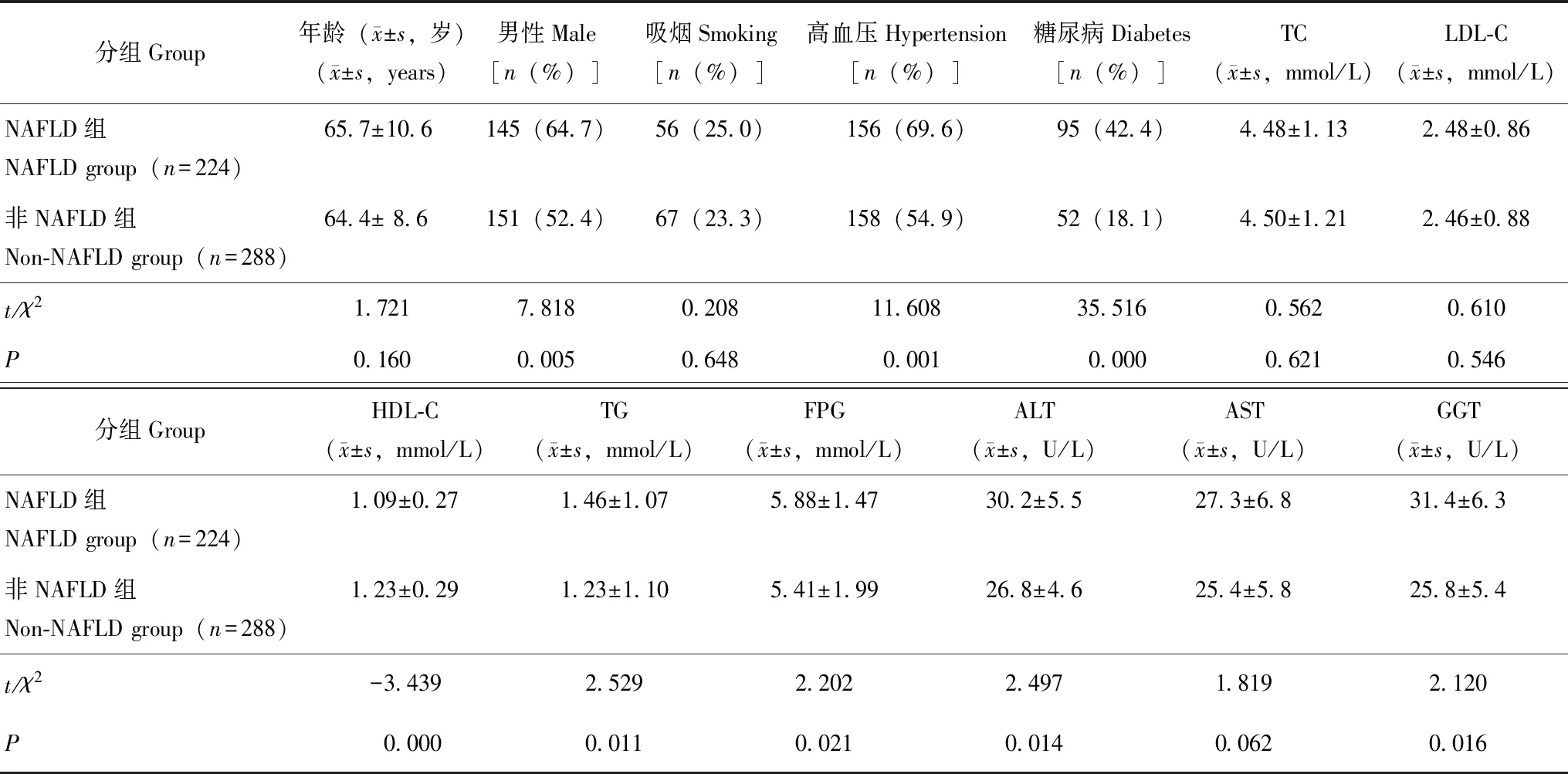
表1 NAFLD组和非NAFLD组临床及实验室参数比较Table 1 Demographic data and laboratory findings of NAFLD and non-NAFLD groups
NAFLD:非酒精性脂肪性肝病;TC:总胆固醇;LDL-C:低密度脂蛋白胆固醇;HDL-C:高密度脂蛋白胆固醇;TG:三酰甘油;FPG:空腹血糖;ALT:丙氨酸氨基转移酶;AST:天冬氨酸氨基转移酶;GGT:γ-谷氨酰胺转肽酶
NAFLD:non-alcoholic fatty liver disease;TC:total cholesterol;LDL-C:low density lipoprotein cholesterol;HDL-C:high density lipoprotein cholesterol;TG:triglyceride;FPG:fasting plasma glucose;ALT:alanine transaminase;AST:aspartate transaminase;GGT:gamma glutamyl transpeptadase
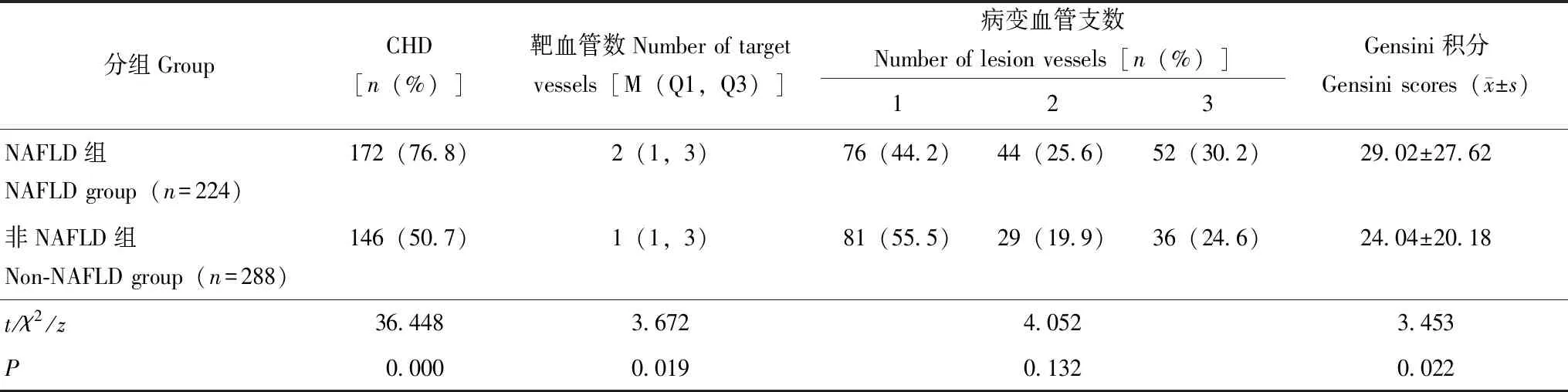
表2 NAFLD组和非NAFLD组的冠脉造影结果比较Table 2 Comparisons of results of coronary angiography between NAFLD and non-NAFLD groups
CHD:冠心病
CHD:coronary heart disease

表3 CHD的预测因素分析Table 3 Predictors of CHD
-:未进行多变量分析
-:no multivariate analysis was performed
NAFLD与临床转归为评估NAFLD对CHD患者预后的影响,对318例确诊CHD的患者进行随访,失访42例,最终276例患者纳入随访研究。在为期(39±10)个月的随访中,其中148例NAFLD患者中,21例患者(14.2%)到达心血管终点事件,而128例非NAFLD患者中有22例患者(17.2%)到达心血管终点事件,差异无统计学意义(P=0.569)(图1、表4)。按冠状动脉造影后的治疗方案分3组,单纯药物治疗组、冠脉支架植入组、冠脉搭桥组,各组的NAFLD和非NAFLD患者的心血管终点事件风险的差异均无统计学意义(P>0.1)。Cox回归分析显示,NAFLD不是CHD患者心血管终点事件发生的危险因素(HR=0.95,95%CI= 0.62~1.58,P=0.691)。
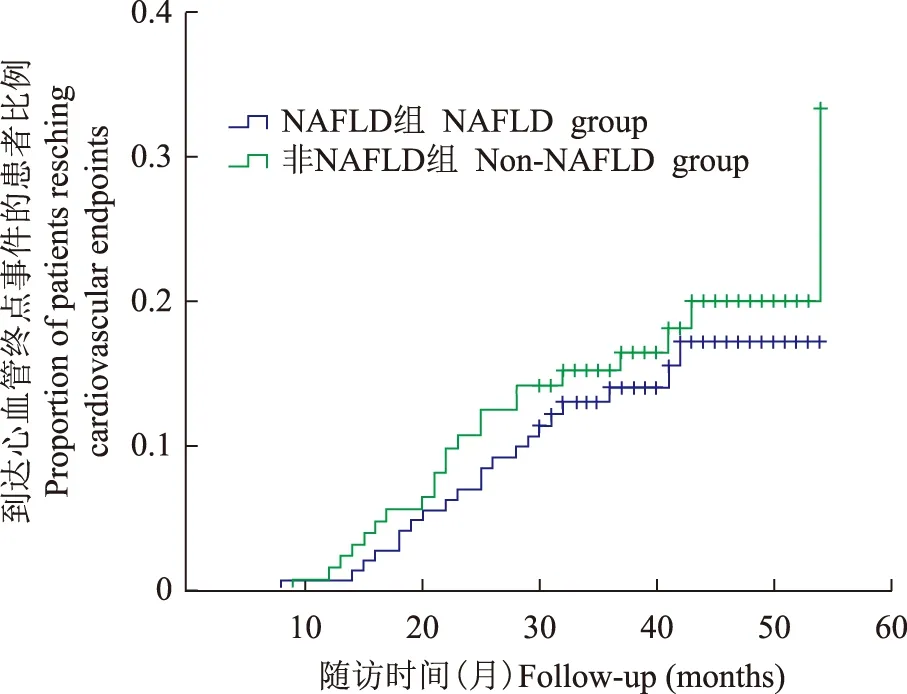
图1NAFLD组和非NAFLD组的时间与心血管终点事件曲线
Fig1Time to cardiovascular endpoints in NAFLD and non-NAFLD groups
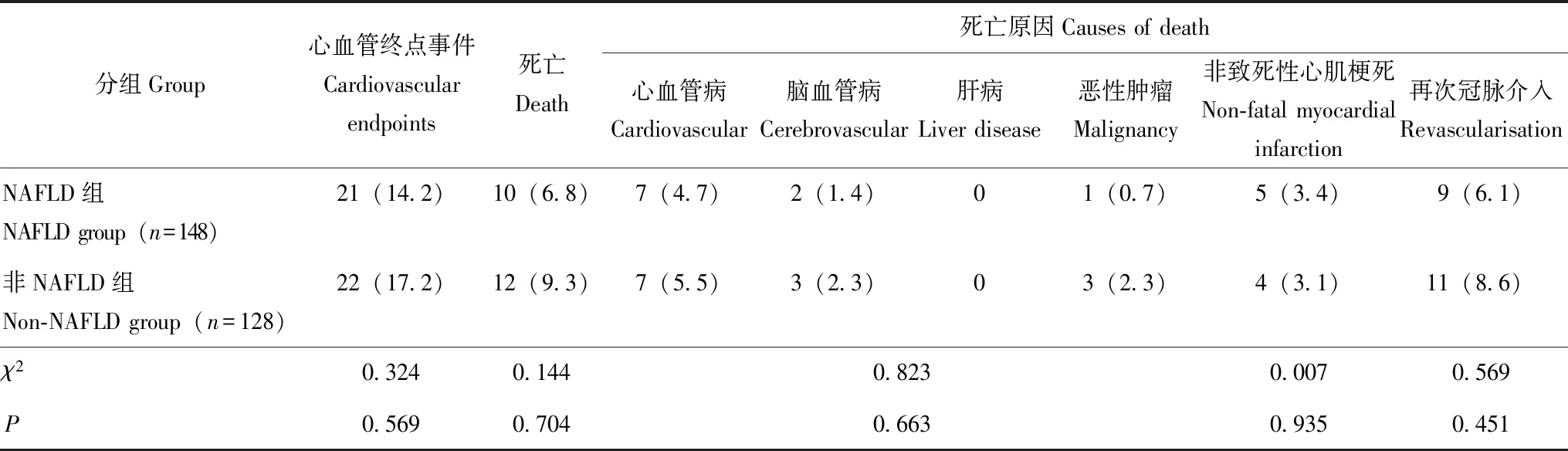
表4 随访期间CHD患者的临床事件分析[n(%)]Table 4 Clinical events in patients with CHD during follow-up[n(%)]
除死亡原因采用卡方检验外,其余均采用log-rank检验
Comparison was made by log-rank test except for the causes of death,where chi-squaretest was performed
讨 论
NAFLD是一种与胰岛素抵抗和遗传易感密切相关的代谢应激性肝损伤,包括单纯的肝脂肪变性、非酒精性脂肪性肝炎、肝纤维化甚至肝硬化、肝细胞癌[1]。因为与胰岛素抵抗、肥胖、脂代谢紊乱、糖尿病等相关,NAFLD被认为是MS在肝脏的表现[5]。而MS是CHD的危险因素,因此,NAFLD与CHD的关系近几年也成为研究热点。研究显示NAFLD患者的CHD发病风险升高,但对于NAFLD和CHD之间的关联是否是共享危险因素的结果,存在争议[3]。
国内外一些大型的荟萃分析表明,NAFLD患者的CHD发病风险明显升高,与MS以及其他目前已确定的心血管危险因素无关[6- 7]。Wong等[8]通过对612例行冠脉造影术患者的研究发现,排除其他因素后NAFLD与CHD仍有明显的相关性。除了影响冠状动脉循环,NAFLD患者的心脏舒张功能也下降,因此,充血性心力衰竭的风险也升高[9]。国内也有研究显示,NAFLD是CHD多支病变及闭塞性病变的独立危险因素[10]。本研究采用目前评价冠脉病变严重程度最有效的评分系统之一的Gensini评分量化冠脉病变严重程度,结果显示在去除目前已确定的一些心血管危险因素后,NAFLD患者的CHD患病率及Gensini积分较非NAFLD患者更高,即冠状动脉狭窄严重程度更高。研究结果表明,NAFLD为CHD的独立预测因素,且与冠脉狭窄程度相关。这为临床上针对NAFLD患者的诊治工作提供了新的思路及理论依据,可以引起相关学科对NAFLD的重视,尽早对NAFLD患者进行心血管风险评估,做到早预防、早干预。
国内外多个研究显示,NAFLD患者全因死亡率增高,首要的死因为心血管疾病,其次为癌症和肝源性疾病[11- 12]。但Wong等[13]对确诊的465例CHD患者进行了为期3679人年的随访,发现NAFLD不影响心血管事件的发生,与CHD患者的预后无关,这与一些流行病学的调查结果相悖。而本研究结果与Wong等[13]的研究结果则相仿,NAFLD与CHD患者的心血管终点事件(包括心血管原因的死亡、非致死性心肌梗死和再次的冠脉介入治疗)及全因死亡无关,结果显示NAFLD不能预测CHD患者的预后。此结果与大部分研究和预想中的结果相悖,分析原因,有以下可能。首先,随访研究的对象是确诊CHD患者,经过正规的药物或介入治疗,治疗本身可能削减了NAFLD对CHD的影响。其次,药物或介入干预阻断了未来可能发生的心肌梗死,导致心血管终点事件的发生减少,影响最终的结果。再次,本研究的随访时间不够长,出现心血管终点事件或全因死亡的样本量过少,统计分析无法显示出差异。最后,我们的研究结果是正确的,NAFLD确实并不影响CHD患者的预后。因此还需要更多的研究来明确,对CHD患者进行NAFLD的筛查和干预是否有临床价值。
本研究有以下局限性:(1)脂肪肝的诊断依据超声检查,是临床应用最广泛也是首选的影像学诊断工具,但非金标准,对轻度脂肪肝诊断的敏感性低[1],可能存在漏诊。但为减少此影响,本研究脂肪肝的诊断由2名经验丰富的专业B超医生共同完成。(2)研究对象为单中心样本,样本量不够大,其代表性有一定的局限性。(3)本研究随访时间不够长,最终到达心血管终点事件或全因死亡的样本量不够多,可能对研究结果产生一定影响。因此,还需要进一步研究来明确NAFLD与CHD患者预后的关系,比如多中心合作、扩大样本量、延长随访时间等。而对NAFLD的筛查和干预能否让CHD患者受益,也有待进一步研究。
综上,本研究显示,NAFLD为CHD的独立预测因素,并与冠脉狭窄程度相关,但NAFLD不能预测CHD患者的预后。

