腹膜透析患者营养不良-炎症-心血管疾病与认知功能恶化的关系
段丽萍,郑朝霞,张宇慧,董 捷 △
(1. 邯郸市中心医院肾内一科,河北邯郸 056001; 2. 北京大学第一医院肾内科,北京大学肾脏病研究所,卫生部重点实验室,教育部慢性肾脏病防治重点实验室,北京 100034)
腹膜透析是终末期肾病患者肾替代有效的居家治疗方式,其自我管理、自我监督很大程度上依赖于患者正常的认知功能,然而,认知障碍(cognitive impairment, CI)在终末期肾病患者中的发生率为27.0%~67.6%[1~4]。本课题组既往多中心研究也发现,腹膜透析患者总认知功能障碍的发生率是28.4%[5],且其认知功能障碍直接预测其高死亡率[1]和技术失败[6-7]。识别导致透析患者认知功能障碍的危险因素,并对其进行积极干预是亟待解决的问题。
慢性肾病患者CI的危险因素很多, 包括一般人口特征(老龄、性别、社会经济地位和教育水平)、传统因素(高血压、糖尿病、心血管危险因素[8]等)、非传统因素(甲状旁腺功能亢进、贫血、炎症[9]、营养不良[10]等),以及尿毒症或透析相关因素[11-12]等。对于腹膜透析人群,本课题组前期的研究已经证明[13],营养不良-炎症状态-心血管疾病(动脉硬化)(malnutrition-inflammation-atherosclerosis,MIA)综合征中存在较多因素的患者认知功能障碍更严重。进一步假设,随着腹膜透析时间的延长,MIA综合征存在较多因素者将导致其认知功能更倾向于恶化,但是目前在透析患者中尚未见相关报道。因此,本研究旨在通过5个腹膜透析中心患者的前瞻性纵向队列数据,基线时记录是否有MIA综合征,分别于基线和2年后调查患者总体和特定认知功能,探讨MIA综合征一个或更多因素和认知功能恶化的关系,力图帮助临床医生识别导致认知功能恶化的高危因素,以采取积极干预措施,从而提高患者生活质量和改善预后。
1 资料与方法
1.1 研究设计和研究对象
这是一项多中心前瞻性队列研究,实施于北京大学第一医院、北京大学深圳医院、安徽医科大学第二医院、哈尔滨医科大学第二附属医院和邯郸市中心医院5家医院的腹膜透析(腹透)中心,每家中心的资料收集都有严格的质量控制。收集的基线数据包括人口学特征、合并症、生化指标,以及认知、抑郁的评估。2年后,对入选患者中维持腹膜透析者,再次评估了生化指标、认知功能及抑郁水平,研究MIA各组2年后与基线比较的认知变化及其相关影响因素。
研究入选2013年3—11月在腹膜透析中心治疗的患者。入选标准:(1)年龄≥18周岁;(2)接受腹膜透析时间≥3个月,临床稳定;(3)同意参加本研究。排除标准:研究前1个月内发现有感染、急性心血管事件、活动性肝炎、癌症、手术或外伤,其他阻碍研究条件[如严重的视力丧失,语言不通、文盲、精神疾病(既往存在痴呆或意识混乱和任何精神障碍)、上肢残疾等]。所有入选患者接受传统的葡萄糖基乳酸缓冲PD溶液(广州百特医疗用品,中国)进行腹膜透析治疗。
本研究开始前已经北京大学第一医院伦理委员会审查批准(文件批号2013[587]), 北京大学深圳医院、安徽医科大学第二医院、哈尔滨医科大学第二附属医院和邯郸中心医院伦理委员会认可后实施。所有入选者均签署了知情同意书。
1.2 临床特征
记录患者一般情况(如性别、年龄、透析龄、受教育水平、原发肾脏病、糖尿病史、抑郁指数等),心血管疾病史,如果存在下列情况之一则被记录:心绞痛、心肌梗死、Ⅲ/Ⅳ级充血性心脏衰竭、短暂性脑缺血发作或脑血管意外,以及外周动脉疾病[14]。
1.3 认知功能及抑郁状态评估
对认知功能的评估由经过统一培训的专业的腹膜透析医生和护士在单独的房间,由医务人员和病人一对一进行。采用修正的简易智力状态检查量表(the modified mini-mental state examination, 3MS)[15]评估患者总体认知功能。根据以往对认知功能的观察性研究[4,16-17],总体认知障碍定义为3MS小于80分。由于受教育程度对3MS的平均得分影响很大,因此对高中以下的患者以3MS分<75分为界点,高中以上教育水平患者以3MS<80分为界点。
特定认知功能测定包括执行功能(连线试验A和B)、即时记忆、延迟记忆、视觉空间能力和语言能力,其中执行功能以连线A和B来反映,执行功能障碍定义为连线A得分超过75 s,连线B超过180 s。采用重复性成套神经心理状态测验(repeatable battery for the assessment of neuropsychological status, RBANS)分别评估即时记忆(学习和故事记忆列表)、延迟记忆(列表记忆、列表识别、故事回忆、图形回忆)、视觉空间能力(图形复制)和语言能力(图片命名和语义流畅性)[18]。RBANS测试的信度和效度已经在上海和北京居民中证实[19-20]。所有RBANS分试验的原始数值转化为年龄标准化的T值。T值小于我国正常人群(均数-标准差)确定为认知功能受损[21]。
抑郁状态评估使用Zung[22]的自我评估抑郁量表(self-rating depression scale, SDS),该量表已在一般中国人口中验证并用于各种心理疾病。
1.4 记录生化指标
受试者隔夜空腹,同时继续腹膜透析治疗,抽取静脉血进行常规和生化指标测量。生化数据包括血清白蛋白、钙、钠、甘油三酯、总胆固醇、超敏C-反应蛋白(high-sensitive C-reactive protein, hs-CRP)和血红蛋白,计算3个月内测量的均值。生化指标测量使用自动日立化学分析仪完成。留取就诊前24 h尿液和透析液,记录总量,并测定血、尿和透析液的尿素氮和肌酐,计算总尿素清除指数、总肌酐清除率和残余肾功能。
1.5 分组
首先判断患者是否血清白蛋白≤35 g/L,hs-CRP≥3 mg/L,以及是否有心血管疾病,然后将患者分为3组,即3个因素均无者,记为 MIA0组;3个因素中具备任何1种者,记为MIA1组;3个因素中具备任意2种或2种以上者,记为MIA2组。
1.6 统计学分析
采用SPSS25.0统计软件进行分析,连续性变量用均数±标准差表示,非正态资料用中位数及四分位数间距表示,分类变量用百分比表示。采用卡方检验、单因素方差分析、Kruskal-WallisH检验比较基线及2年后3组一般资料、生化指标,以及总体和特异的认知功能评价结果。进一步的组间多重两两比较采用卡方检验、t检验、Kruskal-Wallis 单因素ANOVA检验(k个样本), Bonferroni方法调整显著性值。将MIA0设为对照组,MIA1及MIA2两组设为哑变量引入多元线性回归模型,分析总体和特定的认知功能恶化的风险因素。P<0.05认为差异具有统计学意义。
2 结果
2.1 患者一般情况
667例患者符合研究条件,493例(73.9%)签署了知情同意书。在493例患者中,458例(92.9%)完成了基线及随访认知功能测试,其中18例患者因数据不完整而被剔除,剩余440例患者平均年龄52.1岁,透析龄25.2月,BMI 22.9 kg/m2,血红蛋白104.9 g/L,血浆白蛋白36.1 g/L;440例患者中男性232例(52.7%), 高中及以上学历占52.2%,其中慢性肾小球肾炎为193例(43.9%),糖尿病肾病92例(20.9%),高血压肾损害64例(14.5%)。
155例患者在随访期间因不同原因被剔除(图1), 285例患者复测了认知功能。剔除与保留的患者在总体及特定认知功能参数差异无统计学意义。在剔除患者中糖尿病及hs-CRP比例明显较高,其余人口学及生化指标差异无统计学意义。
2.2 MIA0、MIA1和MIA2组患者一般资料和临床指标的比较(表1)
本组患者中血清白蛋白≤35g/L者156例(35.5%), hs-CRP≥3 mg/L者213例(48.4%),心血管疾病者94例(21.4%)。无MIA因素(MIA0)者141例(32.0%), 只有一种MIA因素(MIA1)者153例(34.8%), 至少两种MIA因素(MIA2)者146例(33.2%)。
3组之间性别、PD时间、BMI、血清胆固醇、甘油三酯、血钠、总尿素清除指数和总肌酐清除率差异均无统计学意义。经Bonferroni法校正,MIA2和MIA1组比MIA0组患者年龄更大,教育水平更低,抑郁指数更高,心血管疾病比例更高,收缩压更高,血清hs-CRP更高,血清白蛋白更低(P均<0.05),而且MIA2比MIA0组血钙、血色素更低,残余肾功能更差(P均<0.05)。糖尿病比例虽然在3组间有显著性差异(P=0.037), 但是两两比较(P均>0.05)差异无统计学意义。
2.3 MIA0、MIA1和MIA2组患者基线认知功能的比较
440例腹膜透析患者CI发生率 20.0%,在MIA0,MIA1和MIA2组分别为12例(8.5%)、27例(17.6%)、49例(33.6%), 3组间差异有统计学意义(P<0.001)。经Bonferroni方法校正,CI发生率MIA2组较MIA0及MIA1组有显著增加(P均<0.05)。随MIA因素增加,3MS得分明显下降(P均<0.05), 连线试验A所需时间显著延长(P均<0.05)。连线试验B所需时间MIA2组较MIA0组显著增加(P<0.05)。即时记忆、延迟记忆、语言能力方面MIA2组与MIA0及MIA1组相比,差异均有统计学意义(P均<0.05), 视觉空间能力仅在MIA2组与MIA0组相比差异有统计学意义(P<0.05,表2)。
2.4 MIA0、MIA1和MIA2组患者认知功能变化的比较
随访2年后, 285例腹膜透析患者CI发生率升高为24.7%,比较3组间认知水平变化的程度(第2次与第1次认知测定的差值,除连线试验外分数正值表示认知功能好转),MIA2、MIA1组与MIA0组比较,3MS得分明显下降,差异有统计学意义(P=0.006),经Bonferroni方法校正,MIA2及MIA1组较MIA0组有显著下降(P<0.01,P<0.05),而在连线试验、即时记忆、延迟记忆、视觉空间能力和语言能力方面差异无统计学意义(表3)。
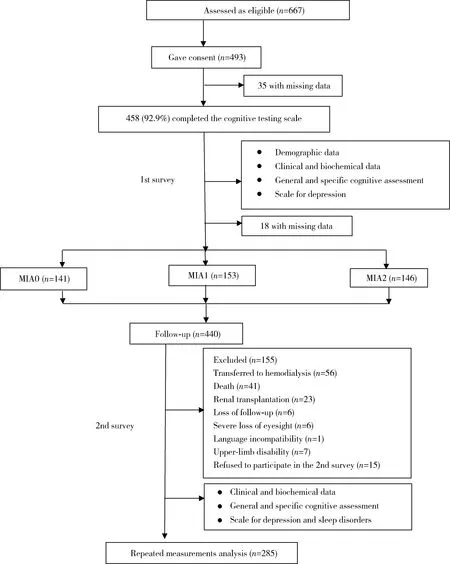
图1 腹膜透析患者营养不良-炎症-心血管疾病与认知功能恶化的研究流程Figure 1 Flow chart of the study on the association of malnutrition-inflammation-cardiovascular disease with cognitive deterioration in peritoneal dialysis patients
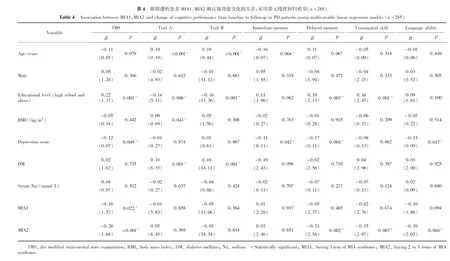
以2年后总体和特定认知功能得分差值为因变量,以年龄、性别、教育水平、体重指数、抑郁分数、糖尿病、血钠和MIA(MIA0为对照,MIA1,MIA2为哑变量)为自变量,每一项认知领域的分析都以其相应的基线参数进行校正,以多元线性回归分析影响认知功能恶化的因素,结果发现,除年龄、教育水平、糖尿病、抑郁等危险因素外,MIA(有1项因素)独立预测整体认知水平的下降(P=0.022,表4),而存在MIA(有2至3项因素)不仅是整体认知水平恶化的独立危险因素(P<0.001), 而且是延迟记忆、视觉功能及语言能力恶化的独立危险因素(P=0.002,P=0.007,P=0.004,表4)。
3 讨论
本研究是前瞻性的在罹患MIA综合征的腹膜透析患者中调查认知功能恶化并探讨其恶化危险因素的多中心纵向队列研究,基线数据表明,只要存在MIA一种因素,CI发生率就明显升高,3MS得分及执行功能就明显下降,并存MIA两因素及以上时,即时记忆、延迟记忆、视觉空间能力、语言能力方面也会有明显下降。在2年的随访中发现,440例腹膜透析患者CI发生率从20.0%上升到24.7%,只要存在MIA中1至3项因素,总体认知功能就较基线明显恶化。经过多因素分析,校正了年龄、性别、 教育水平、抑郁指数、BMI、糖尿病、血钠水平后,MIA(≥1项因素)仍是3MS恶化的独立危险因素,而MIA(≥2项因素)不仅是3MS,而且是延迟记忆、语言及视觉功能恶化的独立危险因素。
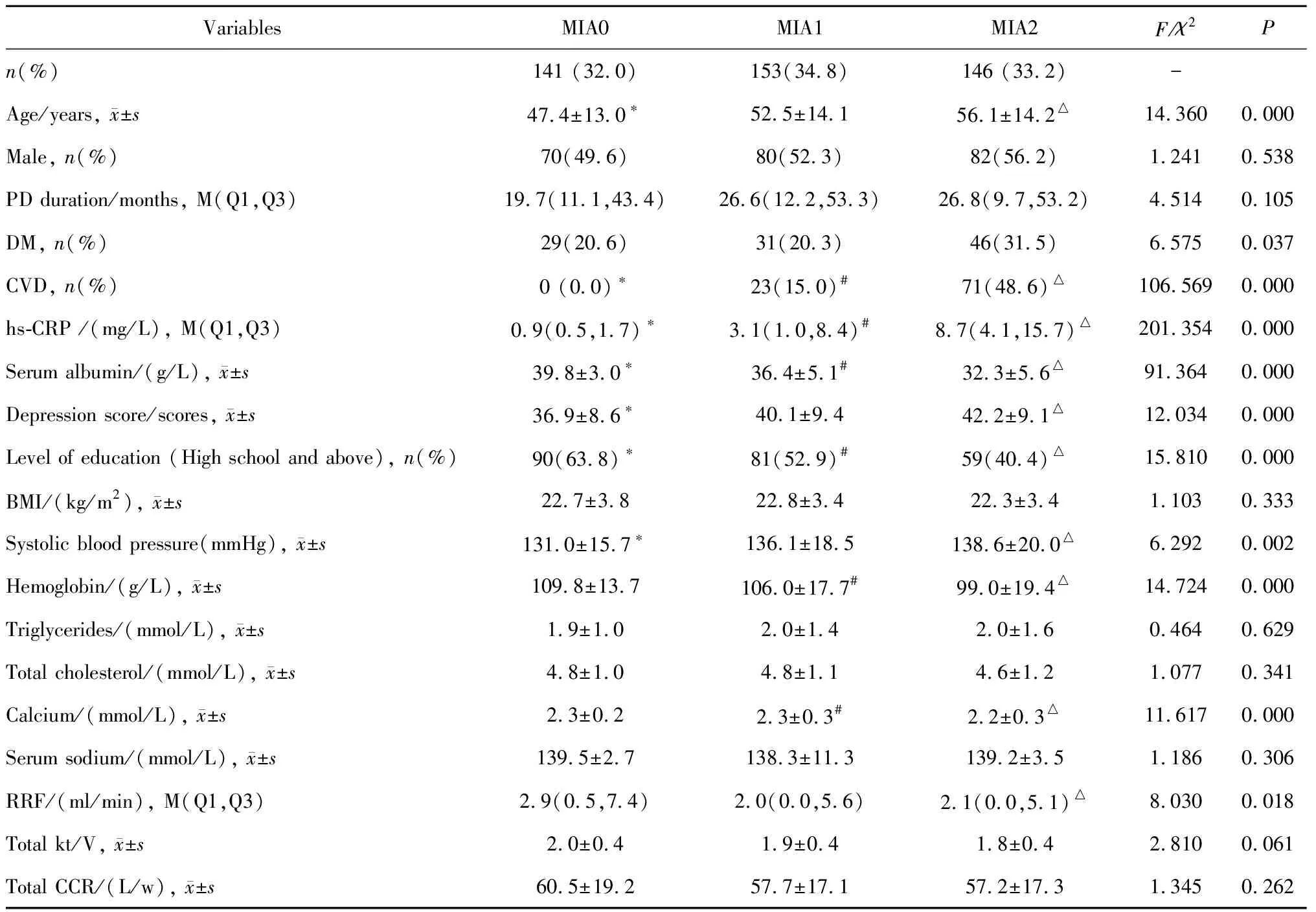
表1 腹膜透析患者一般临床指标在MIA各组基线的比较(n=440)Table 1 Comparisons of clinical characteristics of MIA0, MIA1 and MIA2 group at baseline (n=440)
MIA, malnutrition-inflammation-atherosclerosis; PD, peritoneal dialysis; DM, diabetes mellitus; CVD, cardiovascular disease; BMI, body mass index; hs-CRP, high-sensitivity C-reactive protein; RRF, residual renal function; kt/V, urea clearance per week; CCR, creatinine clearance per week; M, media; Q1, first quartile; Q3, third quartile. Statistically significant adjusted by Bonferroni method, *P<0.05, MIA0 groupvs. MIA1 group; #P<0.05, MIA1 groupvs. MIA2 group; △P<0.05, MIA0 groupvs. MIA2 group.
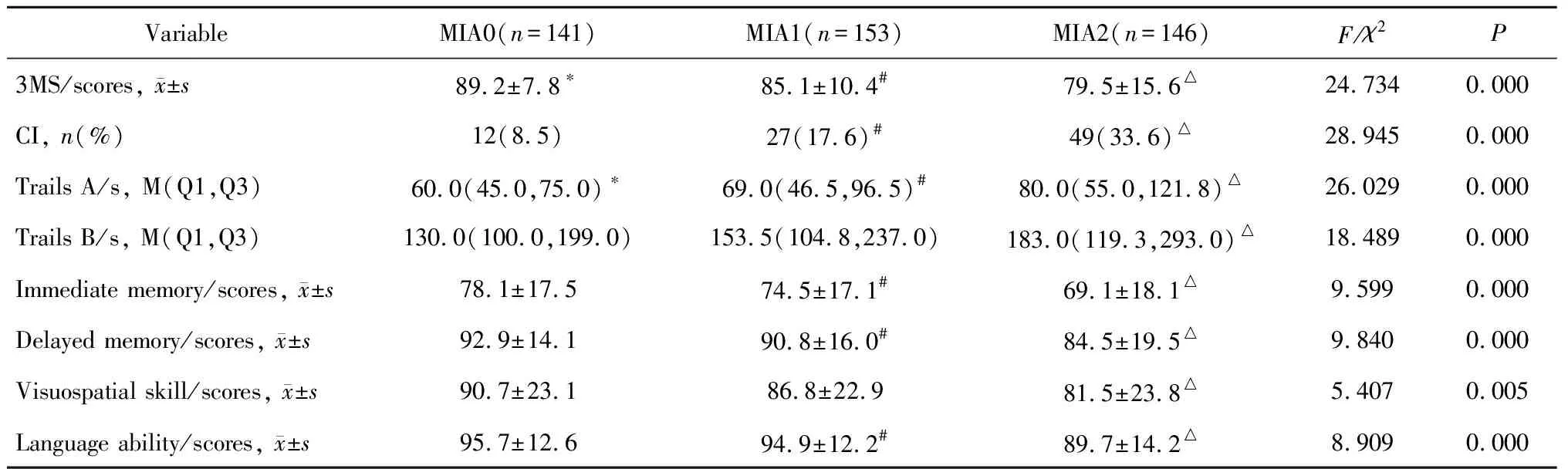
表2 腹膜透析患者MIA各组基线整体及特异认知功能参数的比较(n=440)Table 2 Comparisons of cognitive function parameters of MIA0,MIA1 and MIA2 group at baseline(n=440)
MIA, malnutrition-inflammation-atherosclerosis; 3MS, the modified mini-mental state examination;M, media; Q1, first quartile; Q3, third quartile; CI, cognitive impairment. Statistically significant adjusted by Bonferroni method, *P<0.05,MIA0 groupvs. MIA1 group; #P<0.05, MIA1 groupvs. MIA2 group; △P<0.05, MIA0 groupvs. MIA2 group.
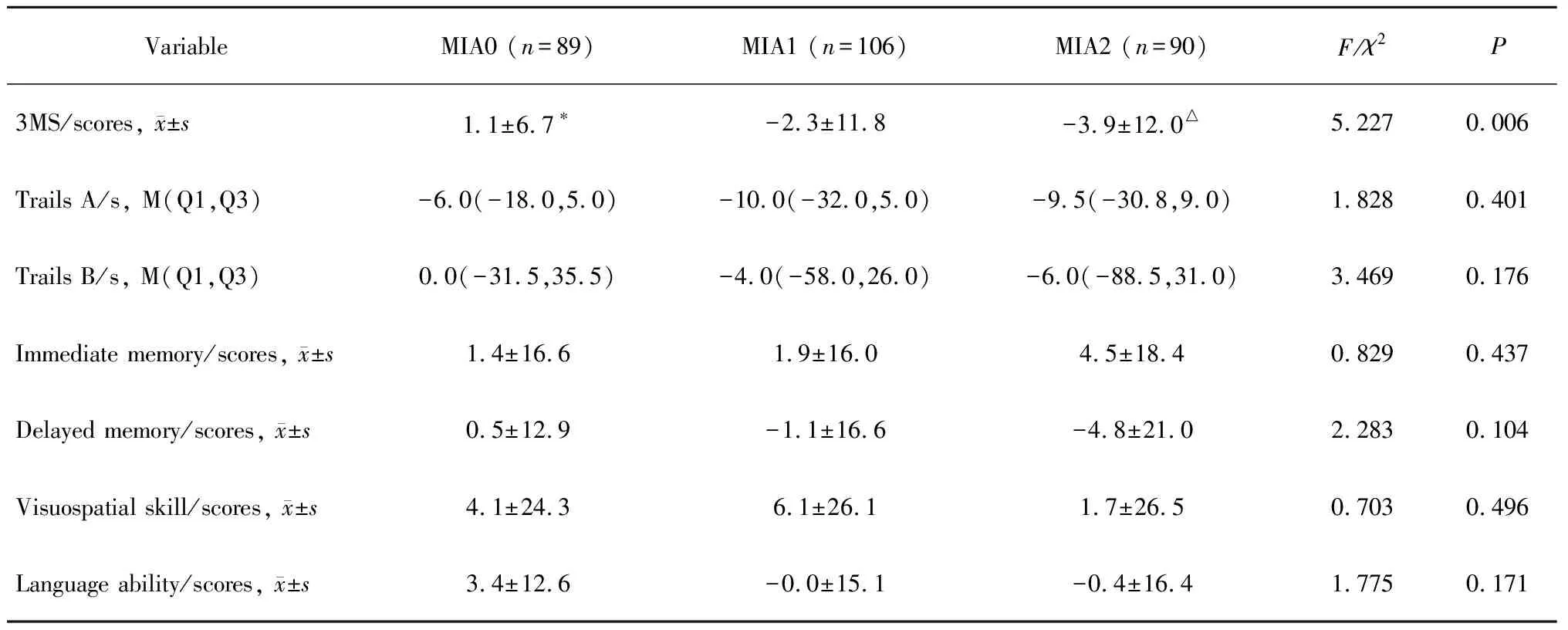
表3 腹膜透析患者随访2年后整体及特异认知参数变化差值在MIA各组的比较(n=285)Table 3 Comparisons of difference values of global and specific cognitive function parameters between MIA0, MIA1,and MIA2 group from baseline to follow-up (n=285)
3MS, the modified mini-mental state examination; M, media; Q1,first quartile; Q3, third quartile difference values (the values of follow-up minus that of baseline). Statistically significant adjusted by Bonferroni method, *P<0.05, MIA1 groupvs. MIA0 group; △P<0.01, MIA2 groupvs. MIA0 group.
本研究还发现,无MIA因素存在的腹膜透析患者在2年的随访中总体CI发生率、总体及特定认知功能均未见恶化,推测可能与腹膜透析团队的综合管理(腹膜透析相关感染的预防、容量控制、透析充分性的保证和营养管理等)有关。当然,这需要进一步的干预研究来证实。对存在MIA中1~3项因素的腹膜透析患者,在临床随访中要尽量逆转MIA因素,包括急慢性感染的防治、心血管疾病诊治和良好的营养管理措施,并在培训、教育、临床随访中关注总体认知及延迟记忆、视觉、语言功能的变化,建立多学科医生团队,获取更好的社会及家庭支持,给予积极的综合措施干预,以获得最大的治疗效益。
目前,研究MIA综合征与CI的报道较少见,大多是研究其中一种因素与CI的关系[8-10],且多是横断面研究。MIA综合征与CI的关系目前尚未完全清楚,但是,比较明确的是,在CKD患者,尤其是透析患者中炎症状态普遍存在,而炎症正是MIA综合征的关键环节,是引起营养不良和动脉粥样硬化的重要因素。已有的研究认为,炎症急性期反应标志物,如CRP、脂蛋白a和纤维蛋白原水平的提高[23-25],都有直接致动脉粥样硬化或栓塞形成的可能。因此,推测由炎症介导的血管神经损伤可能是MIA综合征患者认知功能恶化的根本原因。同时,本课题组前期的研究表明[26],即使在无脑卒中病史的腹膜透析患者,脑部影像学异常较严重,脑白质高信号和脑萎缩提示总体认知障碍风险,并且独立于心血管疾病及其风险因素。因此,慢性炎症可能是MIA综合征与认知功能恶化关系中的重要环节。
本研究的优点是:(1)通过前瞻性、多中心纵向队列研究,分析合并MIA综合征腹膜透析患者认知功能的恶化;(2)揭示合并MIA中1~3项因素的患者是随访2年后总体认知恶化的高危人群,补充了既往文献中对MIA和认知功能恶化关联性研究方面的不足;(3)本研究采用的认知组套包含了全面的认知领域。
本研究也存在不足,首先,来自5家腹膜透析中心的样本量还有待进一步增加,随访期需进一步延长;其次,超过36%的参与者完成了基线评估但被排除在第二次评估外,退出研究的往往是病情较重的基线患者,这可能导致对认知能力减退的低估,因此,选择偏倚是不可避免的。
终上所述,存在MIA综合征1~3项因素的腹膜透析患者,其总认知功能障碍明显加重,而且MIA中存在1项因素,是总体认知水平恶化的独立危险因素,并存MIA两项因素及以上者,也是延迟记忆、视觉功能及语言能力恶化的独立危险因素。因此,在腹膜透析群体的长程管理中,需要提高对认知功能恶化的重视,尤其要加强对合并MIA因素的患者整体及特定认知障碍的识别,及时给予诊断、管理和治疗干预,以期提高患者生活质量,改善患者长期预后。MIA综合征和认知功能恶化的确切关系尚待更多的机制研究来证实。