不同镇痛方式治疗经尿道等离子前列腺剜除术后膀胱痉挛临床对比研究
赵 毅,吴东娟
空军军医大学西京医院泌尿外科(西安 710032)
经尿道等离子前列腺剜除术(Transurethral plasmakinetic enucleation of the prostate,TUPKEP)是最新一代治疗前列腺增生的手术技术,因其术中术后出血少、并发症少在治疗前列腺增生中应用日益广泛[1-2]。但其围手术期仍会发生一定的并发症,尤其术后膀胱痉挛是早期最常见的并发症,也是一个不可回避的事实[3]。膀胱痉挛主要表现为强烈的尿意感,下腹、尿道、阴茎头部及会阴部疼痛,膀胱冲洗不通畅甚至逆流及冲洗液颜色骤然变红,有时有尿液由导尿管旁尿道口流出。患者发生膀胱痉挛时,易继发出血、尿管堵塞 、泌尿系感染等不良后果,不仅增加患者痛苦,还延长患者的康复时间,严重者可导致创面出血需要二次手术。针对前列腺术后膀胱痉挛治疗方法有多种,有研究发现采用硬膜外镇痛泵可以取得良好的效果[4-5]。本科室自2016年2月对经尿道等离子前列腺剜除术后发生膀胱痉挛的患者采用不同的方法缓解膀胱痉挛,现报告如下。
资料与方法
1 一般资料 选取2016年2月至2018年5月在我科行经尿道等离子前列腺剜除术的患者192例,将患者随机分为硬膜外镇痛组、规律镇痛药物组和随机用药组各64例。持续硬膜外镇痛组年龄为61~85岁,平均年龄(73.3±11.2)岁;病程1~10年,平均病程(5.9±2.4)年;剜除的前列腺质量为42~80 g,平均质量(62.2±5.4)g。规律镇痛药物组年龄60~84 岁,平均年龄(72.5±10.3)岁;病程1~10年,平均病程(5.3±2.8)年;剜除的前列腺质量42~86 g,平均质量(62.8±5.7)g。随机给药组年龄为59~86岁,平均年龄(71.3±12.4)岁;病程1~10年,平均病程(5.7±3.2)年;剜除的前列腺质量为45~87 g,平均质量(63.5±6.4)g。三组患者年龄、病程、前列腺质量比较均无统计学意义(P>0.05)。所有患者术后均给予以下处理:①术后均留置库利艾特22~24号三腔导尿管;②术前给患者及家属心理辅导,对留置尿管的不适症状有一定的心理准备;③均使用35~37℃温生理盐水冲洗液[6],接近体温的冲洗液可以减轻对膀胱的激惹,使膀胱痉挛的次数减少,从而减少痉挛引起的疼痛,使得膀胱内的血管保持正常的舒缩,促进创面早日愈合[7];④定期挤捏尿管,保证导尿管通畅;⑤术后第1日开始口服索利那新4mg,1次/d。
2 镇痛方法 硬膜外镇痛组是在应用硬膜外麻醉的病人中利用术中留置的硬膜外导管,在术后应用硬膜外镇痛泵持续输注麻醉镇痛剂。常用药物为罗哌卡因,以4mg/h缓慢泵入,当患者膀胱痉挛疼痛严重时,可自行调节追加药物按钮,镇痛泵会临时加大用量一次(1ml/次)。由于镇痛药物作用于骶髓神经,因此对全身产生影响较小[8]。规律镇痛药物组术后静脉滴注镇痛药物帕瑞昔布钠40mg,每隔12 h应用1次,如膀胱痉挛疼痛加剧时给予加用1次。随机用药组术后根据膀胱痉挛及疼痛出现的情况根据止痛解痉药物说明随机给药,常用药物为帕瑞昔布钠、间苯三酚注射液、氟比洛芬酯、地佐辛及654-2等。
3 判断标准 三组患者均按下列标准判断记录膀胱痉挛的发生次数及时间:①骤然出现异常强烈无法控制的尿意及便意,甚至尿液自尿道口溢出;②下腹、会阴及尿道突然出现的剧烈疼痛;③膀胱冲洗液受阻,墨菲氏滴管液面不降反升,膀胱内液体返流,或从尿管周围溢出,引流液颜色加深。观察并记录两组患者术后48内出现膀胱痉挛的次数及持续时间,进行对比。
4 观察指标 观察三组患者术后48h内发生膀胱痉挛的次数及每次发生膀胱痉挛的持续时间,观察患者回到病房后24h内应用冲洗液的体积。观察术后当日夜21:00时至第1日晨6:00时患者睡眠时间。对三组患者的数据进行统计学分析。
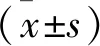
结 果
三组患者均由同一组医生进行手术,手术顺利,术后均发生程度不等的膀胱痉挛,术后48h内膀胱痉挛情况比较,持续硬膜外镇痛组、规律镇痛药物组及随机用药组膀胱痉挛发生次数、持续时间均具有统计学差异(P<0.05),见表1。

表1 三组患者不同镇痛方式发生膀胱痉挛结果比较
注:各组间比较,P<0.05
TUPKEP术后患者回到病房后均应用35~37℃温生理盐水冲洗液进行膀胱冲洗,三组患者24h内膀胱冲洗液用量比较均具有统计学(P<0.05,图1)。

图1TUPKEP术后24 h内应用冲洗液量(各组间比较均具有统计学意义P<0.05)
TUPKEP术后患者术后当日夜睡眠情况,三组进行比较显示硬膜外镇痛组睡眠状况明显好于其他两组,差异具有统计学意义(均P<005,图2。)
讨 论
前列腺增生行TUPKEP的患者均为老年男性,因前列腺增生病史长,多数曾反复就诊,甚至有反复留置导尿的经历,易产生沮丧畏惧、情绪紧张、不信任医护人员、焦躁不安等负面情绪。术后更可能因为疼痛、血尿的发生诱发心理紧张而导致膀胱痉挛的发生。手术前医护人员应合理的向患者交待手术后可能会出现的症状,常见有膀胱痉挛,会引起疼痛不适,甚至可能出现溢尿的情况,让患者提前做好心理准备,以免出现症状时患者紧张恐慌。当出现膀胱痉挛时增加心理疏导次数,指导患者深大呼吸减慢呼吸次数、放松全身、将注意力转移到其他方面等方法同时调节情绪调控,减轻膀胱痉挛[9]。本组患者在膀胱痉挛时采取心理疏导方法后,痉挛程度和持续时间均有减轻和缩短。

图2 TUPKEP术后当夜患者睡眠时间(各组间比较,均P<0.05)
TUPKEP术后需留置三腔气囊导尿管进行持续膀胱冲洗,早期为压迫止血,需进行牵拉,而且气囊体积较大,本组患者气囊体积为30~50ml。较大的体积容易对膀胱颈部及三角区造成刺激,引起膀胱不自主收缩[10]。因此,应在术后24h减少气囊体积,恢复气囊至10~20ml,减少其刺激作用。术后导尿管需妥善固定,操作和护理时尽量避免牵拉、移动尿管,以免刺激尿管导致膀胱痉挛的发生。本组患者病情稳定后均在术后24h内减少气囊体积,并应用贴膜将尿管无张力固定于大腿内侧,避免了在气囊刺激诱发的膀胱痉挛,减轻了患者痛苦及出血几率。
虽然TUPKEP术中及术后出血较少,但仍需应用生理盐水进行膀胱冲洗,而冲洗液的温度及冲洗速度对膀胱痉挛影响很大。低温冲洗液和快速冲洗容易诱发膀胱痉挛。本组患者应用事先加温至37℃左右的冲洗液进行冲洗,膀胱痉挛的情况明显减少[11]。对于冲洗的速度,应视引流液的颜色进行调整,如血色重,则加快冲洗,防止血块形成;如颜色清则调慢速度,减轻刺激。在术后当夜不要停止冲洗,防止夜间观察不及时导致血块形成堵塞尿管。如患者下腹疼痛明显,尿液引流不畅,反复膀胱痉挛,则需注意是否有血凝块或组织块堵塞尿管,如有堵塞应立即用注射器进行开放冲洗,确实无法冲开应及时更换尿管。更换导尿管是对创面的二次损伤,同时存在一定风险,所以确保TUPKEP的术后膀胱冲洗的通畅尤为重要。
良好的镇痛方式可以明显减少TUPKEP术后发生膀胱痉挛的次数,当患者术后出现膀胱痉挛时, 应该及时进行相应治疗[12]以免膀胱痉挛又能引起疼痛,二者互为因果。控制术后疼痛是减轻膀胱痉挛的重要手段。本研究中对比三种镇痛方式,发现TUPKEP术后应用硬膜外镇痛泵组镇痛效果较其他两组好,具有统计学意义。硬膜外镇痛是将镇痛药物直接作用于神经根处,在神经传导通路上直接作用,效果良好[13]。而且硬膜外镇痛泵中的药物可以减少骶神经发出的对膀胱的神经冲动,减小膀胱逼尿肌张力,减轻逼尿肌的不规律收缩,进而减少发生膀胱痉挛。镇痛药物组规律静脉应用的帕瑞昔布钠是一种环氧合酶-2特异性抑制剂,术后规律应用可明显减轻手术创伤带来的疼痛[14]。本研究中,硬膜外镇痛组与其他两组相比较,膀胱痉挛发生次数和持续时间,均有统计学差异(P<0.05)。为防止血凝块堵塞尿管,冲洗液流速需根据出血情况进行调整,在硬膜外镇痛组由于膀胱痉挛的减少,冲洗液用量较其他两组明显减少,具有统计学意义(P<0.05)。而在患者术后当夜睡眠情况进行统计发现,由于膀胱痉挛及疼痛的减少,患者夜间睡眠时间较其他两组长(P<0.05)。良好的镇痛效果可以减少患者术后的膀胱痉挛,提高患者的生活质量,同时减少冲洗液的用量,在经济上减轻患者的负担。在护理过程中对于硬膜外镇痛的患者要注意观察硬膜外导管固定情况,防止导管脱出。硬膜外镇痛泵防治前列腺术后膀胱痉挛效果肯定[15],若术后镇痛效果不佳要及时分析原因,采取处理措施,避免严重并发症的发生。对于静脉规律用药的患者,要按时用药,防止膀胱痉挛的发生,若效果不佳也要及时分析原因积极采取措施,以免发生不良后果。而随机用药组由于间断用药,不符合药物药代动力学原则,无法维持稳定的血药浓度,效果较其他两组镇痛方式差。
随着TUPKEP术在临床上的广泛开展,虽然优点很多,但围手术期膀胱痉挛的发生仍是需要重视的问题。术后膀胱痉挛发生的原因包括精神心理因素、导尿管球囊刺激、膀胱冲洗液的温度和冲洗速度等[16]。我们发现在手术后可以通过缓解患者的情绪、减少外界的刺激、合理有效及时的镇痛可以明显预防和减少膀胱痉挛发生。另外针对患者采取的不同镇痛方法效果也不相同。对于应用硬膜外麻醉的患者最好选用硬膜外镇痛泵,我们的研究显示,硬膜外镇痛泵防止膀胱痉挛效果明显优于规律镇痛药物组,不但可以减轻TUPKEP术后膀胱痉挛发生,还可以减轻患者痛苦,提高患者生活质量,减少并发症的发生,并减轻患者的经济负担,可以促进患者早日康复。

