持续被动活动在肥胖全膝关节置换术患者术后快速康复中的应用效果
尹青琴,徐长德
(嘉峪关市第一医院,甘肃 嘉峪关 735100)
全膝关节置换术(total knee arthroplasty,TKA)是治疗终末期膝关节疾病的有效手段,随着我国人口老龄化的加剧,接受TKA的高龄、肥胖老年患者不断增加。TKA术后早期需进行功能训练,以最大限度地改善假体关节的功能[1]。由于手术创伤严重且出血较多,术后患者常伴有不同程度的膝关节肿胀及疼痛,影响患者膝关节功能恢复及手术满意度。膝关节活动度(range of motion,ROM)是TKA术后康复训练的重要内容,包括主动活动和被动活动,而术后早期由于膝关节肿胀及疼痛严重影响了患者主动功能锻炼效果,因此,尽早开始被动活动就显得尤为重要。持续被动活动(continuous passive motion,CPM)是被动活动膝关节的可靠手段,随着快速康复理念的普及,其临床应用越来越广泛,然而肥胖患者TKA术后CPM应用的安全性及有效性尚存在较大争议[2]。本研究旨在探讨TKA术后早期应用CPM的临床效果。
1 资料与方法
1.1 资料
选取2017年6月至2018年1月于我科行TKA的患者155例纳入研究。纳入标准:(1)依据美国风湿病学会的诊断标准明确诊断为膝关节骨关节炎而行TKA者;(2)肝肾功能及心肺功能正常;(3)无精神及神经疾病;(4)有较强的理解和沟通能力。排除标准:(1)一期行双膝关节TKA;(2)单髁置换、翻修或初次TKA采用铰链式假体;(3)伸膝装置严重异常;(4)膝关节严重内、外翻畸形>15°或屈曲挛缩>25°;(5)曾行同侧髋关节置换或合并其他下肢关节残疾;(6)有化脓性关节炎或骨髓炎病史;(7)术后下肢深静脉血栓需制动患肢;(8)合并严重内科疾病且控制不良。纳入患者包括女性129例,男性26例;年龄 40~80岁,平均(64.38±6.65)岁;体重指数 15.97~38.97,平均(25.55±3.70)。将患者分为3组,BMI≤23.9为体重正常组,24.0~27.9为超重组,≥28.0为肥胖组。
1.2 手术方法
所有手术由同一组手术医师完成,麻醉方式为腰麻,均选用后方稳定型膝关节(posterior cruciate-stabilizing total knee prostheses,PS)假体,常规束止血带,压力为45 kPa。采用膝前正中纵行切口,髌旁内侧入路。按照常规TKA标准操作规程进行手术,髌骨常规修整成形并行去神经化处理。术后均不放置引流管,缝合关节囊前重建髌上囊。切皮前10 min静滴氨甲环酸1 g,手术结束时关节腔内注射氨甲环酸1 g。脱脂棉加压包扎至术后48 h。术前及术后预防性给予抗生素,术后常规皮下注射低分子量肝素钙(4 100 IU,Qd)抗凝。所有患者均于术后7~8天出院。
1.3 围手术期镇痛方案
采用多模式镇痛与超前镇痛相结合的办法。术前一天给予丁丙诺啡透皮贴10 mg外用,术中“鸡尾酒”配方:罗哌卡因22.5 mg+氟比洛芬酯50 mg+地塞米松5 mg+肾上腺素0.2 mg+生理盐水=50 ml)膝关节周围软组织及关节腔注射,术后常规佩戴止疼泵(舒芬100 ug+昂丹司琼16 mg+生理盐水=100 ml)并给予非甾体类药物丙帕他莫2 g ivgtt Qd+阿片类药物地佐辛5 mg im Q12h,联合膝关节周围冰敷治疗。
1.4 术后康复程序
患者术毕回病房后抬高患肢约20°,足踝部垫软垫,膝下悬空,3 kg盐袋膝上间断加压使膝关节处于伸直状态。麻醉苏醒后开始踝关节背伸、跖屈活动,同时进行股四头肌长收缩练习。术后第2天去除加压包扎,除常规康复程序外开始行CPM辅助下膝关节屈伸功能锻炼并助行器辅助下下地行走,CPM起始角度设定为50°,每日两次,每次0.5 h,以后每日增加10°,术后第7天膝关节活动度至少达90°。
1.5 观察指标
(1)视觉模拟疼痛评分(VAS):用于疼痛的评估,在临床上使用较为广泛。方法:用一条长约10 cm的游动标尺,一面标有10个刻度,两端分别为“0”分端和“10”分端,0分表示无痛,10分代表难以忍受的最剧烈的疼痛。(2)膝关节肿胀程度评估:患者仰卧位,大腿肌肉放松,首先确定髌骨位置,于髌骨上10 cm测量下肢周径长度。(3)膝关节活动度:关节活动度(ROM)是指在特定体位下,关节可以完成的最大活动范围,主要用于评价膝关节主、被动屈伸活动功能,分数越高表明患者关节活动度越好。正常膝关节屈曲 120°~150°,过伸 5°~10°。
1.6 统计学方法
2 结果
2.1 VAS评分
TKA术后2、3、5天CPM前后VAS评分有所上升,差异有显著性(P<0.05);第7天CPM前后VAS评分未见明显上升或下降(见表 1)。
表1 CPM前后VAS评分比较(±s,分)

表1 CPM前后VAS评分比较(±s,分)
术后2天术后3天术后5天术后7天活动前活动后活动前活动后活动前活动后活动前活动后V A S评分2.7 3±0.7 2 2.3 6±0.6 5 2.2 5±0.6 1 2.0 7±0.5 4 t值P值3.6 6±0.7 1-2 4.3 0 7 0.0 0 0 3.0 9±0.6 6-1 9.1 4 3 0.0 0 0 2.3 2±0.5 3-2.3 8 9 0.0 1 8 2.1 0±0.5 2-1.0 0 0 0.3 1 9
2.2 膝关节肿胀程度
TKA术后2、3、5天CPM前后膝关节肿胀程度有所加重,差异有显著性(P<0.05);第7天CPM前后膝关节肿胀程度有所减轻,但差异无显著性(P>0.05),见表2。
表2 CPM前后膝关节肿胀程度比较(±s,cm)
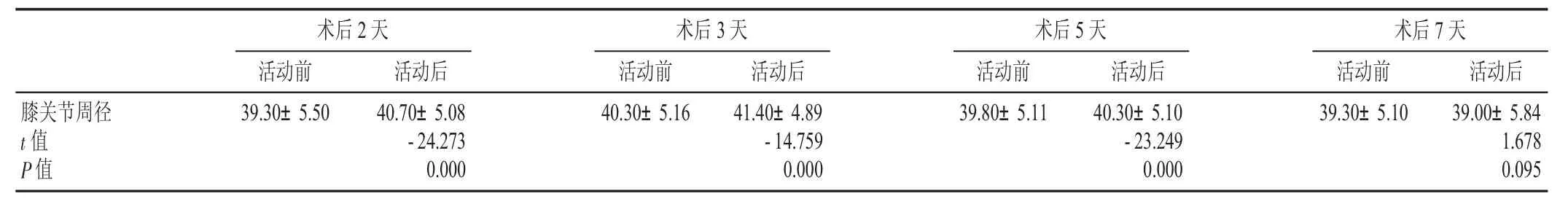
表2 CPM前后膝关节肿胀程度比较(±s,cm)
术后2天术后3天术后5天术后7天活动前活动后活动前活动后活动前活动后活动前活动后膝关节周径3 9.3 0±5.5 0 4 0.3 0±5.1 6 3 9.8 0±5.1 1 3 9.3 0±5.1 0 t值P值4 0.7 0±5.0 8-2 4.2 7 3 0.0 0 0 4 1.4 0±4.8 9-1 4.7 5 9 0.0 0 0 4 0.3 0±5.1 0-2 3.2 4 9 0.0 0 0 3 9.0 0±5.8 4 1.6 7 8 0.0 9 5
2.3 膝关节活动度
TKA术后2、3、5、7天CPM后膝关节活动度持续增加,差异有显著性(P<0.05),见表 3。
表 3 CPM 前后膝关节活动度比较(±s,°)

表 3 CPM 前后膝关节活动度比较(±s,°)
术后2天术后3天术后5天术后7天活动前活动后活动前活动后活动前活动后活动前活动后R O M 2 3.1 7±4.0 2 3 9.0 4±3.9 5 4 7.5 5±3.5 8 7 2.9 4±3.7 3 t值P值4 6.1 7±4.1 0-8 5.6 3 3 0.0 0 0 5 6.7 5±3.7 3-8 3.4 1 5 0.0 0 0 7 0.0 9±4.5 6-7 8.1 9 5 0.0 0 0 9 2.4 5±4.1 3-8 5.2 5 9 0.0 0 0
2.4 3组CPM前后膝关节疼痛评分、肿胀程度及关节活动度比较
不同BMI组患者TKA术后2、3、5天CPM后VAS评分无明显差异(P>0.05);第7天CPM后肥胖组VAS评分较体重正常组及超重组略高(P<0.05),差异有显著性(见表4)。
表4 3组CPM前后VAS评分比较(±s,分)
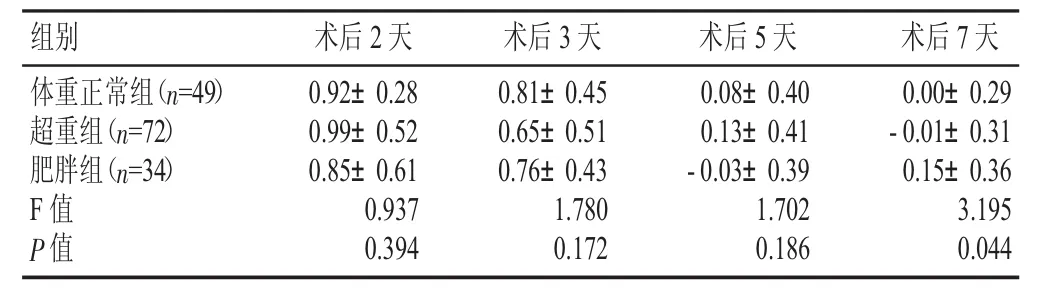
表4 3组CPM前后VAS评分比较(±s,分)
术后2天体重正常组(n=4 9)超重组(n=7 2)肥胖组(n=3 4)F值P值组别 术后3天0.8 1±0.4 5 0.6 5±0.5 1 0.7 6±0.4 3 1.7 8 0 0.1 7 2 0.9 2±0.2 8 0.9 9±0.5 2 0.8 5±0.6 1 0.9 3 7 0.3 9 4术后5天0.0 8±0.4 0 0.1 3±0.4 1-0.0 3±0.3 9 1.7 0 2 0.1 8 6术后7天0.0 0±0.2 9-0.0 1±0.3 1 0.1 5±0.3 6 3.1 9 5 0.0 4 4
3组患者TKA术后2、3天CPM后膝关节肿胀程度有明显差异,随体重指数增加肿胀程度有所减轻,差异有显著性(P<0.05);第5、7天CPM前后各组间膝关节肿胀程度无明显差别(见表5)。
表5 3组术后膝关节肿胀程度比较(±s,cm)
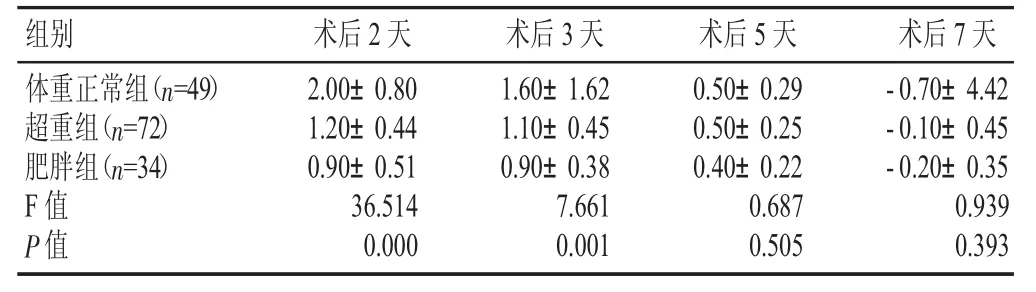
表5 3组术后膝关节肿胀程度比较(±s,cm)
组别 术后3天1.6 0±1.6 2 1.1 0±0.4 5 0.9 0±0.3 8 7.6 6 1 0.0 0 1术后2天体重正常组(n=4 9)超重组(n=7 2)肥胖组(n=3 4)F值P值2.0 0±0.8 0 1.2 0±0.4 4 0.9 0±0.5 1 3 6.5 1 4 0.0 0 0术后5天0.5 0±0.2 9 0.5 0±0.2 5 0.4 0±0.2 2 0.6 8 7 0.5 0 5术后7天-0.7 0±4.4 2-0.1 0±0.4 5-0.2 0±0.3 5 0.9 3 9 0.3 9 3
3组患者TKA术后2、3、5、7天CPM后膝关节活动度无明显差异(见表6)。
表 6 3 组术后膝关节活动度比较(±s,°)
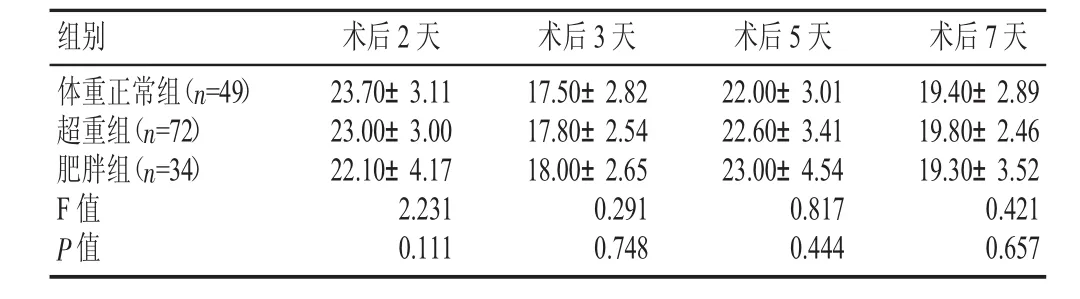
表 6 3 组术后膝关节活动度比较(±s,°)
组别 术体重正常组(n=4 9)超重组(n=7 2)2 3.2 3.术后3天1 7.5 0±2.8 2 1 7.8 0±2.5 4 1 8.0 0±2.6 5 0.2 9 1 0.7 4 8后2天肥胖组(n=3 4)F值P值7 0±3.1 1 0 0±3.0 0 2 2.1 0±4.1 7 2.2 3 1 0.1 1 1术后5天2 2.0 0±3.0 1 2 2.6 0±3.4 1 2 3.0 0±4.5 4 0.8 1 7 0.4 4 4术后7天1 9.4 0±2.8 9 1 9.8 0±2.4 6 1 9.3 0±3.5 2 0.4 2 1 0.6 5 7
2.5 CPM满意度
随着CPM的持续及快速康复的推进,术后2、3、5、7天患者满意度逐渐升高,不同时间段满意度存在显著性差异(P<0.05),见表 7。

表7 术后满意度比较(%)
3 讨论
3.1 CPM在TKA术后的应用
骨关节炎是最常见的慢性关节炎,以膝关节发病率最高。肥胖是骨关节炎的发病原因之一,以往研究发现髋、膝等关节病引起受累关节疼痛会导致患者活动量减少和生活方式改变,从而引起肥胖,因此BMI的增加与骨关节炎进展形成恶性循环[3]。随着我国人口老龄化的加剧,老年肥胖患者终末期骨关节炎患病率明显升高,而全膝关节置换术是治疗该类疾病的有效方法。
快速康复外科(enhanced recovery after surgery,ERAS)理念由Kehlet教授于1997年首次提出并应用于临床,黎介寿院士于2007年引入国内,它采用有循证医学证据表明有效的围手术期处理措施,减轻手术创伤的应激反应、减少并发症、提高手术安全性和患者满意度,从而达到加速康复的目的[4]。随着ERAS理念的发展及其被引入关节外科,关节置换手术在注重手术技术的同时也关注并优化围手术期各项管理措施,取得了良好效果。
功能锻炼是TKA术后ERAS的重要组成部分,而功能锻炼中以关节活动度的改善为重中之重。肥胖患者TKA术后患膝常有不同程度的肿胀和疼痛,严重影响其主动功能锻炼,延缓了膝关节活动度的恢复,降低了患者手术满意度,这与ERAS理念相悖[2]。因此,TKA术后早期被动功能锻炼就显得尤为重要。20世纪70年代,Salter教授率先提出CPM的概念并于1978年正式应用于临床,它通过持续不断的平稳活动刺激改善关节局部血液、淋巴循环,促进关节软骨、韧带和肌腱修复,加快肿胀、疼痛消除,从而防止制动或主动功能锻炼不佳所致的关节挛缩。这一特点使得CPM成为TKA术后早期康复的重要辅助手段之一,但其临床有效性及安全性尚无定论[5]。
3.2 CPM疗效评价
疼痛和肿胀是TKA术后早期患者的主要不适,与手术创伤所致关节周围软组织损伤及隐性失血有关。本研究发现,TKA术后5天内应用CPM辅助功能锻炼后膝关节疼痛程度有所增加,但应用超前镇痛及多模式镇痛方案,多数患者VAS评分≤3分,属轻度疼痛,仅少数患者出现中度疼痛,VAS评分达3~5分;术后7天膝关节疼痛程度无明显改变,VAS评分无明显差异。关节肿胀程度方面,本研究纳入患者TKA术后均有不同程度的膝关节肿胀不适,且5天内应用CPM后关节肿胀程度加重,术后7天时膝关节肿胀程度无明显改变。因此,TKA术后早期应用CPM在一定程度上会加重患者膝关节疼痛及肿胀程度,但随着康复进程的推进,这些感受会逐渐减轻直至消失。
TKA术后尽早开始CPM短期临床效果肯定,能促进膝关节活动功能恢复。本研究发现,TKA术后第2天开始CPM辅助患膝屈伸功能锻炼能有效改善膝关节活动度,至术后第7~8天出院时,膝关节主动活动度平均可达90°,为患者远期膝关节功能的恢复及重新回归社会提供保障。Mistry等[6]于2016年提出的TKA术后康复指南中指出,不推荐CPM作为TKA术后康复的常规措施,但对于肥胖或术前评估有膝关节僵直等因素影响TKA术后关节活动度的患者,建议术后尽早开始CPM。
3.3 肥胖对TKA术后康复的影响
肥胖是影响TKA术后康复的重要因素。本研究发现,不同BMI组患者TKA术后CPM时关节疼痛程度无明显差异,关节活动度均明显增加且组间差异不明显,但在关节肿胀程度方面,肥胖组患者肿胀加重程度在术后3天内反而相对较轻,5天后关节肿胀程度无明显差异。
患者满意度是衡量治疗及康复措施的终极指标。本研究发现,TKA术后随着CPM的进行,患者对CPM的满意度持续上升,这与患膝局部疼痛及肿胀程度逐渐减轻、关节活动度增加密切相关,也从另一方面体现了TKA患者对术后行CPM的需求。CPM不仅有助于减轻患者生理负担、增强关节功能,在一定程度上也能为患者提供必要的心理支持。
综上所述,CPM是TKA患者术后康复的重要辅助措施,对于肥胖患者,TKA术后尽早开始CPM具有重要意义。

