腹腔和盆腔肿瘤导致恶性肠梗阻的预后因素分析
邹温园 陈 舲 许秋琳 焦丽静 郭晓冬 龚亚斌 韩 慧
恶性肠梗阻是腹腔和盆腔肿瘤患者的常见终末期事件,在胃肠癌中的发生率高达28%,在卵巢癌中的发生率高达51%[1-2]。恶性肠梗阻患者多表现为无法进食,严重的疼痛,并伴随顽固性恶心和呕吐等,会给患者和其家人带来相当大的痛苦。恶性肠梗阻的治疗方案通常包括胃肠减压、缓解疼痛、使用止吐药,抗胃肠分泌活性和糖皮质激素等支持治疗,或通过内镜放置支架、经皮内镜胃肠造瘘、姑息手术等来缓解症状。恶性肠梗阻患者大多预后较差,生存期和生活质量受到严重影响。本研究回顾性收集76例腹腔和盆腔肿瘤致恶性肠梗阻患者的资料,通过分析其预后因素,旨在为腹腔和盆腔肿瘤致恶性肠梗阻患者选择治疗方案和判断疾病进程提供依据。
1 对象与方法
1.1 研究对象 回顾性收集2008年8月—2017年8月上海中医药大学附属岳阳中西医结合医院收治的诊断明确为腹腔和盆腔肿瘤致恶性肠梗阻患者76例。所有患者均经病理检查确诊为恶性肿瘤。
1.2 诊断标准 腹腔和盆腔肿瘤致恶性肠梗阻的诊断标准参考《晚期癌症患者合并肠梗阻治疗的专家共识》[3]:① 恶性肿瘤病史; ② 既往未行或曾行腹部手术、放射治疗或腹腔内灌注药物治疗;③ 间歇性腹痛、腹胀、恶心、呕吐等症状,伴或不伴肛门排气或排便;④ 腹部体格检查可见肠型、腹部压痛、肠鸣音亢进或消失;⑤ 腹部CT检查或X线摄片可见肠腔明显扩张和多个液平面;⑥影像学检查提示腹膜结节和(或)腹水细胞学检查找到恶性细胞。
1.3 观察指标 记录腹腔和盆腔肿瘤伴恶性肠梗阻患者的性别、年龄、原发灶部位;实验室检查指标如血红蛋白、血清白蛋白水平;影像学检查是否存在腹水和远处脏器转移;既往抗肿瘤治疗史和确诊恶性肠梗阻后的治疗方式。
1.4 随访 通过查阅病史、在院调查和电话随访的方式获得患者的总生存期。随访截至2018年1月1日。
1.5 统计学处理 应用SPSS 20.0统计学软件。采用Kaplan-Meier生存曲线进行单因素生存分析,将P<0.2的参数纳入多因素分析。采用COX比例风险回归模型进行多因素分析,计算风险比(HR)。以P<0.05为差异有统计学意义。
2 结 果
2.1 临床特征比较 76例恶性肠梗阻患者中,男36例(47.4 %)、女40例(52.6%);年龄<60岁35例(46.1%),≥60岁41例(53.9%)。原发肿瘤为妇科肿瘤15例(19.7% ),消化道肿瘤60例(78.9%),其他(膀胱癌)1例(1.3%);既往接受过手术治疗60例(78.9%),化学治疗65例(85.5%),腹腔和盆腔放射治疗13例(17.1%)。在15例妇科肿瘤中,卵巢癌10例(66.7%)、子宫内膜癌1例(6.7%)、宫颈癌3例(20.0%)、输卵管癌1例(6.7%);在60例消化道肿瘤中,胃癌25例(41.7%)、结肠癌29例(48.3%)、胰腺癌3例(5.0%)、壶腹部癌1例(1.7%)、肝癌1例(1.7%)、胆囊癌1例(1.7%)。76例恶性肠梗阻患者中,确诊为恶性肠梗阻合并腹水52例(68.4%);实验室检查血红蛋白≤90 g/L者17例(22.4 % ),>90 g/L者59例(77.6 % );血清白蛋白≤35 g/L者27例(35.5%),>35 g/L者49例(64.5%);同时合并远处转移28例(36.8%)。确诊后50例(65.8%)接受了低剂量化学治疗,其中有1例行小肠造瘘术,1例行十二指肠支架置入术;26例(34.2%)仅接受对症支持治疗。
2.2 恶性肠梗阻的预后分析
2.2.1 单因素分析 76例恶性肠梗阻患者的生存期为5~325 d,中位生存期85 d,见图1。将性别(男或女)、年龄(<60岁或≥60岁)、原发肿瘤部位(盆腔或腹腔)、合并腹水(无或有)、远处转移(有或无)、血红蛋白水平(≤90 g/L或>90 g/L)、血清白蛋白水平(≤35 g/L或>35 g/L)、既往手术治疗史(无或有)、腹腔和盆腔放射治疗史(无或有)、本次治疗方式(支持治疗或化学治疗)纳入单因素分析。结果显示,合并腹水(P=0.030)、血清白蛋白水平(P=0.092)和血红蛋白水平(P=0.082)可以纳入多因素分析。性别(P=0.406)、年龄(P=0.486)、原发肿瘤部位(P=0.753)、有无远处脏器转移(P=0.934)、确诊恶性肠梗阻后治疗方式(P=0.530)、既往是否行腹腔和盆腔肿瘤切除术(P=0.424)或放射治疗(P=0.986)与患者的预后无关。
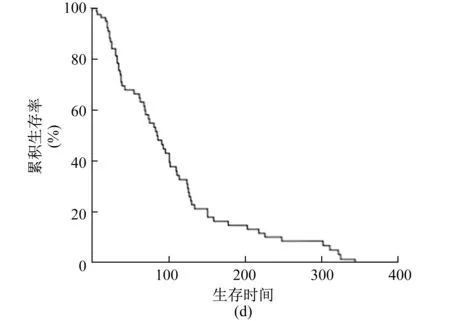
图1 恶性肠梗阻患者的生存曲线
2.2.2 多因素分析 除了将单因素分析结果中P<0.2的因素纳入COX风险比例模型外,因确诊恶性肠梗阻后的治疗方法具有临床指导意义,亦纳入分析。结果显示,合并腹水和血清白蛋白≤35 g/L为恶性肠梗阻患者预后不良的独立危险因素。见表1和图2、3。
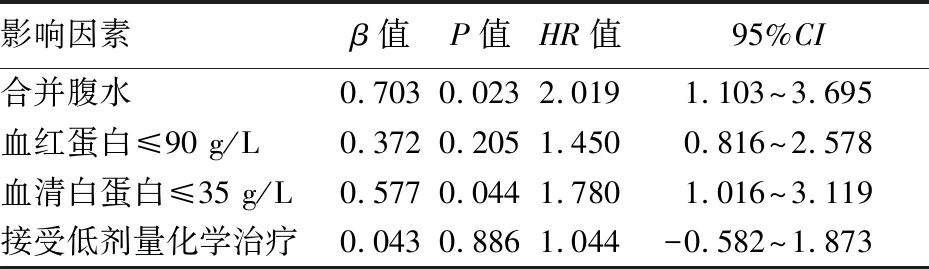
表1 恶性肠梗阻患者生存期的多因素分析
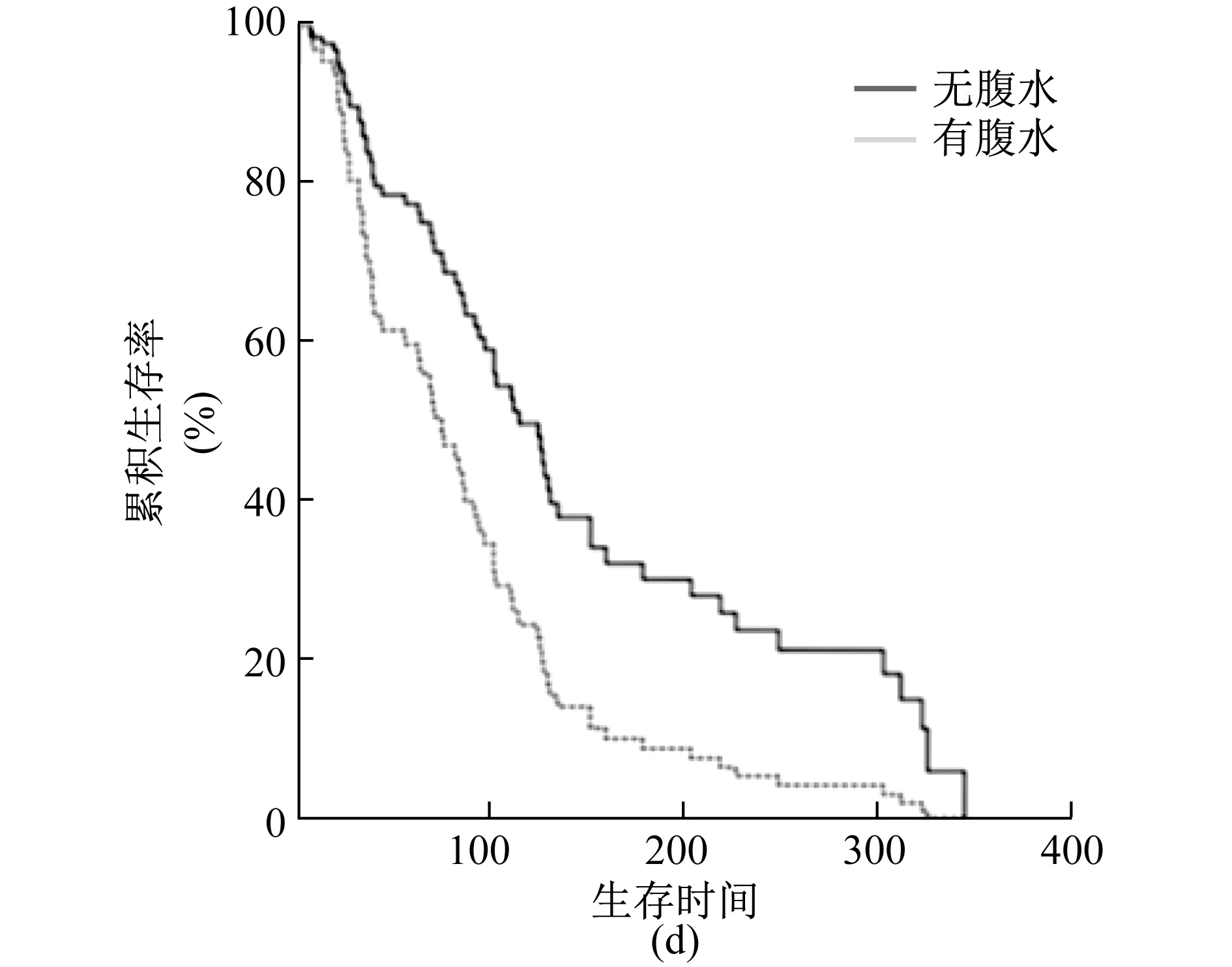
图2 有或无腹水患者的生存曲线
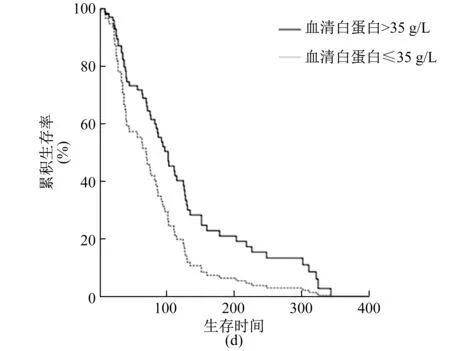
图3 不同血清白蛋白水平患者的生存曲线
3 讨 论
晚期肿瘤常因腹膜播散而引起肠梗阻,腹膜转移在各种恶性肿瘤尤其晚期患者中的发生率极高。近20%的胃癌患者在术前或术中诊断有腹膜转移, 超过半数的T3、T4期患者在根治性切除术后发生腹膜转移[4]。晚期结直肠癌患者的腹腔转移发生率高达40%~80%[5-6]。Rose 等[7]发现,卵巢恶性肿瘤腹膜转移率可达85%~100%。肝癌、胰腺癌和胆管癌也可发生腹膜转移,但发生率相对较低。造成这种差异的原因可能与原发肿瘤的位置、原发器官的解剖特点、肿瘤的侵袭性、腹膜本身的特征、肿瘤的浸润深度、淋巴结转移情况和手术操作有关[8]。本研究纳入的病例均为影像学检查提示腹膜结节和(或)腹水细胞学检查找到恶性细胞的患者,大部分提示为腹膜转移。
肿瘤腹膜转移患者一旦引起恶性肠梗阻,治疗难度高,预后较差,严重影响患者的生存期和生存质量。研究发现,腹膜转移伴恶性肠梗阻患者的生存期仅为1~9个月[9-12]。本研究中腹腔和盆腔肿瘤致恶性肠梗阻患者的中位生存期仅85 d。临床主要的处理原则是对症支持治疗[13],胃肠减压联合药物治疗。治疗药物主要为减少胃肠液体分泌、止痛、止吐和激素类药物,用于缓解恶性肠梗阻的症状。但对于因腹腔弥漫性转移导致的多部位肠梗阻,姑息手术并不能有效解除梗阻并明显延长患者的生存期,估计姑息手术后的中位生存期仅为1~6.5个月[14-16]。晚期肿瘤合并恶性肠梗阻患者由于无法正常饮食,一般状况往往较差,传统的化学治疗可能并不能使患者获益。本研究中梗阻后接受化学治疗的患者较仅接受支持治疗的患者并无明显生存获益。Chouhan等[17]研究发现,对于持续小肠梗阻的患者来说,传统化学治疗联合全肠外营养的有效率低,生存期短。接受姑息性化学治疗的患者中位生存期仅1.97个月,其中大部分还是接受一线药物化学治疗的患者。本研究纳入的患者发生肠梗阻后,65.8%接受了姑息性化学治疗,该组患者的一般状况尚可,功能状态评分相对较高,结合患者的治疗意愿,尝试采取低剂量化学治疗,但生存期并未见延长,可能仍与患者耐受性差、化学治疗局部有效性低有关。然而,Yang等[18]报道了5-氟尿嘧啶联合顺铂低剂量节拍化学治疗在胃癌腹膜播散转移所致无法手术的恶性肠梗阻患者中具有良好的耐受性和较高的有效率。因此对于这一类患者还需要探索不同的治疗模式,旨在寻求更加高效、低毒的治疗方案,而传统的积极的抗肿瘤治疗需谨慎考虑。
本研究纳入单因素分析的因素有患者的人口学特征,如性别、年龄;研究[19]结果表明,卵巢癌预后优于消化道肿瘤,因此纳入原发肿瘤部位因素;营养状况指标血红蛋白水平、血清白蛋白水平;盆腔手术、放射治疗等可能加重局部粘连,因此纳入既往治疗手段因素;据文献报道,一些可能影响预后的合并症,如有无合并腹水、有无远处转移亦纳入考量。恶性肠梗阻针对病因的治疗难度大,因此梗阻后是否应行积极的抗肿瘤治疗亦为主要观察因素。另有研究[20]结果表明,患者的功能状态评分可影响其生存期,因本研究为回顾性研究,相关数据欠完整,故未纳入该因素进行分析。
本研究发现,腹水和血清白蛋白水平是腹腔和盆腔肿瘤所致恶性肠梗阻的独立预后因素,与 Henry等[14]的研究结论一致。腹水是反映疾病严重程度的重要指标,研究发现胃癌患者腹水>50 mL时,腹膜转移的发生率高达75%以上[21]。腹水可能表明肿瘤负荷水平,出现腹水的患者可能有多个梗阻部位。腹水常常加重患者腹痛、腹胀、厌食、恶心、黄疸等症状,临床处理难度极大[22]。对于癌性腹水的治疗,尚无循证证据的治疗指南。目前,腹水引流仍然是临床缓解症状的主要手段。腹水引流是一项控制腹水相关症状安全且有效的措施,在疾病进程的任何时候均可按需采用[23]。但是,反复穿刺大量引流腹水亦有引起有效循环血量下降、低钠血症、肾功能障碍、低白蛋白血症和感染等并发症的风险[24]。因此,腹水引流后的不良反应也是影响恶性肠梗阻患者生存期的一个重要原因。腹水引流的目的并不在于彻底排净腹水,而是控制症状和改善生活质量,进而有可能延长生存期[23]。若在腹水引流的基础上,积极控制原发病,减少腹水的产生,更可使患者得到生存期上的获益。Kitayama等[25]通过静脉和腹腔给予紫杉醇配合S-1治疗胃恶性肿瘤腹水>2 500 mL的患者, 70%的患者腹水量减少>50%,中位生存期延长至455 d,生存期得到明显改善。
此外,血清白蛋白水平也是预测恶性肠梗阻患者生存期的一个重要因素[26]。低蛋白血症往往表示患者的营养状况差、病程长、梗阻程度严重,它同样是外科手术重要的禁忌证和预后指标之一[27]。Lien等[28]发现,在胃贲门腺癌患者中,术前血清白蛋白水平较高的患者比较低水平的患者存活时间更长。腹水和血清白蛋白水平可以有协同效应,腹水是造成人血清白蛋白流失的原因之一,人血清白蛋白的丢失同样可以加速腹水的产生,两者是评估腹腔和盆腔肿瘤伴恶性肠梗阻患者预后的重要因素。基于一项纳入6项随机对照试验的meta分析[29],该研究比较了合并腹水和肝硬化的患者在输注白蛋白后不良预后的发生率。结果显示,经白蛋白治疗对未经白蛋白治疗各项并发症和死亡的发生率的HR为0.72,表明血清白蛋白水平是判断疾病严重程度和预后的重要指标。但是,该研究纳入试验的患者中并无恶性腹水的患者。
综上所述,腹腔和盆腔肿瘤伴恶性肠梗阻是恶性肿瘤终末期事件。由于患者自身营养状况等原因,传统积极抗肿瘤治疗可能并不会延长患者的生存期,保守治疗仍然是恶性肠梗阻患者的主要治疗方式。患者有无聊合并腹水和血清白蛋白水平是影响其预后的独立危险因素,这为恶性肠梗阻患者治疗方案的选择提供了参考。还需进一步前瞻性研究探索恶性肠梗阻患者的治疗模式,以及治疗获益人群。

