陈国丰从“痰湿瘀毒”论治声带白斑经验撷粹
余冰倩马俊马华安陈国丰(指导)
1.南京中医药大学 南京 210029 2.南京中医药大学附属医院
声带白斑为声带黏膜上皮角化增生所致的白色斑块样疾病,多见于成年男性,常致声音嘶哑,其发病机制尚不清楚,长期烟酒嗜好为本病的主要诱因[1]。其组织病理学变化多样,包括黏膜角化、上皮增生甚至异型性增生等。大约50%声带白斑存在不典型增生等癌前病变,其中有一些亚型易发生癌变[2]。有资料显示,声带白斑癌变率为0.07%~0.21%,且近年来发病率呈逐渐升高的趋势[3]。当质子泵抑制剂等药物治疗效果不佳时,临床上多采取手术治疗,传统的声带黏膜剥脱术易出现术后复发,不典型增生复发率为9.5%~46.4%[4]。如何彻底去除病变,减少复发并最大限度保护发音功能仍有待于深入研究。西医对此病除手术切除与密切随访之外,尚无特别疗法。对部分不愿手术的患者,或反复手术又反复发作者,中医治疗占有一定的优势。
声带白斑属中医“慢喉喑”范畴。喑,同瘖,指声音嘶哑,《内经》中有多处提及,如《素问·宣明五气篇》:“五邪所乱……搏阴则为瘖。”喉喑之证,新病者多由于外邪犯肺,肺失宣肃,肺经邪壅,犹如金钟壅塞而鸣声受遏,古人谓之“金实不鸣”;久病者,多由于脏腑虚损,气不上达,阴不润喉,无力鼓动声门,亦如金钟破损而鸣声不宏,古人谓之“金破不鸣”[5]。但久病喉喑亦有气滞、血瘀、痰凝等证,更有五脏之病皆能为喑、阴阳俱绝、精气内夺为喑痱等44种论点[6]。吾师陈国丰教授系国医大师干祖望教授的学术思想继承人,具有极为丰富的临床经验,其从“痰湿瘀毒”入手治疗声带白斑在临床上取得了良好的疗效,并形成了自己独特的辨证论治体系,现将其诊疗经验总结如下。
1 社会群体“痰湿瘀毒”体质形成的机理
陈师认为随着生活水平的提高,膏粱厚味致现代人多为痰湿之体;或因过度安逸,形体臃肿;或因热能摄入过多过盛,食过精谷食而加重脾胃的负担;或因饮食失于节制,常饱饮饱食,以致“饮食自倍,肠胃乃伤”[7]。脾虚则运化水湿功能失常,水液不化,则聚而成湿,凝而为痰,即所谓“脾生湿”“湿困脾”。脾主运化又有赖于肾阳的温煦,夜生活及加班的盛行,导致人群长期熬夜耗伤肾气,久之则造成肾阳不足,肾阳不足,影响脾的运化,也会生湿生痰。痰湿内盛,易阻滞气机,气为血之帅,气行则血行,气滞则血瘀。社会生存压力日益增长,长期情绪压抑导致肝郁气滞,也易造成血瘀。此外,“正气存内,邪不可干”,久坐、久卧耗气,邪毒乘虚而入。陈师认为此处的邪毒包括烟酒刺激、环境污染、电磁辐射、噪音等各种外界因素。
2 “痰湿瘀毒”造成声带白斑的机理
脾气亏虚,则土不生金[8],肺气得不到脾气的滋养,则肺气不充。肺为声音之门[9],《景岳全书》曰:“声由气而发,肺病则气夺,此气为声音之户也。”[10]故肺气不充,鼓动乏力,声门开合失司,则出现声音嘶哑。干祖望教授认为:“脾为音声之本……有形之质者,声带属肝,得肺气而能震颤;室带属脾,得气血之养而能活跃……”[11]《景岳全书》曰:“或以饥饱,或以疲劳,致败中气而喘促为喑者,脾之病也。”[10]脾主运化,吸收水谷精气,并依赖于肺气宣降输布全身,脾的功能正常是正常发音及室带滋养的基础[12]。长期肺脾两虚,则声嘶日久不愈,同时脾虚造成水液运化失调,停聚成痰、湿,痰湿凝聚于喉窍,局部气化不利,久之有形之邪逐渐结聚,故而形成白斑;或是肝气郁结,气滞则血瘀,声门处血脉不通,久则形成白斑;或是气阴不足,咽喉失去濡养,外来邪毒容易侵犯;或是长期嗜食烟酒及辛辣刺激之品,直接刺激损伤声门,各类邪毒聚于喉窍,逐渐形成白斑。总之,陈师认为,痰、湿、瘀是人体水液代谢失调的病理性产物,它们可互为因果关系,属内因;加之外因毒邪乘虚而入,所以声带白斑的形成,不外乎痰、湿、瘀、毒积聚于喉门所致。
3 临证治疗
陈师根据自己多年的临床经验,创立了治疗声带白斑的有效经验方“陈氏化斑汤”,随证加减应用。“陈氏化斑汤”由藿香10g、佩兰10g、制厚朴10g、浙贝母 10g、三棱 10g、莪术 10g、三七粉 5g(吞服)、蚤休10g、蛇舌草 15g、桔梗 6g、蝉衣 6g、生麻黄 3g、甘草 3g等组成。其中藿香、佩兰、制厚朴、浙贝母祛痰化湿;三棱、莪术、三七粉活血散瘀;蚤休、蛇舌草解毒散结;桔梗、蝉衣、生麻黄宣肺利咽;甘草调和诸药。同时,陈师强调,治疗声带白斑时,要充分发挥中医的优势,从整体入手,重在调整患者的体质,改善全身状况。在问诊时,要详细询问患者平素二便情况、睡眠质量、情绪好坏等。
临证之时,应四诊合参,灵活加减。舌苔厚腻,头身困重,大便粘而不爽,甚则肢体水肿者,多为痰湿较重,在陈氏化斑汤的基础上加用化痰、燥湿力强之品,如法半夏、炒苍术、生苡仁、川贝粉等。舌淡胖,边有齿痕,苔或腻或薄,大便溏,不成形,甚则神疲乏力、肢体倦怠者,多见脾虚,在陈氏化斑汤的基础上佐以健脾益气,常加用党参、茯苓、炒白术,白扁豆等。常郁郁寡欢、情绪欠佳者,多为肝郁气滞,处方中可酌情加入醋柴胡、广郁金、合欢皮等调畅情志的药物。此时还要注意身心并治,给予患者适当的心理疏导有时能收到更好的效果。咽痒咳嗽较甚者,多因风邪困于肺经,如干老所言,邪困肺经如“兽困笼中”,用此方药需加强宣肺、祛风之力。荆芥炭具有祛血中之风的作用,陈师多用荆芥炭祛风并加倍生麻黄的用量以增强宣肺之力。声带水肿较甚者,可加用苏子、莱菔子、白芷等消肿利咽之品。声音嘶哑较甚者,可加用木蝴蝶、莱菔叶等清肺利喉。
4 验案举隅
邢某,男,55岁,上海人,2017年7月5日初诊。主诉:声音嘶哑6个月,加重2个月。患者自诉6个月前无明显诱因下出现声音嘶哑、发音费力,近2个月来症状加重并伴咽干、咽痒而咳。辗转北京、上海等多家医院就诊,均诊断为声带白斑,建议其手术治疗,患者拒绝,至我院门诊就诊。症见:声音嘶哑,高声费力,咽痒而咳,咳黄痰,干涩微痛。患者有吸烟、饮酒史30余年,平素喜食辛辣。体格检查示:唇色偏暗,咽黏膜轻度充血,咽侧索肿胀,咽后壁淋巴滤泡增生。舌红、苔薄黄,脉弦。纤维电子喉镜示:舌根淋巴滤泡增生。右侧声带充血,前中段见白斑,声带运动对称,声门闭合可。见图1。西医诊断:声带白斑(右);中医诊断:慢喉喑(痰湿瘀毒证)。治则:活血化瘀、解毒豁痰,辅以清热止咳。方药:广藿香10g,佩兰 10g,厚朴 6g,浙贝母 10g,三棱 6g,莪术 6g,泽兰10g,蝉蜕 5g,苏子 10g,桔梗 6g,木蝴蝶 3g,枳壳 6g,莱菔叶 10g,甘草 3g,重楼 9g,肿节风 10g,藤梨根10g,麻黄3g。共7剂,日1剂,水煎服。嘱患者戒烟酒,忌食辛辣之品,避免高声说话。
2017年7月12日二诊。服上方7剂后,患者自觉说话费力明显好转,声音嘶哑减轻,仍有咽干、咽痒、咳黄痰等症状。舌淡红,苔薄黄,脉弦。近来患者大便湿烂,不成形。处方:原方加炒白术15g。共14剂,日1剂,水煎服。
2017年7月26日三诊。患者声音嘶哑明显减轻,咽部不适好转。舌淡红,苔薄黄,脉弦。大便可,无其余不适,故效不更方,予14剂继续治疗。
2017年8月9日四诊。患者发音基本正常,无咽部不适感,偶咳白痰。舌淡红,苔薄白,脉弦。复查纤维电子喉镜示:舌根淋巴滤泡增生。右侧声带充血,白斑已完全消退,双声带运动正常,声门闭合可。见图2。前方去重楼,加陈皮6g、竹茹6g,共14剂巩固治疗。此后以上方随证加减治疗,随访至今,患者声带白斑未复发。
按语:患者中老年男性,烟酒长期刺激咽喉,加之平素饮食不节,嗜食辛辣,脾胃失调,聚湿生痰,湿邪阻碍气机,气机运行失常,气滞则血瘀,痰湿瘀毒结于喉门,发为本病。治疗上,患者声嘶较显,且见“咳黄痰、舌红、苔薄黄”等热象,故以活血化瘀、解毒豁痰为主,清热为辅。取陈氏化斑汤去三七粉、蛇舌草,加泽兰、苏子、木蝴蝶、枳壳、莱菔叶、肿节风、藤梨根。患者有风热之象,故以藤梨根替换蛇舌草加强祛风之力;三七粉性温,故本案不宜使用。加用泽兰利水消肿,苏子、枳壳祛痰行气,木蝴蝶、莱菔叶利咽开音,肿节风、藤梨根共奏清热解毒之功。二诊患者诉大便湿烂,故加炒白术健脾益气。四诊时以陈皮、竹茹增加理气清热化痰之力。
5 结语
陈师强调,对于声带白斑,应早发现早治疗,常规保守治疗包括抑制病因、戒除烟酒、避免不良刺激、进行声带休息等。声带白斑治愈后仍不可掉以轻心,需坚持服中药巩固治疗半年以上并定期复诊,切忌辛辣刺激之品及烟酒刺激。如果疗效不佳或反复发作,可尽早择期手术。声带白斑的手术治疗至少需切除声带附着部位的黏膜,甚至声韧带,这将造成患者声音永久嘶哑[13]。即使如此,白斑术后复发仍是临床上的常见问题,与手术方式无关[14],因此中医中药治疗具有一定的优势。陈师在长期临床实践中形成了独到的认识,从“痰湿瘀毒”入手治疗声带白斑,获得了良好的临床疗效,值得借鉴和学习。
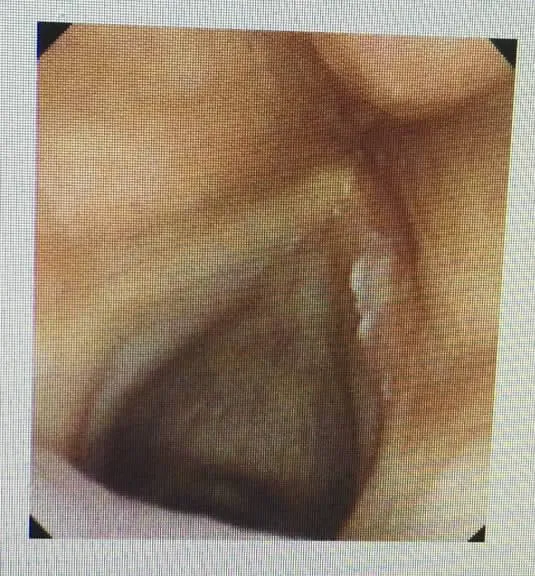
图1 患者治疗前纤维电子喉镜图像
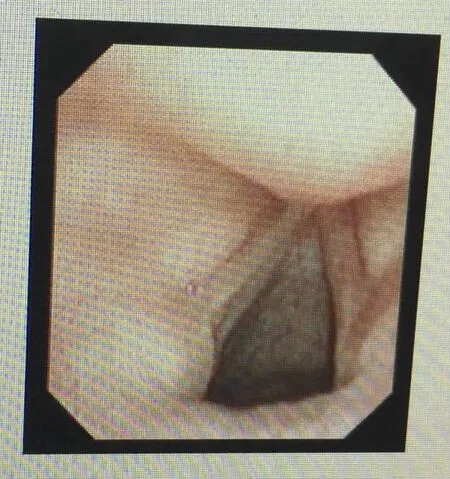
图2 患者治疗后纤维电子喉镜图像

