不同手术方案对Ⅱ~Ⅲ期超低位直肠癌患者 疗效及安全性的影响
周启军,韦向京,韦彪
(河池市第一人民医院 普外科,广西 河池 546300)
随着手术技术的发展及人们对于术后生活质量的要求不断提高,超低位直肠癌外科治疗除需保证肿瘤组织根治切除外,还应最大限度地改善肛门功能及远期预后[1]。既往临床针对超低位直肠癌患者多采用Miles 手术治疗,尽管根治效果良好,但因术后永久性造口形成,严重影响日常生活工作质量[2]。近年来,腹腔镜下保肛手术被越来越广泛地应用于超低位直肠癌治疗,在保留肛门功能和提高生活质量方面显现出明显优势[3]。目前,临床常见腹腔镜下保肛术式以双吻合器前切除术和拉下式前切除术为主;其中拉下式前切除术所具有的无腹部切口优势使其逐渐受到患者欢迎[4],但其术后肛门功能影响较双吻合器前切除是否存在差异尚缺乏相关前瞻性研究证实。本文旨在探讨Miles 手术、腹腔镜下双吻合器及腹腔镜拉下式前切除术对Ⅱ~Ⅲ期超低位直肠癌患者疗效及安全性的影响,为手术方案选择积累更多的循证医学证据。现报道如下:
1 资料与方法
1.1 一般资料
选取我院2014年6月-2017年6月收治的Ⅱ~Ⅲ期超低位直肠癌共210 例,根据手术方案不同分为A 组、B 组及C 组,每组各70 例。纳入标准:①经内镜病理活检确诊为直肠腺癌,且肿瘤距齿状线最近距离≤4 cm;②TNM 分期符合Ⅱ~Ⅲ期[5];③远端及环周切缘术中冰冻病理活检(-);④肿瘤直径≤5 cm,环周度≤1/2 周;⑤方案经伦理委员会批准,且患者及家属知情同意。排除标准:①术前合并影响肛门功能疾病;②术前接受放化疗;③侵犯外括约肌、肛提肌或1/2 肠管周径;④远处或淋巴结转移;⑤其他系统恶性肿瘤;⑥重要脏器功能不全;⑦造血系统疾病;⑧免疫系统疾病;⑨腹腔镜中转开腹;⑩临床资料不全。3 组患者一般资料比较,差异无统计学意义(P>0.05),具有可比性。见表1。
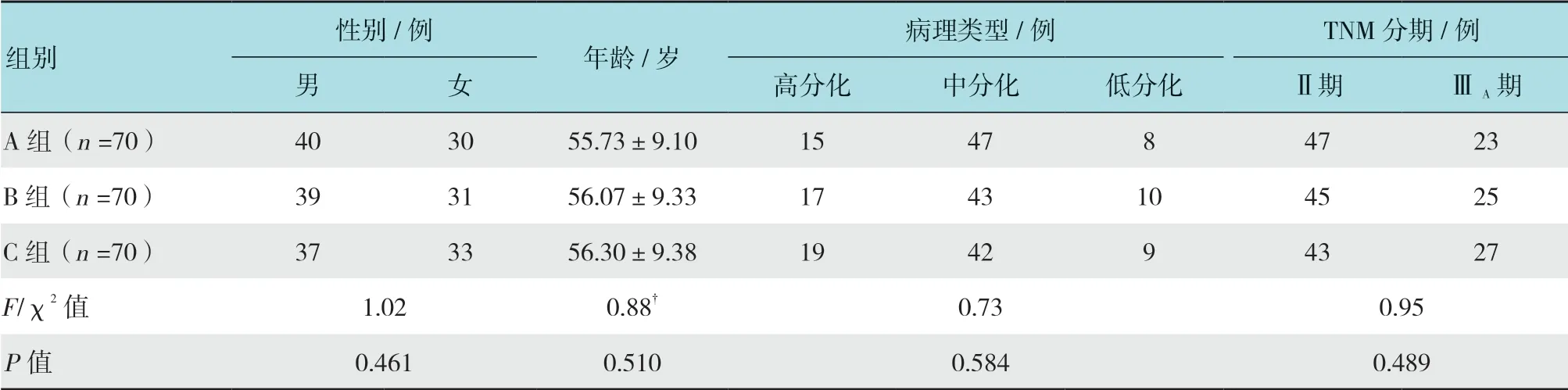
表1 3 组一般资料比较Table1 Comparison of general data among three groups
1.2 治疗方法
1.2.1 A 组 A 组行Miles 手术治疗。取膀胱截石位,常规消毒铺巾后作下腹部正中切口,逐层切开、分离皮肤组织,对肠系膜下静脉和动脉行常规游离结扎,以电刀自乙状结肠左侧开始,直至切除肛门周围50 mm 处皮下及全部肛门括约肌,于左下腹部作永久性乙状结肠单腔造口。
1.2.2 B 组 B 组行腹腔镜双吻合器直肠前切除术治疗。首先于脐上缘10 mm 处和右下腹麦氏点处分别建立观察孔、主操作孔,再经骶岬前向上完成后腹膜切开,解剖肠系膜下动脉根部;行盆壁和直肠固有筋膜间隙分离并至尾骨尖平面;于直肠前方返折腹膜切开,并游离直肠前壁,距肿瘤下缘向下2 cm 用切割吻合器完成直肠离断,在下腹正中切约4 cm 切口,并在肿物上方10 ~15 cm 处切断取出标本,吻合器置入后,缝合切口,建立气腹,腹腔镜下完成结肠-直肠端端吻合;于盆底吻合口区域放置引流管并经右下腹引出,最后再于吻合口上方留置肛管。
1.2.3 C 组 C 组则行腹腔镜下拉下式前切除术治疗。首先于脐上缘10 mm 处和右下腹麦氏点处分别建立观察孔、主操作孔,再经骶岬前向上完成后腹膜切开,解剖肠系膜下动脉根部;行盆壁和直肠固有筋膜间隙分离并至尾骨尖平面;于直肠前方返折腹膜切开,并游离直肠前壁,并在肿物上方10 ~15 cm 处行近端结肠预切除,采用腔镜下切割吻合器完成乙状结肠闭合;肛门扩张至3 或4 指后,夹取结肠远端断端,经肛门拖出远端乙状结肠、直肠及肿物,并于肿物下缘2 cm 处离断直肠;切除肿瘤组织后送检术中冰冻病理,待明确切缘无残留后,将近端结肠断端经肛门拖出3 ~5 cm,间断缝合固定结肠浆膜和直肠黏膜;于结肠内留置肛管1 根,而盆底则留置腹腔引流管1根,经右下腹引出。
1.2.4 术后处理 手术均由同一组医师完成,术后结肠外置2 周以上,常规行提肛、排便反射及定时排便习惯培养等康复锻炼。
1.3 观察指标
随访时间均为12 个月,记录以下指标:①手术相关临床指标,包括:术中出血量、术中淋巴结清扫数目、手术操作时间及住院时间;②术后吻合并发症,类型包括:肺部感染、吻合口漏、吻合口狭窄、吻合口出血、肛周感染、外置结肠坏死回缩及外置结肠自行离断;③肛门功能评价参照“五项十分”法[5],其中≥9 分为优、7 ~8 分为良、5 ~6 分为可,≤4 分为差,优良率=(优例数+良例数)/总例数×100.00%;④记录患者术后便意感复常例数,判定标准为能够区分排便或排气,且能感受排便全过程,计算百分比。
1.4 统计学方法
选择SPSS 22.0 统计学软件进行数据分析,计量资料以均数±标准差(±s)表示,采用t检验和方差分析,计数资料以%表示,采用χ2检验,检验水准为α=0.05。
2 结果
2.1 3 组手术相关临床指标水平比较
B 和C 组术中出血量、术中淋巴结清扫数目及住院时间均明显优于A 组(P<0.05);B 组和C 组手术操作时间明显长于A 组(P<0.05)。见表2。
2.2 3 组术后并发症发生率比较
B 和C 组术后并发症发生率均明显低于A 组(P<0.05);B 和C 组术后并发症发生率比较,差异无统计学意义(P>0.05)。见表3。
表2 3 组手术相关临床指标水平比较 (±s)Table2 Comparison of the levels of surgical-related clinical indicators among three groups (±s)
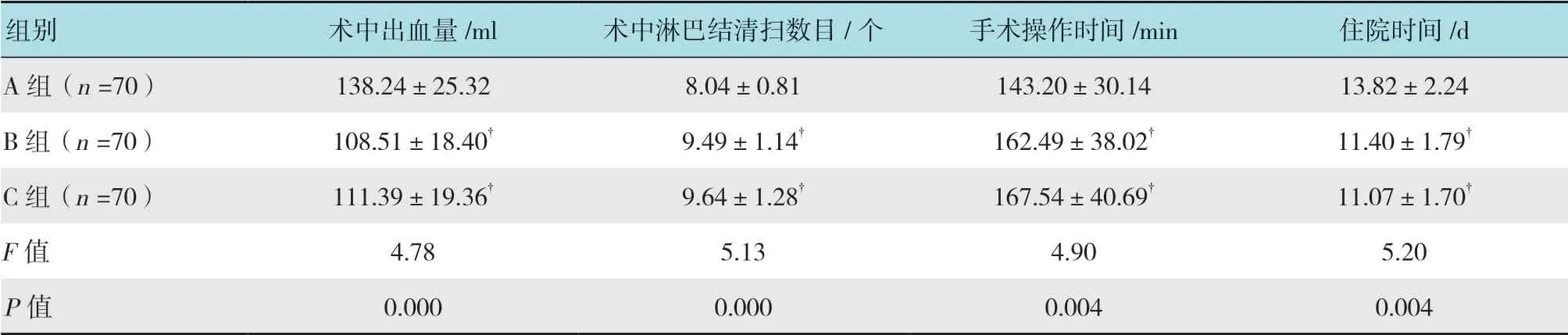
表2 3 组手术相关临床指标水平比较 (±s)Table2 Comparison of the levels of surgical-related clinical indicators among three groups (±s)
注:†为与A 组比较,差异有统计学意义(P <0.05)
组别 术中出血量/ml 术中淋巴结清扫数目/个 手术操作时间/min 住院时间/d A 组(n =70) 138.24±25.32 8.04±0.81 143.20±30.14 13.82±2.24 B 组(n =70) 108.51±18.40† 9.49±1.14† 162.49±38.02† 11.40±1.79†C 组(n =70) 111.39±19.36† 9.64±1.28† 167.54±40.69† 11.07±1.70†F 值 4.78 5.13 4.90 5.20 P 值 0.000 0.000 0.004 0.004

表3 3 组术后并发症发生率比较 例(%)Table3 Comparison of postoperative complication incidence rate among three groups n(%)
2.3 B 组和C 组随访肛门功能优良率比较
C 组随访3 和6 个月,肛门功能优良率均明显高于B 组,差异有统计学意义(P<0.05)。见表4。
2.4 B 组和C 组随访便意感复常率比较
C 组随访3 和6 个月,便意感复常率均明显高于B 组,差异有统计学意义(P<0.05)。见表5。
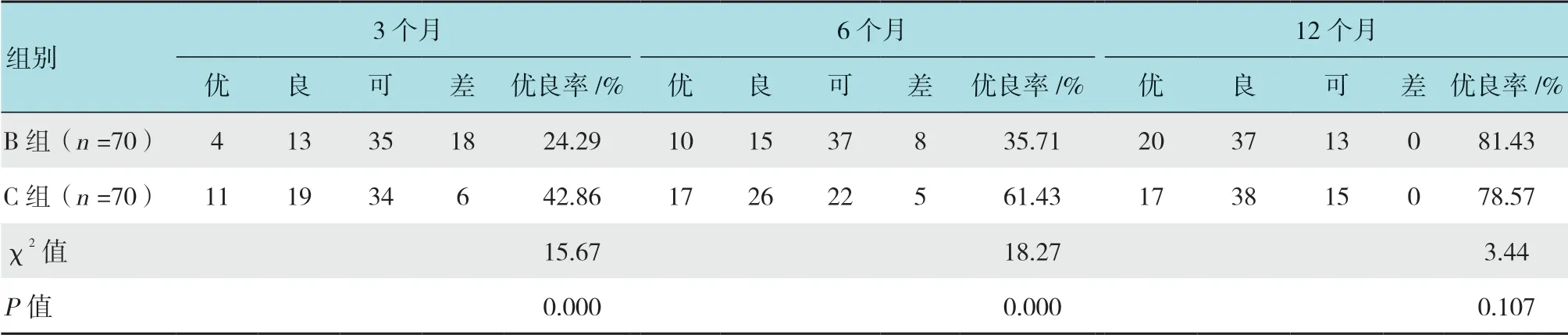
表4 3 组随访肛门功能优良率比较Table4 Comparison of good and excellent rate of anal function with follow-up among three groups
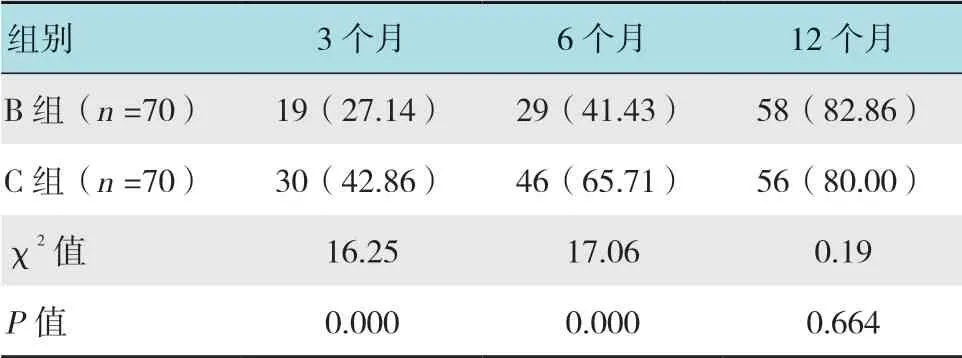
表5 3 组随访便意感复常率比较 例(%)Table5 Comparison of normal rate of stool sensation with follow-up among three groups n(%)
3 讨论
有临床报道[6]提示,超低位直肠癌患者行腹会阴联合切除术治疗,能够彻底有效地切除肿瘤组织,但手术需先游离骶前间隙再行直肠远端游离,给术中操作带来极大地难度,易影响直肠系膜切除的完整性,导致局部复发风险升高。另外,需引起关注的问题还包括:术后永久性造口,造成排便排尿习惯改变,最终导致治疗依从性和耐受性欠佳。在最大限度提高患者术后生活质量的当代医学模式下,如何有效地确保癌肿根治切除的同时,又尽可能地改善超低位直肠癌患者的术后肛门功能,并且提高生存质量,这已成为医学界关注的热点和难点问题。
针对传统手术存在缺陷,国外学者[7]首次提出腹腔镜下保肛手术概念,并得到发展。而包括双吻合器、拉下式在内的多种微创前切除术,逐渐成为超低位直肠癌临床治疗术式的首选。其中,腹腔镜拉下式前切除术作为一种新型超低位直肠癌根治术式,与常规保肛术式相比具有以下优势:①无腹部切口,可有效降低术中医源性创伤,提高术后美观性,并进一步预防腹部切口种植转移发生;②直视下于肛门外切除肿瘤,更有助于实现下缘安全距离、齿状线上直肠黏膜及括约肌复合体保留,改善肿瘤根治切除效果和术后排便功能,进而达到避免残留复发、提高生存质量的目的;③对于小体积或扁平肿瘤体积,或腹腔镜下定位困难时,可有效提高切除准确性,尤其适用于直径≤3 cm肿瘤切除;④术中切割缝合器和吻合器使用量减少,降低患者医疗负担;⑤术后无需建立吻合口,能够进一步预防术后造口并发症发生,提高治疗安全性[8-10]。
国外学者[11-12]研究认为,保肛手术后,肛门功能维持与术后直肠神经反射弧、直肠肛门括约肌功能及大便储存机制密切相关;而保护齿状线上1 或2 cm移行上皮体神经支配体系,对于维持直肠神经反射弧功能具有重要意义。微创拉下式前切除术相较于常规双吻合前切除术,能够保留更多齿状线上直肠黏膜,减轻肛门内外括约肌和肛提肌损伤,故在理论上能够保证直肠反射弧和括约肌功能完整。本研究中,C 组随访3 和6 个月的肛门功能优良率明显高于B 组(P<0.05);C 组随访3 和6 个月的便意感复常率明显高于B 组(P<0.05),表明微创拉下式前切除术用于超低位直肠癌患者的治疗,在改善早期术后肛门功能和提高生存质量方面更具优势。笔者认为,形成这一优势原因主要包括:①双吻合器术式下进行肿瘤下缘直肠闭合存在非直视和触感不佳的缺陷,难以保留足够的下切缘,往往在术中需切除更多远端直肠才能获得满意的根治效果,导致直肠反射弧完整性损伤加重;②双吻合器术式中,金属钛钉易诱发直肠壁异物刺激,增加异常便意形成风险[13-14]。但B 和C 组术后12 个月肛门功能优良率和便意感复常率比较,差异均无统计学意义(P>0.05)。笔者认为,这可能与随着时间延长,肛门功能基本恢复有关。
本研究中,B 和C 组术中出血量、术中淋巴结清扫数目及住院时间均明显优于A 组(P<0.05);B 和C 组手术操作时间明显长于A 组(P<0.05),表明腹腔镜手术应用具有微创、术后恢复快及淋巴结清扫效果佳等优势,较Miles 手术更具临床应用价值,但手术操作相对复杂,与以往报道[11]结果相符。B 和C组术后并发症发生率均明显低于A 组(P<0.05),B和C 组术后并发症发生率比较,差异无统计学意义(P>0.05),证实超低位直肠癌患者行腹腔镜拉下式前切除术较腹腔镜双吻合术式不会导致术后并发症风险升高,安全性令人满意。同时,腹腔镜保肛手术较Miles 手术在预防术后并发症发生方面具有优势。针对腹腔镜拉下式前切除术并发症类型进行分析后,笔者总结认为,在手术操作过程中应注意以下问题:①术中术后应尽可能维持外置结肠无张力状态,改善循环血供状态;②术后严密观察肛周创面,加强外置结肠护理干预;③术后10 ~14 d 左右完成外置结肠切除,如存在结肠回缩的高危因素者可延长至21 d;④存在结肠或直肠系膜肥厚、外翻拖出困难或易自行离断者应当避免行微创拉下式前切除术[15-16]。
综上所述,腹腔镜前切除术治疗Ⅱ~Ⅲ期超低位直肠癌患者较Miles 手术在降低手术创伤程度和加快康复进程方面具有优势,但可能增加操作时间;且相较于双吻合器前切除术,腹腔镜拉下式前切除术治疗Ⅱ~Ⅲ期超低位直肠癌能够明显保护肛门功能,改善日常生活质量,且安全性值得认可。但因纳入样本量少、随访时间短及单一中心等制约,所得结论还有待更大规模的前瞻性研究证实。

