养血固肾汤对绝经后骨质疏松症55例的影响
广州中医药大学附属佛山市中医院,广东 佛山 528000
骨质疏松症(osteoprosis,OP)是以骨量减少、骨质微观结构退化为特征,致使骨脆性增加以及易于发生骨折的一种全身性骨代谢疾病[1]。有关流行病学调查显示,我国骨质疏松症的发生率约为6.6%,多见于中老年人,随着人口老龄化进程推进,骨质疏松症患病率和发病率有上升趋势[2-3]。大量研究表明,骨质疏松与女性雌激素分泌下降及卵巢功能衰退有关,处于围绝经期的女性骨质疏松发生率明显高于经期女性[4]。临床治疗绝经后骨质疏松症多采用西医疗法,主要以服用钙剂、使用抗骨质疏松药物等方式[5]。中医药治疗绝经后骨质疏松具有独特的优势,既往临床报道,补肾养血中药治疗骨质疏松症有助于提高患者骨矿含量,并可抑制雌激素水平降低后的异常骨吸收[6-7]。为观察养血固肾汤对绝经后骨质疏松症患者骨代谢指标、骨密度以及脆性骨折发生率的影响,笔者进行了养血固肾汤治疗绝经后骨质疏松症的临床研究,现报道如下。
1 资料与方法
1.1 一般资料 选取2016年3月至2017年9月我院就诊绝经后骨质疏松症患者共110例,按照随机数字表法,随机分为对照组和治疗组各55例。对照组年龄50~75岁,平均(59.42±5.62)岁,病程1~12年,平均(5.32±1.43)年;治疗组年龄50~75岁,平均(58.29±5.45)岁,病程1~11年,平均(5.14±1.28)年;其中两组之间的年龄、病程等方面差异无统计学意义(P>0.05),具有可比性。均经过医院伦理委员会审查和批准。
1.2 诊断标准 诊断标准参考中国老年学会骨质疏松委员会骨质疏松诊断标准学科组制定的《中国人骨质疏松症建议诊断标准(第二稿)》[8]有关内容进行拟定。
1.3 纳入标准 ①符合上述诊断标准;②年龄50~70岁;③患者知情同意,并签署知情同意书。
1.4 排除标准 ①伴有循环系统、血液系统等严重内科疾病患者;②合并椎体骨折;③有意识障碍、认知功能障碍或精神疾病患者;④伴有椎体肿瘤、结核者;⑤近三个月相关治疗,影响实验结果观测者。
1.5 剔除标准和脱落标准 ①治疗中发现不符合纳入标准者;②未按规定就诊,疗程不足患者;③出现不良反应不能继续治疗;④治疗过程接受其它治疗。
1.6 方法
1.6.1 对照组 对照组采用常规治疗,具体如下:①口服维D钙咀嚼片(安士制药有限公司,国药准字J20100033),0.75 g/片,1.5 g/次,1次/d;阿仑膦酸钠片(杭州默沙东制药有限公司,国药准字H20010515),10 mg/片,10 mg/次,1次/d。②指导患者加强营养,合理膳食(摄入富含钙、低盐、适当蛋白质的均衡饮食),充足日照(每日于12:00~15:00时段,暴露皮肤在阳光下晒20 min);指导规律负重运动及抗阻运动(包括重量训练、慢跑、太极拳等方式)。
1.6.2 治疗组 治疗组在对照组基础上加用养血固肾汤治疗。处方:桑寄生30 g,狗脊20 g,熟地黄15 g,菟丝子15 g,山萸肉10 g,牛膝15 g,当归10 g,淫羊藿15 g,巴戟天15 g,杜仲20 g。每天1剂,水煎服,分3次服。本院中药房代为煎服,每日1剂。两组均治疗2个月,随访12个月。
1.7 评价指标
1.7.1 骨密度 利用双能X线骨密度测定仪测定两组治疗前后骨密度值(BMD值)及T值。
1.7.2 骨代谢指标 两组均于治疗前后取清晨空腹静脉血,利用放射免疫测定法测定血清骨钙素(BGP)水平。利用电化学发光法测血清碱性磷酸酶(ALP)水平。
1.7.3 脆性骨折发生情况 治疗后随访12个月,对比两组新发脆性骨折发生情况。
1.7.4 临床疗效 参照《中药新药临床研究指导原则》[9]有关原发性骨质疏松症的疗效评价作为疗效评价方法。显效:临床症状、体征基本消失,骨密度明显提高,骨代谢指标明显改善;有效:临床症状、体征改善,骨密度提高,骨代谢指标改善;无效:临床症状、体征无明显改善,骨密度无明显提高,骨代谢指标无明显改善。有效率=[(显效+有效)/总例数]×100%。
1.8 统计学方法 运用SPSS 22.0统计软件进行数据分析。计量资料用均数加减标准差表示,组间比较用t检验;计数资料用百分比(%)表示,组间比较采用卡方检验。P<0.05表示差异有统计学意义。
2 结果
2.1 两组治疗前后BMD值、T值比较 治疗过程中,两组均无失访。治疗前,两组的BMD值、T值比较,差异无统计学意义(P>0.05);治疗后,两组的BMD值、T值较治疗前明显升高,差异具有统计学意义(P﹤0.05);治疗后治疗组BMD值、T值明显高于对照组,差异具有统计学意义(P﹤0.05)。见表1。
2.2 两组ALP、BGP比较 治疗前,两组的ALP、BGP比较,差异无统计学意义(P>0.05);治疗后,两组的ALP、BGP较治疗前明显升高,差异具有统计学意义(P﹤0.05);治疗后治疗组ALP、BGP明显高于对照组,差异具有统计学意义(P﹤0.05)。见表2。
2.3 两组疗效比较 经治后,治疗组显效33例,有效15例,无效7例,有效率为87.27%,明显高于对照组的67.27%,差异具有统计学意义(P<0.05)。见表3。
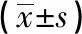
表1 两组治疗前后BMD值、T值比较
注:与本组治疗前比较,△P﹤0.05;与对照组治疗后比较,▲P﹤0.05。
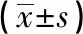
表2 两组ALP、BGP比较
注:与本组治疗前比较,△P﹤0.05;与对照组治疗后比较,▲P﹤0.05。

表3 两组疗效比较 [例]
注:与对照比较,▲P﹤0.05。
2.4 两组新发脆性骨折情况比较 随访12个月,观察组发生新发脆性骨折4例,发生率为7.27%。对照组发生新发脆性骨折15例,发生率为27.27%。两组新发脆性骨折发生率比较,差异有统计学意义(P<0.05)。
3 讨论
绝经后骨质疏松症,是绝经后女性常见病和多发病。其发病机制尚未完全明确,多认为绝经后卵巢功能衰退,绝经后雌激素水平下降相关。雌激素能促进早期成骨细胞分化,刺激胶原蛋白并抑制破骨细胞活性。绝经后雌激素严重不足,致破骨细胞活性增加,骨密度降低,增加骨转化率,影响钙盐沉积,使骨消融增加,大量骨质丢失[10]。引发低骨量和骨微结构退行性变,以骨脆性和骨折易感性增加为主要临床表现[11]。该病的发生率随着年龄的增加而增高,随着我国人口的老龄化,该病的发病率呈上升趋势。
目前现代医学对于该病尚无特效治疗,主要包括基础治疗(钙剂、维生素D)、抗骨吸收药物(双膦酸盐类、降钙素类、雌激素类)、促进骨形成药物(甲状旁腺激素、氟化物)、抗骨吸收兼促进骨形成药物(他汀类药物、依普黄酮、锶盐)[12],治疗疗效不一,且存在胃肠道反应(双膦酸盐类)、过敏(降钙素)、致癌(雌激素)等毒副作用,且存在治疗疗程长,费用较高等弊端[13]。中医治疗该病具有一定的优势。
绝经后骨质疏松症在中医属“骨痿”、“骨痹”、“骨枯”等范畴。中医认为肾为先天之本,脾胃为后天之本。肾主骨生髓,肾虚作为绝经后骨质疏松症的主要病因病机已得到历代医家认可[14]。《医学精义》中有云:“肾藏精,精生髓,髓生骨,故骨者肾之所合也,髓者肾精所生,精足则髓足,髓在骨内,髓足则骨强”。《素问·痿论》提出:“肾藏精,精生髓,髓充养骨,肾气绝则精亏,精亏则髓少,髓少则骨枯”。《黄帝内经·素问》谈及:“七七,任脉虚,太冲脉衰少,天癸竭,地道不通,故形坏而无子也”。故绝经后,人体龄增体虚,脏腑功能衰退,肾气亏虚,肾精不足,骨髓化源减少,骨失濡养,而致骨质疏松。脾为气血生化之源,脏腑、四肢、百骸赖其充养。《灵枢·本神》指出:“脾气虚则四肢不用”。综上所述,绝经后骨质疏松症的治疗以补肾养血为法。
目前对于中药的研究逐渐深入,多认为中药的作用机制是通过多靶点、多环节、多途径的综合调节效应[15-16]。养血固肾汤方中桑寄生功专补肝肾、强筋骨,《本草再新》记载其具有:“补气温中,壮阳道,利骨节,通经水,补血和血”之功。现代药理发现,其桑寄生可改善骨保护蛋白的表达水平,对骨质疏松具有调节作用[17]。狗脊,具有强腰膝,祛风湿,固肾气的功效。菟丝子具有补肾益精的功效。《本草经疏》谈及:“为补脾肾肝三经要药,主续绝伤、补不足、益气力”。熟地,补血养阴,填精益髓。古人谓之“大补五脏真阴”,“大补真水”,于阴中求阳。当归,味甘而重,故专能补血,其气轻而辛,故又能行血,为血中之要药。现代药理发现,当归中包含钙、铁、锌、磷等23种微量元素和维生素A、B、D、E等化学成分[18]。牛膝,功专补肝肾,强筋骨。《别录》谈其:“补中续绝,益精利阴气,填骨髓”。既往研究表明,牛膝水提液具有明显抗骨质疏松作用[19]。山萸肉补肝肾,益气血。淫羊藿、巴戟天、杜仲,均具补肾壮阳,强筋壮骨之功。全方共奏补肾养血、强筋壮骨之功。
本研究结果显示,养血固肾汤治疗绝经后骨质疏松症,不仅可以提高临床疗效,且可以提高BMD值、T值以及ALP、BGP水平,同时可以明显降低新发脆性骨折的发生。说明养血固肾汤治疗绝经后骨质疏松症,能增加骨密度,减少脆性骨折的发生,值得推广。

