肩关节“锁定”后脱位合并反Hill-Sachs 损伤的诊治分析
石华峰 王庆伟 王华松 黄继锋 丰瑞兵 曾晶山 李孝新
Hill-Sachs 损伤是指在肩关节前脱位时,肱骨头后外侧与关节盂前缘撞击产生的肱骨头后上方压缩性骨折[1]。而反Hill-Sachs 损伤是肩关节后脱位时,肱骨头前方与关节盂后方撞击产生的肱骨头前方压缩性骨折。因肱骨近端骨折后脱位型即肩关节后脱位在临床中极为罕见,只占肩关节脱位的2%~5%,易漏诊、误诊,其在诊断和治疗上均非常具有挑战性。后脱位的肱骨头与关节盂后缘形成“啮合”的“锁定”状态造成难以复位,以至于肩关节“锁定”后脱位合并反Hill-Sachs 损伤的诊治是肩关节外科的一大难题。回顾性分析2010 年1 月至2017 年1 月我科诊断和治疗的14 例肩关节“锁定”后脱位合并反Hill-Sachs 损伤患者资料,临床疗效满意,现报告如下。
1 资料与方法
1.1 一般资料
本组患者共14 例,其中男9 例,女5 例;左侧6 例,右侧8 例;年龄22 ~53 岁,平均40.7 岁。创伤原因:摔伤4 例,道路交通伤6 例,电击伤3 例,癫痫1 例;14 例均为肩峰下型,根据Robinson 分型,简单脱位型8 例,骨折-脱位型6 例;急性损伤(<6 周)11 例,慢性损伤(>6周)3 例;均合并反Hill-Sachs 损伤,其中10 例肱骨头前缘缺损小于25%,3 例缺损约30%,1 例缺损约40%。患者受伤至接受手术治疗时间为3 ~54 d,平均9 d;住院时间5~17 d,平均8 d。病例纳入标准:患者肩关节锁定后脱位合并反Hill-Sachs 损伤诊断明确;受伤前肩关节活动正常。排除标准:合并肩关节开放性骨折者;合并臂丛等神经损伤者;合并肩关节周围其他损伤影响术后功能锻炼者;不配合随访者。
1.2 手术方法
患者全身麻醉,取沙滩椅体位,常规消毒铺巾后,取常规胸大肌三角肌间隙入路,于肌间沟钝性分离显露头静脉并向外侧牵开保护,向内牵开喙肱肌及联合腱,“L”形切开肩胛下肌,打开“黄金通道”,向两侧牵开后暴露肩关节前方,探查关节内骨折脱位及后关节囊肩袖损伤情况,直视下用骨膜剥离子解锁“啮合”的锁定状态。8 例简单脱位型患者,先复位后脱位的肱骨头,再复位小结节或肱骨头骨折碎块后行克氏针临时固定,透视下确认脱位及骨折复位良好后予以合适长度无头空心螺钉固定;6 例骨折-脱位型患者,先复位后脱位的肱骨头,再复位肱骨近端后行克氏针临时固定,再复位固定小结节或肱骨头骨折碎块,透视下确认脱位及骨折复位良好后予以螺钉内固定或肱骨近端解剖锁定钢板(天津正天,解剖锁定板)内固定。透视确定复位固定满意后,修复关节囊及肩胛下肌,内、外旋转活动检查肩关节确定稳定后,冲洗关闭切口。
1.3 术后处理
术后患肩外展、外旋30°支具外展架固定,根据全身状况及手术情况指导术后康复锻炼。常规于术后2 d 拔除引流管后即开始肩关节被动活动,3 周后可逐步行肩关节主动功能锻炼,逐步恢复患肩的活动与功能,术后定期复查X 线了解骨折愈合情况,并根据骨折愈合情况及肩关节活动范围指导其功能锻炼。
2 结果
14 例患者均获得随访,时间12 ~54 个月,平均18.3个月。末次复查,所有的患者切口均一期愈合,X 线片显示骨折对位对线满意,所有患者均愈合,无感染、骨不连或内固定松动等并发症。1 例患者术后复查X 线片示肱骨骨折对位良好,肱骨头向后半脱位,末次随访时患肩活动度:前屈上举约80°,外旋约30°;其他13 例患者术后复查X 线片示骨折对位良好,盂肱关节匹配良好,均未有复发脱位、肱骨头坏死等并发症发生,肩关节前屈活动范围90°~165°,平均142°;后伸活动范围15°~40°,平均35°;外展活动范围80°~165°,平均143°;依据末次随访时患肩疼痛程度、日常生活影响、主动活动范围及肌力情况参照Constants 评分标准:优5 例,良7 例,中2 例,优良率85.71%。
典型病例:患者,男,48 岁。不慎被电击后摔倒致右肩部肿疼伴活动受限4 h 入院,诊断为右肩关节锁定后脱位合并反Hill-Sachs 损伤,于伤后3 d 行手术治疗(见图1)。
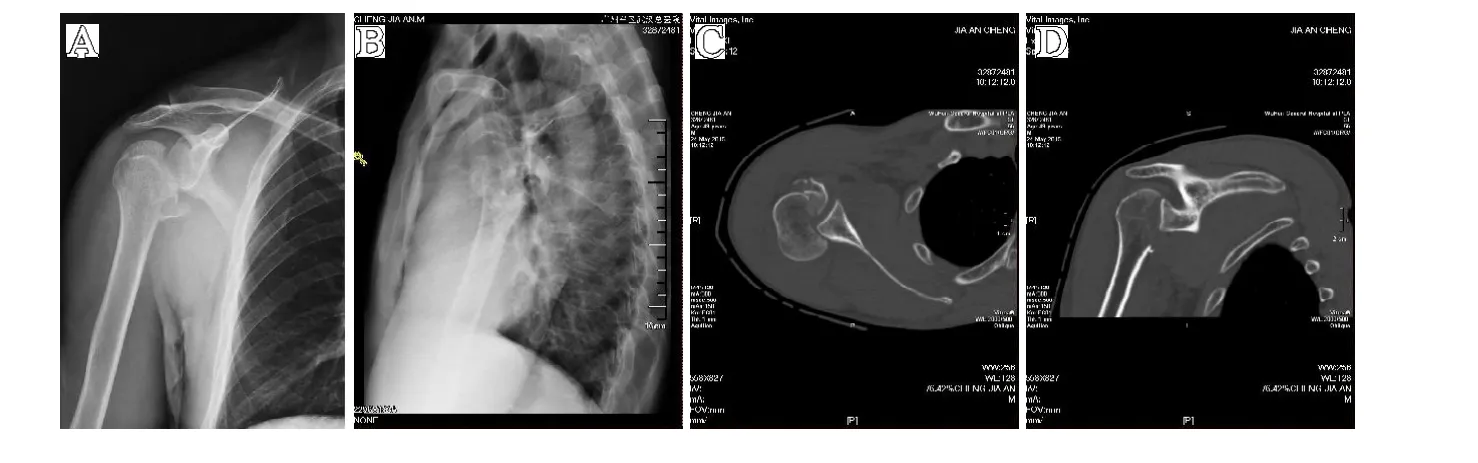
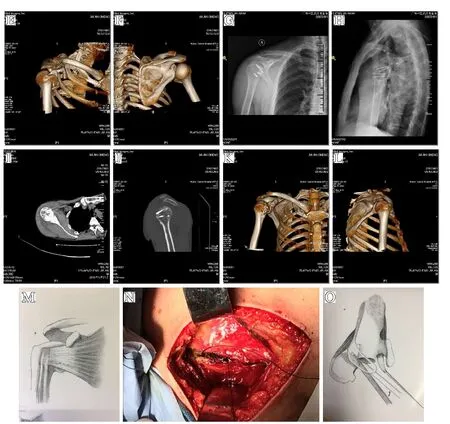
图1 A-F.术前肩关节正侧位X 线片、CT 平扫及CT 三维重建示肱骨头位于肩胛盂后方并肱骨头骨折;G-L.术后肩关节正侧位X 线片、CT 平扫及CT 三维重建示盂肱关节匹配、肱骨头关节面及骨折复位良好,固定可靠;M、N.“L”形切开肩胛下肌打开“黄金通道”示意图及术中大体照;O.用骨膜剥离子解锁“啮合”的锁扣示意图
3 讨论
3.1 损伤机制及诊治现状
由于肩关节后脱位发生率低,体征不典型及常规肩关节正位X 线片无特殊表现,导致肩关节后脱位的误诊率可高达60%~79%[2],素有“诊断陷阱”之称。肩关节后脱位患者临床上常屈肘90°前臂中立位来诊,其体征为上臂常处于内旋、外展、前屈位,喙突处异常突起、肩前平坦,肩峰后下方隆起,方肩畸形、活动受限、关节弹性固定和肩关节弹性绞锁现象不像前脱位明显,且肩关节Dugas 征常为阴性[3]。仅有健侧手握患肢牵向胸前,使患肩向健侧倾斜这些不太典型的体征,以至于临床上很难通过查体来进行确诊。肩部损伤的患者急诊时仅常规行肩关节前后位或穿胸位X 线,正位片肱骨头与肩盂的对位关系尚好,关节间隙存在,外加合并肱骨近端骨折或肱骨头骨折时骨折线的干扰,首诊时极易掉入“诊断陷阱”。创伤、癫痫发作和电击伤是导致肩关节后脱位的常见因素,反Hill-Sachs 损伤、肱骨近端骨折、后侧关节盂边缘骨折、小结节骨折、肩袖损伤等常伴随肩关节后脱位出现,Saupe[4]指出,约有86%的肩关节后脱位患者伴有反Hill-Sachs 损伤。由于有反Hill-Sachs 损伤的存在,导致肩关节的后方不稳定,可反复出现复发性肩关节后脱位,继而加大肱骨头和关节盂的损伤,使骨缺损加重,形成恶性循环[5]。因此,肩关节锁定后脱位合并反Hill-Sachs 损伤患者常需手术治疗。
3.2 本手术方式的优势及适应证
新鲜肩关节脱位的治疗原则应当尽早闭合复位,再处理骨折及合并损伤[6]。而肩关节“锁定”后脱位治疗方案的选择主要取决于患者肱骨头关节面的缺损情况,导致肩关节不稳定的程度。其治疗方案主要包括:闭合复位、肩胛下肌止点内移填充缺损的McLaughlin 术、小结节截骨内移填充缺损的改良McLaughlin 术,以及对肱骨头关节面缺损>45%的半肩或反肩关节置换术[7]。对于肱骨头关节面缺损<20%的急性肩关节后脱位患者,Robinson[8]认为可通过闭合复位,但笔者认为对于肩关节的锁定后脱位闭合复位造成二次损伤的风险较大,行手术切开复位较闭合复位优势更为明显。改良McLaughlin 术适用于肱骨头关节面缺损较大,在20%~45%之间,是将肩胛下肌连同小结节一起截骨后,用螺钉固定在骨缺损处进行转位重建,是目前公认较为推荐的治疗方案[9]。王毅等[10]采用改良McLaughlin 术治疗6 例肩关节后脱位合并反Hill-Sachs 损伤患者,效果良好;刘心等[11]用改良McLaughlin手术治疗18 例肩关节锁定后脱位合并肱骨小结节骨折患者,发现患者受伤至手术时间对术后肩关节功能评分有显著影响。
对于肩关节“锁定”后脱位合并反Hill-Sachs 损伤或由于漏诊所致的陈旧性肩关节后脱位患者,多需手术切开复位,必要需时行植骨内固定治疗[12]。因为相对较硬的关节盂后缘撞击硬度相对较低的肱骨头,导致肱骨头凹陷性骨折,并与关节盂形成卡压及肱骨近端骨折后脱位和骨折的相互影响失去了完整可操作的肱骨头的杠杆作用,常导致闭合手法复位失败[13-14],并且动作一定要轻柔,不可强行复位,否则只会加重损伤,甚至解剖颈骨折。在手术治疗中,改良McLaughtin 手术是目前最为常用的开放手术方式[11]。但因需小结节截骨,破坏结节间沟,造成后期肱二头肌腱不稳定,引起肩关节后期疼痛[15]。本组14 例患者均采用胸大肌三角肌间隙手术入路显露肱骨近端,“L”形切开肩胛下肌打开“黄金通道”,直视下用骨膜剥离子以肩胛盂后缘为中心形成肱骨头向前上方旋转复位的杠杆支点,解锁“啮合”的锁扣,轻柔撬拨肱骨头使之复位。本方法不仅视野清晰、用力巧、副损伤小,而且可以直视观察阻挡复位的因素,适用于大多数肩关节“锁定”后脱位合并反Hill-Sachs 损伤患者,如陈旧损伤关节盂周围软组织粘连,或关节盂处有破损关节囊填充,可予以适当松解。在纠正脱位后,需评估关节盂损伤、肱骨头缺损、后关节囊及肩袖损伤情况,若因后关节囊破损较大或后盂唇缺损等复位后肩关节后方仍不稳定,需辅助后方入路再行后方固定修复。本组患者中11 例为急性损伤,复位骨块后发现肱骨头缺损处基本可以恢复,无需额外植骨,印证了需早期治疗的必要性。
3.3 诊治体会及并发症的预防
对于骨折的处理,在保证盂肱关节匹配的情况下尽量复位关节面骨科,并牢靠固定。因此对于合并肱骨近端骨折的6 例患者采用了肱骨近端加压锁定板及螺钉联合固定。复位顺序:盂肱关节、肱骨干、肱骨头骨块、小结节骨块;固定顺序:解剖颈、肱骨头折块、小结节骨块。对于合并小结节骨折的患者,通过空心螺钉即可满足固定强度。因肩胛下肌是对抗肱骨头向后侧移位的主要肌肉,当其损伤时,会破坏了盂肱关节周围的力偶平衡[16],术毕检查修补后关节囊后再缝合肩胛下肌,一定程度上使肩胛下肌短缩,加强了对抗肱骨头的向后移位,可以减少再次脱位的发生。经过随访,本组中13 例患者获得了满意的疗效,而其中1 例患者术后发现肱骨头向后半脱位,为伤后54 d 行手术治疗的患者,可能是由于该患者创伤较重,肱骨头缺损约达40%,合并了肱骨近端骨折,后方关节囊、后盂唇及肩周软组织损伤较重为陈旧性损伤难以平衡,术中经验不足,致使术后出现肩关节不稳,有待后期进一步探索。
对可疑肩关节后脱位患者应高度警惕,一旦确诊肩关节“锁定”后脱位合并反Hill-Sachs 损伤的患者,应及早行手术复位内固定治疗,“早诊断,早治疗”是肩关节功能恢复的关键。通过“L”形切开肩胛下肌打开“黄金通道”的手术方式,可充分显露后直视下解锁“啮合”的锁定状态复位后进行螺钉或钢板内固定,是一种有效的治疗方法。但本研究存在病例数偏少、随访时间较短、缺乏对照等不足,所以最终的结论也存在一定的局限性,有待后期进一步更大量的病例临床研究。

