急性心肌梗死伴发束支传导阻滞的研究进展
急性心肌梗死合并的束支传导阻滞可以是既往存在的,也可以是新发生的。伴有束支传导阻滞的急性心肌梗死患者的诊治时间及治疗预后与无束支传导阻滞的患者相比,有所不同。本文介绍急性心肌梗死伴发束支传导阻滞的研究进展。
1 急性心肌梗死与左束支传导阻滞(LBBB)
1.1 急性心肌梗死伴发LBBB的心电图诊断标准
LBBB时,心室最先激活的部位是右心室前壁和室间隔右心室面中、下部,从其起始向量的立体三维方向来看,向前向左较向右心室前壁传播约晚10 ms,然后QRS综合向量迅速后偏。在LBBB基础上发生急性心肌梗死,心电向量方向会再次改变,产生新的心电图异常。如在左室前壁急性心肌梗死时,早期后向除极向量消失,起始前向综合向量振幅加大,时限延长,表现为V1、V2导联R波振幅加大,时限增宽;除极电位通过梗死边缘濒临坏死心肌与正常心肌的交界部位时,部分心室肌激活,使得QRS波群起始部分切迹和顿挫明显增多。20年来,随着急性心肌梗死诊断技术特别是心肌标记物和冠状动脉介入诊疗技术的进步,急性心肌梗死伴发LBBB心电图诊断标准几经修订,渐次明确。
1.1.1 Sgarbossa心电图诊断标准 1996年,Sgarbossa等[1]将临床症状和肌酸激酶及其同工酶升高作为急性心肌梗死的主要诊断标准,首次提出急性心肌梗死伴发LBBB的心电图诊断标准,后被称为Sgarbossa诊断标准:(1)ST段抬高≥1 mm,且与QRS波主波方向一致(5分);(2)V1~V3导联中任一导联ST段压低≥1 mm(3分);(3)ST段抬高≥5 mm,且与QRS波主波方向相反(2分)。总分≥3分诊断急性心肌梗死伴发LBBB(见图1)。该诊断标准阳性预测值为88%,特异度为90%,敏感度仅为30%~42%,非同向性ST段抬高≥5 mm诊断急性心肌梗死伴发LBBB的特异性低于同向性ST段抬高或ST段压低诊断急性心肌梗死伴发LBBB的特异性。后续以急诊冠状动脉造影诊断急性心肌梗死的相关研究表明,依据Sgarbossa心电图标准诊断急性ST段抬高心肌梗死伴发LBBB的敏感性不差于对室内传导正常的ST段抬高心肌梗死的诊断[2]。
1.1.2 Smith诊断标准 Sgarbossa诊断标准仍存在缺陷。例如该诊断第2条“V1~V3导联中任一导联ST段压低≥1 mm(3分)”,若在其他导联ST段显著压低时,急性心肌梗死应当如何诊断?该诊断第3条“ST段抬高≥5 mm,且与QRS波主波方向相反(2分)”,若患者ST段抬高<5 mm,应当如何诊断LBBB合并急性心肌梗死?因此,2012年Smith等[3]提出了相应的补充标准:任何导联ST段抬高(压低)值与S波(R波)振幅的比值≤-0.25,即存在Smith 25%S波,可诊断急性心肌梗死(见图2)。之后,该标准被称为Smith诊断标准。作为修订的Sgarbossa诊断标准,该标准被随后的研究证实并被用于新的诊断流程(见图3)[4]。
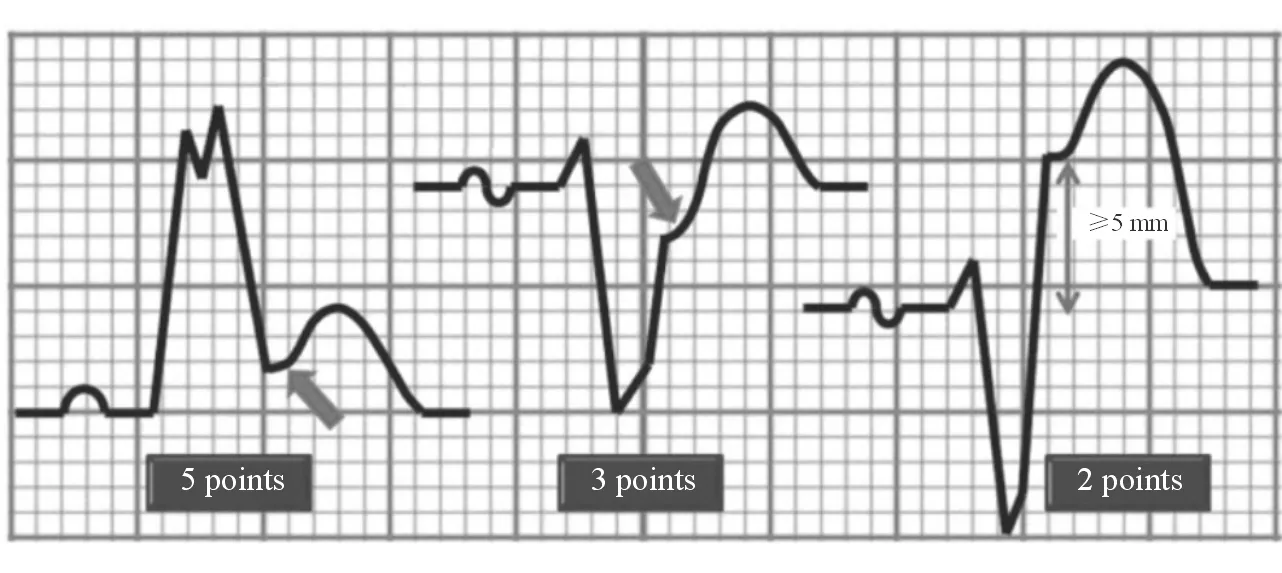
图1 急性心肌梗死伴发LBBB的Sgarbossa心电图诊断标准示意图[1]
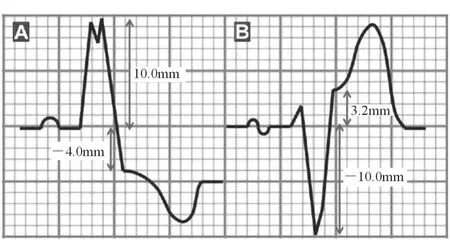
注:A示ST段压低值(-4.0 mm)/主波向上R波振幅(10.0 mm)=-0.4;B示ST段抬高值(3.2 mm)/主波向下S波振幅(-10.0 mm)=-0.32;这两个数值均小于-0.25,提示存在Smith 25%S波,符合心电图急性心肌梗死诊断标准
图2 Smith 25%S波标准诊断急性心肌梗死示例[3]
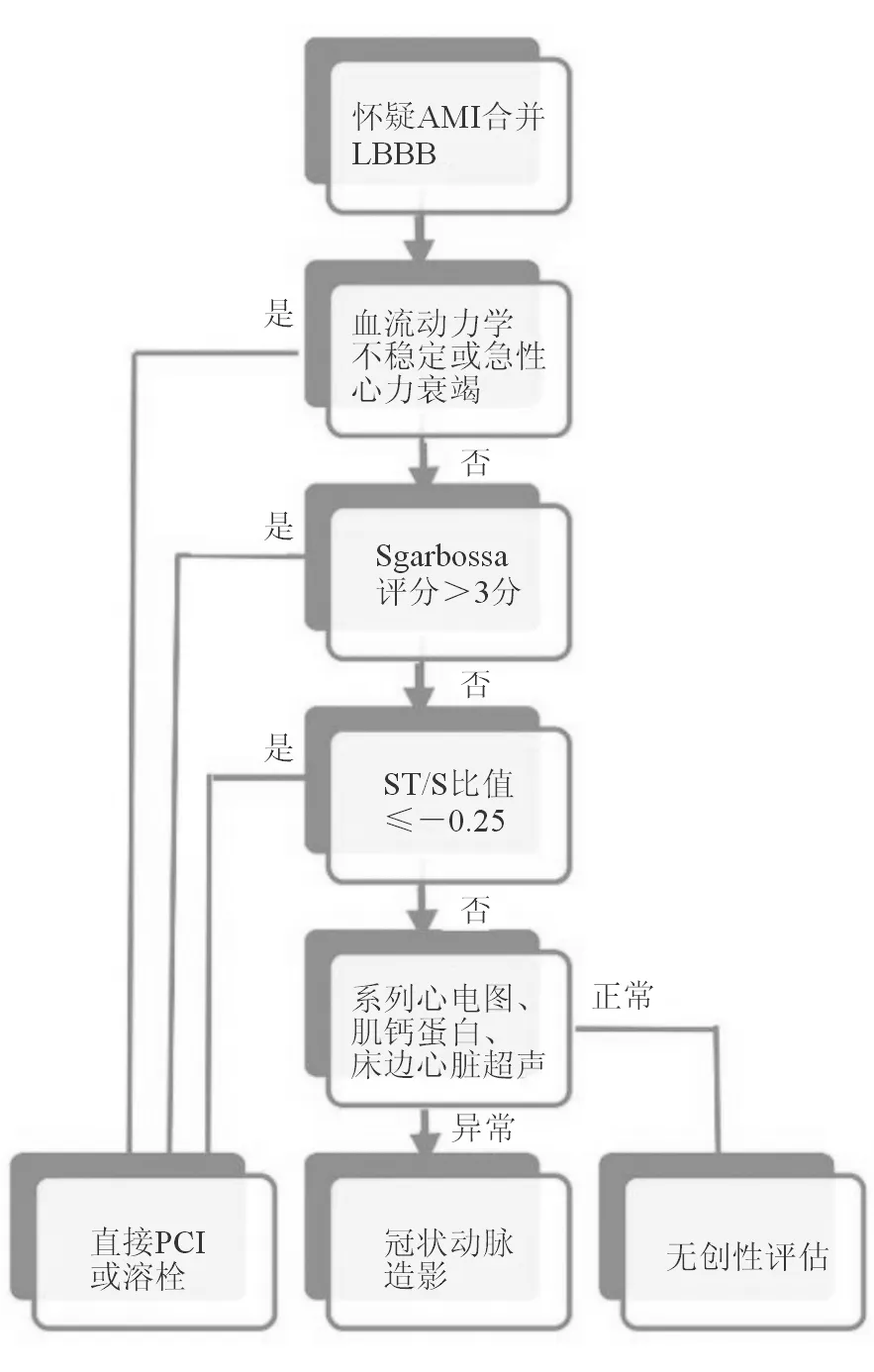
图3 修订的急性心肌梗死伴发LBBB的Sgarbossa诊断流程
1.1.3 Selvester诊断标准 Sgarbossa诊断标准以ST段抬高为主,Smith诊断标准无论ST段抬高或压低,以任何导联ST段抬高(压低)值与S波(R波)振幅的比值<-0.25为依据。ST段抬高是急性ST段抬高心肌梗死的主要心电图诊断依据,但忽略任何导联ST段抬高具体值的诊断标准是否更好些?按照这个思路,有学者提出了急性心肌梗死伴发LBBB的Selvester 10%RS诊断标准[5]:任何导联ST段抬高值>基础ST段(如V2、V3导联基础ST段超过2 mm,其他导联超过1 mm)+[|R波|-|S波|(或相反,为绝对值大的-绝对值小的)]振幅的10%(见图4)。Selvester诊断标准的优点是敏感度高,可弥补Sgarbossa诊断标准特异度高但敏感度低的缺陷,联合Sgarbossa和Selvester 10%RS诊断标准能进一步提高急性心肌梗死伴发LBBB的早期诊断率。此诊断标准也可用于右室起搏心电图疑似急性心肌梗死[6]。
现认为急性心肌梗死伴发LBBB的ST段与T波同向性对急性心肌梗死诊断的临床指导价值不大,ST段抬高和T波终末倒置与急性心肌梗死(冠状动脉完全闭塞)的相关性更大[7]。除了Sgarbossa、Smith、Selvester诊断标准外,Philips公司研究人员提出了心电图仪内置自动测量QRS区域面积诊断标准,即至少2个导联ST段抬高≥100 μV + 1 050 μV/Ash×QRS区域(见图5)。这个标准可提高相关导联非一致性ST段抬高心肌梗死诊断的敏感性,缺点是特异性降低。相比而言,Selvester急性心肌梗死诊断标准的敏感性更高;为减少诊断是急性心肌梗死伴发LBBB但急诊冠状动脉造影结果却是正常的诊断假阳性率,采用2个导联Philips QRS区域诊断标准或Smith诊断标准更好[8]。
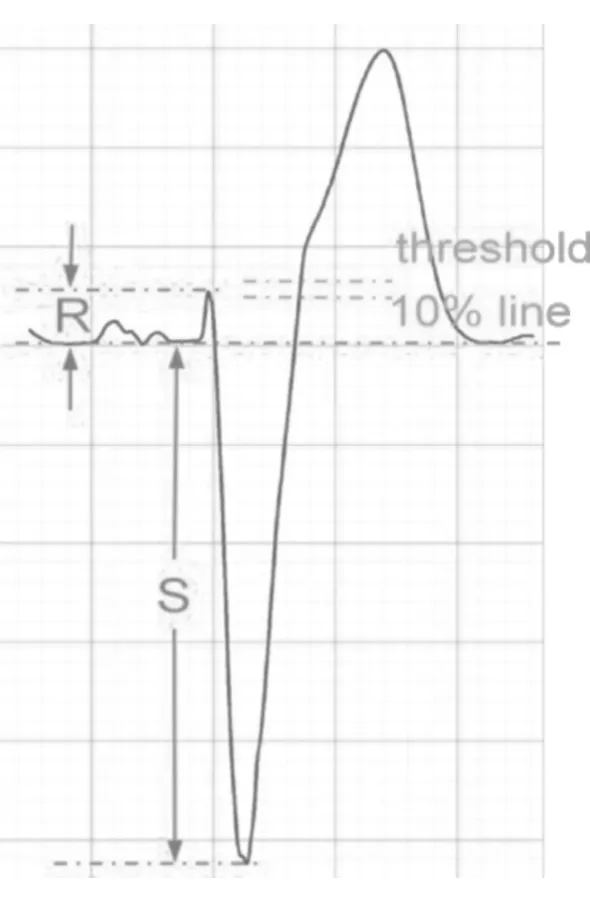
注:QRS波群主波方向与ST-T抬高方向相反,ST段抬高500 μV,基础ST段(100 μV)+10%(|S|(2 600 μV)-|R|(250 μV))=335 μV,500 μV>335 μV,符合心电图急性心肌梗死诊断标准
图4 Selvester 10%RS标准诊断急性心肌梗死示例[5]
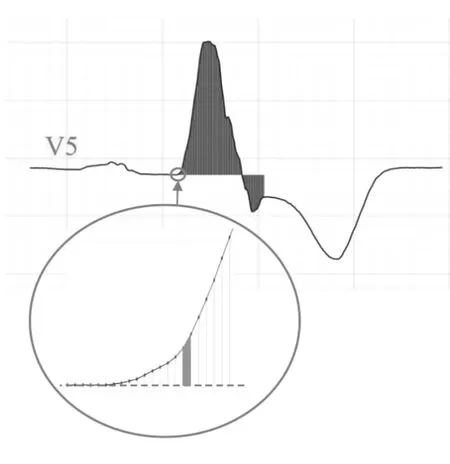
注:QRS主波方向与ST-T抬高方向相反,为RS样QRS波,R波面积为正向性面积,S波区域为负性区域面积,总QRS面积为R波面积减去S波面积
图5 Philips QRS区域诊断急性心肌梗死伴发LBBB的示意图
1.2 急性心肌梗死与LBBB的关系
急性心肌梗死的发生通常无法预测,大多数诊断为急性心肌梗死的患者既往未做过心电图,故在出现急性心肌梗死时,难以鉴别LBBB是新发的还是既往就存在的。临床研究不同,急性心肌梗死伴发LBBB的分类也有所不同。伴新发LBBB的急性心肌梗死患者,急诊冠状动脉介入诊疗率偏低。在对75~84岁老年人的MONICA/KORA急性心肌梗死研究中,因不能确定急性心肌梗死患者的束支传导阻滞是否为新发,而把所有急诊心电图检查发现的LBBB、右束支传导阻滞(RBBB)患者均划归至束支传导阻滞组,该研究中急性心肌梗死合并束支传导阻滞的发生率为15%[9]。在一项对50 992例急性心肌梗死患者的回顾性研究中发现,合并LBBB者占1.5%,仅有小部分新发LBBB或疑似新发LBBB与急性心肌梗死相关[10]。Mozid等[11]分析行急诊经皮冠状动脉介入术(PCI)的1 875例急性ST段抬高心肌梗死患者,伴发LBBB者占8.3%,所有患者中伴新发LBBB者占0.9%[12]。通过对心肌梗死患者登记大数据分析,急性心肌梗死伴新发LBBB患者为特殊的具有临床挑战性的高危人群[13]。此外,冠状动脉粥样硬化性心脏病(冠心病)Wellen综合征患者亦可出现间歇性LBBB。
全球心肌梗死统一定义中将新出现的LBBB与新出现的ST-T改变并列为“新发生的心肌缺血或心肌梗死”的心电图表现[14]。2017年欧洲ST段抬高心肌梗死指南中的说法在此基础上有所改变:临床上怀疑患者存在持续性心肌缺血和LBBB时,无论LBBB是既往存在的还是新出现的,处理上均应类同于对ST段抬高心肌梗死患者的处理。理由是新发LBBB或疑似新发LBBB本质上不能预测心肌梗死[15]。这符合临床上很多病例难以鉴别LBBB是新发生的还是既往存在的情况。
1.2.1 LBBB出现于急性心肌梗死之前 LBBB是心血管疾病预后不良的独立危险因素。一项包括15 408例参与者(平均年龄54岁,女性55.2%,黑人26.9%)的动脉粥样硬化风险社区注册研究分析了LBBB、RBBB和室内传导阻滞与冠心病死亡和全因死亡的相关性,经过平均21年的随访,发现LBBB和室内传导阻滞与冠心病死亡增加呈强相关性。室内传导阻滞者随着QRS时限的延长,冠心病死亡率显著增加,但QRS时限超过140 ms时死亡率无进一步增加;全因死亡率相关性分析结果与冠心病死亡相关性分析结果类似[16]。尽管有研究认为对于合并LBBB的冠心病患者,左冠状动脉前降支血流速度异常是心肌梗死发生或死亡的独立预测因素[17],但对心血管危险因素为低中危者行冠状动脉CT血管成像(CTA)检查,发现LBBB(n=106)与非LBBB(n=712)患者的冠心病发病率并无差别,二者的心血管危险因素、冠状动脉狭窄严重程度类似[18]。对于合并LBBB的冠心病患者,男性、老年、吸烟史是冠心病严重程度的预测因素[19]。
1.2.2 急性心肌梗死时新发LBBB 一项回顾性研究分析了5 570例急性心肌梗死患者,发现新发束支传导阻滞(包括LBBB、RBBB)是患者30 d及7年全因死亡的独立危险因素,住院期间患者心力衰竭发生率也显著增高,且LBBB患者心力衰竭严重程度高于RBBB。但该研究关于新发束支传导阻滞的诊断标准受到质疑,难以确认LBBB是由急性心肌缺血导致还是由于希氏束/浦肯野系统异常早已存在[20]。也有学者提出相反的观点,认为在急诊室的ST段抬高心肌梗死患者,新发LBBB或疑似新发LBBB没有增加急性心肌梗死的危险,无论新发LBBB或既往已存在LBBB均不能预测患者是否会发生急性心肌梗死[21]。大部分LBBB由非缺血性心肌病引起,与急性心肌缺血的关系并不密切。实际上,急性ST段抬高心肌梗死极少导致LBBB[22]。从解剖学的角度解释,左束支扁宽,长1~2 cm,宽2~5 mm,位于室间隔左侧面心内膜下,左束支主干由左冠状动脉前降支的间隔支、右冠状动脉左室后支以及房室结动脉供血,左后分支接收左前降支第2、3间隔支及右冠状动脉第3、4左室后支双重血供。因为左束支具有双重血供,且来自左冠状动脉前降支和右冠状动脉,故仅有大面积心肌梗死会对其产生影响。这使得心电图存在LBBB的急性心肌梗死需按新的标准进行诊断,以便尽快行急诊冠状动脉造影[23]。一项回顾性分析用修订的Sgarbossa诊断标准分析伴发LBBB的急性心肌梗死患者行急诊冠状动脉造影证实罪犯血管闭塞时的心电图,发现相关导联心电图QRS振幅降低,非凹型ST段抬高形态提示罪犯血管闭塞的特异度为91%,但敏感度差,而任一导联ST段≥1 mm提示罪犯血管闭塞的特异度为95%,ST段≥0.5 mm的敏感度为94%[24]。无论急性心肌梗死伴发LBBB患者是否符合Sgarbossa诊断标准,当对应导联没有ST段一致性抬高时,罪犯血管通常未闭塞[25]。
2 RBBB与急性心肌梗死
2.1 急性心肌梗死伴发RBBB的心电图诊断标准
完全性RBBB时,心电图QRS波群起始部分与正常传导的心电图相似,主要影响QRS终末向量向右前方。急性心肌梗死主要使起始30~40 ms的QRS向量发生改变。二者同时存在时,互不掩盖各自的心电图特征。急性前壁心肌梗死的诊断标准不受完全性RBBB的影响,下壁心肌梗死则受到轻微影响,假阳性率约增加3%;RBBB可影响正后壁心肌梗死的心电图图形。肺心病合并完全性RBBB者,因右心室增大,右胸导联和下壁导联可出现Q波。因此,新的急性心肌梗死指南不再将RBBB列入急性心肌梗死的诊断标准[26-27]。急性心肌梗死可伴有间歇性RBBB,故仍有学者认为新发RBBB应列入急性心肌梗死的诊断标准[28]。2017年欧洲ST段抬高心肌梗死指南指出,急性心肌梗死伴发RBBB患者的预后差,鉴别胸痛合并RBBB患者是否存在透壁性心肌缺血较困难,故患者有持续性心肌缺血症状并存在RBBB时,应行急诊冠状动脉造影,必要时行PCI[15]。
2.2 急性心肌梗死与RBBB的关系
2.2.1 RBBB出现于急性心肌梗死之前 冠状动脉造影发现存在RBBB的患者房室结动脉多起源于右冠状动脉,起源于间隔支动脉、正常圆锥体动脉的也较多见,但与无RBBB患者的房室结动脉起源处相比,仅表现为有差别的趋势[29]。对已有RBBB与冠心病和急性心肌梗死发生关系的认识仍不统一。RBBB伴发冠心病患者的冠状动脉病变主要发生在左冠状动脉前降支,且绝大多数患者合并高血压[30],RBBB与冠心病的严重程度无显著相关性[31]。一项平均随访21年的动脉粥样硬化风险社区注册研究显示,RBBB与冠心病死亡和全因死亡无显著相关性[16]。然而,另一项对201 437人随访1~246个月的研究显示,RBBB增加了普通人群和心脏病患者的全因死亡率[32]。全球急性冠状动脉事件登记心电图亚组研究和加拿大急性心肌梗死登记数据对11 830例急性心肌梗死患者进行分析,结果显示RBBB的发生率为5%,这类患者的特点为高龄、男性居多、有更多的心血管危险因素、更差的Killip分级和更高的GRACE危险评分。既往有心血管疾病病史的RBBB患者发生急性心肌梗死的比例更高,心脏介入诊疗比例更低,临床预后更差。在调整GRACE危险评分因素后,RBBB是急性心肌梗死早期死亡的独立预测因素[33]。
此外,也有部分右束支传导延缓致RBBB的患者,在发生前壁急性心肌梗死时出现RBBB消失并呈“正常化”表现,这可能是由于心肌梗死导致的左束支传导延缓与右束支传导减慢相互协调,使心室除极同步化。
2.2.2 急性心肌梗死时新发RBBB 急性心肌梗死患者新发RBBB的发生率高于LBBB,且与罪犯血管左冠状动脉前降支闭塞相关。急性心肌梗死新发RBBB常出现大面积心肌梗死,预后较差,有学者提出把急性心肌梗死发病12 h内新发右束支传导阻滞作为静脉溶栓指征。有研究发现,在行急诊PCI的急性心肌梗死患者中,合并新发RBBB的患者发生罪犯血管完全闭塞的比例高于合并新发LBBB的患者,其院内病死率更高(尤其是合并双分支阻滞的患者),在恢复冠状动脉血流后可见RBBB恢复正常[34]。因此,有学者认为新发RBBB应成为行急诊冠状动脉造影的新指征[28]。全球心肌梗死统一定义提出,怀疑急性ST段抬高心肌梗死患者伴新发RBBB的价值等同于怀疑伴新发LBBB的价值,此类患者宜行急诊冠状动脉造影[14],这也得到了大数据分析的支持[35]。
3 急性心肌梗死伴发LBBB、RBBB的治疗
伴发LBBB的急性心肌梗死患者的快速诊断相对困难,冠状动脉急诊血运重建率低,1年内死亡率高,急性心肌梗死合并RBBB患者的情况类似。研究表明,急性ST段抬高心肌梗死伴发LBBB行急诊PCI的患者以女性居多,既往有心肌梗死病史、冠状动脉旁路移植手术史的比例更高,但罪犯血管完全闭塞的发生率低于ST段抬高心肌梗死不伴LBBB患者,二者30 d死亡率类似,但急性心肌梗死伴LBBB患者的2年死亡率更高,这一结果与非ST段抬高心肌梗死患者类似[36]。入院时心电图为RBBB的急性心肌梗死患者,是易发生心源性休克的人群,急诊冠状动脉造影常发现患者存在左冠状动脉主干病变,而这也是患者1年病死率增加的独立预测因素。
临床上,为解决束支传导阻滞患者因ST段抬高心肌梗死识别困难而行急诊PCI延迟的问题,Ruiz-Nodar等[37]对患者进行了简单化分类处理,把急性心肌梗死患者分为绿色组(诊断性心电图、临床准确识别需行PCI),黄色组(LBBB、起搏器心律、非诊断性心电图),红色组(复杂病例、需分类强化评估),并对后两组进行了更加规范的检查及不同级别医师的协同诊疗。结果发现,3组从就诊到明确诊断的平均时间分别为绿色组30 min,黄色组70 min,红色组39 min;球囊开通血管的平均时间分别为118、163、130 min;在所有患者中,80.2%的患者得到确诊并实施急诊PCI,但有11.9%的患者冠状动脉正常;绿色组假阳性率为2.5%,黄色组为43.2%。此举缩短了黄色组从就诊到明确诊断及球囊开通血管的平均时间,有助于提高急性心肌梗死伴发LBBB的急诊PCI率。
4 小结
心血管专科及急诊医师应提高对LBBB、RBBB合并急性心肌梗死患者早期诊断、快速病情评估、及时行冠状动脉介入诊疗的认识水平。目前,合并LBBB的急性心肌梗死的心电图诊断,在经典的Sgarbossa诊断标准的基础上,增加了Smith 25%S波、Selvester 10%RS及Philips QRS区域心电图诊断程序,进一步提高了心电图的诊断水平,在临床上需综合运用。RBBB合并急性心肌梗死的心电图诊断较容易。无论合并急性心肌梗死的LBBB、RBBB是否是新发生的,这类患者的临床预后总体上都较无束支传导阻滞者差[38-39]。

